| 骨折。 症状、経過、治療および予防。 医療参考書。 医療百科事典。 骨折 |
|
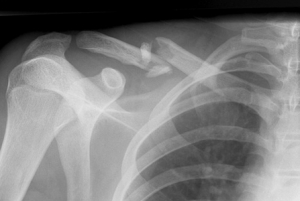
骨折(フラクチュラオシス)は、外部暴力の影響下での整合性の侵害と呼ばれます。 病因(何が起こっているのか?)骨折中骨折は 外傷性 そして 病的 (非外傷性)。 病的骨折は、急性および慢性骨髄炎、骨形成不全症、副甲状腺機能亢進性骨異栄養症、骨嚢胞、良性および悪性の骨腫瘍で発生し、骨転移を伴います(他の場合よりも多く、乳腺、腎臓、前立腺、肺、胃などの腫瘍が骨に転移します)。 。 骨折 開く そして 閉じた。 骨折および開いた骨折を伴う他の軟部組織上の皮膚は、骨を破壊する外傷力によって損傷を受ける可能性があります。これらは最初に発見された骨折です。 軟組織と皮膚が破片の鋭い端で内側から穿孔されている場合、これは2番目に開いている骨折です。 二次性の開いた骨折では、傷は通常小さく、骨を貫通している破片の端の直径に等しい。 一次開放骨折と二次開放骨折の両方で、骨折ゾーンの一次微生物汚染が起こるため、両方の骨折で化膿と骨髄炎が起こります。 閉鎖骨折 完全で不完全な場合があります。 不完全な骨折では、骨全体の完全性が損なわれません。 これらは、辺縁骨折、骨結節の剥離です。 局所化は骨折を区別する 骨幹, 形而上学的 そして 骨端。 発芽ゾーンの小児および青年における骨の完全性の違反は、骨端溶解と呼ばれます。 骨端骨折は通常関節内です。 形而上学的骨折は、関節周囲骨折とも呼ばれます。 場所の高さに応じて、骨の下部3分の1、中部3分の1、上部3分の1の骨折が区別されます。 「フラグメント」と「フラグメント」の概念を区別する必要があります。 骨片には骨のすべての成分が含まれています。つまり、骨幹骨折中の骨片である場合、骨管を持っています。 2つの断片(単一の骨折)、3(二重の骨折)、4(三重の骨折)があります。 マルチフラグメント化された骨折と大きなフラグメント化された骨折が区別されます。 破壊面の方向の破壊 横、斜め、らせん、縦。 破片は、破片が変位することなく、破片が変位することなく発生します。 変位は一次的である可能性があります:外傷力の影響下で骨折時に発生し、二次的:筋肉の収縮(収縮)の影響下で発生します。 レントゲン写真では、通常、断片の二次変位が見られます。 破片の変位を、長さ、幅に沿って、軸に対して角度をつけて回転させて区別します。 2つの長い骨(前腕、下腿)を持つセグメント内の骨の角変位は、軸変位とも呼ばれます。 アンギュラーとは異なり、閉じた再配置で削除することは困難です。 臨床的観点から、骨折を区別することが重要です 安定した そして 不安定。 安定した骨折には横方向の骨折線があります。 怪我後の筋肉収縮の増加による不安定な骨折(斜め、らせん)では、必然的に二次変位が発生します。 破片は、ある破片の端面または端面の鋭いエッジが別の破片の端面に埋め込まれているときに打たれます。 移植骨折の典型的な例は、大腿骨頸部の外転骨折です。 このような骨折では、股関節を取り囲む筋肉の収縮により、破片の接着(粘着)が強化され、それらの変位の可能性が排除されます。 衝撃骨折は、転子部の骨折にも見られます。 高齢者および老人の年齢では、この切開は骨折のより迅速な治癒に寄与するため、排除するべきではありません骨折中の損傷力は、骨折の性質と骨折線の方向を決定します。 X線から、骨折線の方向、破片の形状を見て、骨折の機械的発生を想像することができます。 屈曲による骨折は、その延長側(骨を曲げて破壊する力の方向と反対側)の骨の破裂と、骨の圧縮側の三角形の破片の穿刺によって特徴付けられます。 シフトからの骨折は、骨の強度を超える外力の増幅の影響下で、骨が別の骨に隣接するときに発生し、骨を壊し、動かします。 シフトからの骨折は足首関節で発生します:
引き裂き骨折は、関節の過度の動きを伴う急激に収縮した筋肉または靭帯によって骨の一部が開かれる場合、シフトとは反対です。 これは、外傷性外傷メカニズムを伴う内側足首の断裂骨折です。三角筋靭帯が内側足首を引き裂きます。 骨折線は常に水平であり、多くの場合、関節空間のレベルにあります。 これは、かかと靭帯靭帯が外側足首の頂点を引き裂くときの外傷の回外メカニズムを伴う外側足首の断裂骨折です。 破断線は水平です。 引き裂き骨折では、骨膜は骨折線と同じレベルではなく折れることが多く、破片の間にエプロンを挟み込み、完全に再配置される可能性を排除します。 圧迫骨折 骨の縦軸に沿った破壊力の影響下で生じる。 これは多くの場合、高さから落ちるときの椎体の骨折、骨の骨折、曲がったまたは曲がっていない腕に落ちるときのradial骨です。 回転による破壊は、一対のねじり力の間接的な作用の結果として発生します。 これらは、多くの場合、人が転倒したとき、足が固定されたときに下肢の骨の骨折であり、体は下肢とともに足の周りを回転します。 脛骨の螺旋骨折が発生します。 fi骨はまた、脛骨シンデシスのレベルで下または頭の下で壊れます。 脱臼とともに関節を形成する骨の骨折があるとき、関節に骨折があります:例えば、足首関節の骨折、股関節の骨折、脊椎の骨折、膝関節、肘関節、および肩関節の骨折。 外傷力が骨の骨幹部を破壊し(例えば、過度の曲げから)、この骨の関節端の1つを脱臼させるか、前腕を傷つけて他の骨の頭を脱臼させると、同じ四肢セグメント内の脱臼と骨折が起こります。 事故の際、大腿骨の骨折と脱臼は、犠牲者が機械のインストルメントパネルで膝に打撃を与えた場合に発生します。骨盤のレベルで股関節が破損し、大腿骨頭が後方に脱臼します。 1つのセグメント内の骨折と脱臼の例は、ガレアッツィとモンタージュの前腕の負傷です。 最初のケースでは、radius骨が前腕の下部3分の1で折れ曲がって折れ、遠位の放射線乳酸関節で脱臼が発生します。 2番目のケースでは、尺骨が前腕の上部または中部3分の1で折れ、radius骨の頭部が脱臼しています。 骨折の症状臨床症状を考慮せずに、X線の過剰診断のケースは可能です、そして、逆に、X線法の可能性はしばしば完全に未使用のままです。 骨折の臨床徴候を信頼できる(無条件の)可能性の高いものに分けることをお勧めします。 信頼できる兆候には、損傷した部分の短縮、骨折部位の病理学的可動性、骨片の曲が含まれます。 この試みは痛みの増加の原因になる可能性があるため、断片のクレピタスは極端な場合にのみチェックする必要があることに注意してください。 骨折の信頼できる兆候は、長い管状骨の骨幹部骨折、鎖骨およびrib骨の骨折でより頻繁に検出されます。 短い管状骨の骨折、骨幹端骨折、不完全な骨折の場合、信頼できる兆候はそれほど重要ではないか、存在しません。 さらに、「必ず」信頼できる兆候の検索は、患者に害を及ぼす可能性があります。 したがって、可能性のある兆候の特定は非常に重要です:骨折部位の変形、触診での局所的な痛み、軸荷重下の骨折部位の痛み、手足の特徴的な位置。 たとえば、脚の顕著な短縮と足の外部回転(その外縁はベッドの上にある)により、大腿骨の首または転子部の骨折が疑われます。 足の外反変形、足首関節ゾーンの腫れは、足首関節の外傷性骨折脱臼の特徴です。 骨の触診中の骨折部位の痛みなどの症状も非常に重要です。 rib骨の骨折、特にcost軟骨では、この症状が骨折の唯一の兆候である可能性があります。 脛骨のらせん骨折の場合、fi骨はほぼ常に壊れていますが、レントゲン写真では脛骨の骨折の部位のみが見えません。 頭の下またはシンデシスのすぐ上の触診の痛みは、骨折の診断を下す理由を与えます。 組織の腫れ 骨折は信頼できる兆候ではありませんが、腰部トラフの滑らかさは脊椎骨折の重要な症状です。 診断は触診によって確認されます。触診では、損傷した脊椎の棘突起の距離が決定されます。 組織内の出血の性質(血腫、打撲)の研究は非常に重要です。 損傷後の広範囲に及ぶ出血の急速な出現は、通常、広範囲の損傷を伴う骨折を示します(たとえば、会陰血腫が急速に成長すると、骨盤骨の重度の骨折を診断できます)。 乳様突起上の出血(耳の後ろ)は側頭骨の骨折の特徴であり、頭蓋底の骨折を診断できます。 骨折部位は出血ゾーンから遠く離れた場所にある可能性があることを覚えておく必要があります-血液は筋膜の裂け目を通して広がります。 したがって、鎖骨の骨折では、出血が胸の前面に現れ、肩の首の骨折-肘関節に現れることがあります。 骨折の重要な症状-破損したセグメントの変形。 破片の移動と軟組織の出血が原因である可能性があります。 フラグメントが変位すると、特に角変位と長さに沿った変位の場合、重度の変形が発生します。 斜めおよび螺旋状の骨折および長さに沿った比較的小さな変位では、周辺に沿った顕著な変位があります。 損傷したセグメントは、関節周囲および関節内骨折中の小さな短縮、回転異常、および軸異常を検出する測定を使用して、常に健康なセグメントと慎重に比較する必要があります。 被害者を調べるとき 手足の位置に注意を払う。 アクティブ、パッシブ、および強制の状況があります。 受動的位置の性質により、正しい診断を下す可能性が非常に高くなります。 たとえば、受動的に垂れ下がった手は、radial骨神経の損傷を示します。 強制的な位置は、関節の痛みや脱臼によって引き起こされる場合があります。 たとえば、膝関節の内部回転とわずかな屈曲で股関節をもたらすことは、股関節の後方脱臼の特徴です。 骨幹部骨折では、骨の完全性の侵害の多くの兆候が明らかな場合、機能障害(ベッドの上で脚を持ち上げることができず、ベッドの上に立つことができない)が当たり前と見なされます。 骨折症状が悪化するほど、この症状は遭難信号として重要性が高まり、損傷を注意深く調べる必要があります。 機能障害の症状は、神経幹関連の骨折の診断において特に重要です。 上腕骨の閉じた骨折、特にその下三分の一の骨折では、radial骨神経が損傷する可能性があります。 肩の手術首の骨折の場合、通常、a窩神経が損傷します。骨折が固定された後、患者は腕を取り去ることができず、三角筋の萎縮が増大します。 fe骨の大腿骨下骨折(この骨折はしばしば脛骨の骨折を伴う)は、この骨のすぐ近く、頭と首の後ろを通過する一般的なfi骨神経の損傷を伴います。 足のたるみ、背中の屈曲の不可能性、足の裏と最初の指間空間の感度の欠如が特徴的です。 特に重要なのは、閉鎖骨折の大動脈への損傷の症状です。 動脈損傷の診断が明らかな場合、緊張性または脈動性の血腫の形成を伴う動脈破裂はまれです。 多くの場合、初期の変位時(損傷の場合)、動脈が伸びすぎた結果、その内膜が破損し、損傷部位で血栓症が発生します。 膝関節の脱臼、大腿部の前方脱臼(後頭部が大腿動脈を圧迫する)、大腿骨の低い骨折と脛骨の高い骨折、肩関節と肘関節の脱臼は、動脈の損傷に関して最も危険です。 閉鎖骨折および脱臼中の主要な動脈血流の違反の可能性は、石灰化動脈の屈曲による破片の一次変位中にアテローム硬化性プラークが破損する高齢および老年期の人々で著しく増加します。 それは動脈の内腔を閉じます-血栓症が結合します。 動脈閉塞の最も初期の症状は、遠位端の痛みであり、牽引のためにタイヤの上に置くと悪化します。 手足の冷却、手足の温度と比較した場合にはっきりと目立つ; 骨折または脱臼より遠位の動脈の脈拍の欠如(健康な肢と比較して); 皮膚の白および伏在静脈の弛み。 これらの症状が検出された場合、血管外科医による緊急治療が必要です。そうでなければ、虚血が不可逆的になる可能性があります。 次に、その「後期」の兆候が現れます。足と手の関節に活発な動きがないこと、筋肉の拘縮、および遠位部の感度の違反です。 骨折合併症 閉鎖骨折の合併症の1つは失血です。 骨折からの出血は最大3-5日続きます。 何らかの理由で、多くの外科医は出血と失血を主血管の損傷と外部出血または空洞への出血のみに関連付けます。 出血は常に閉鎖骨折で発生します。 後部骨盤リングの骨折中の失血は、2〜3リットル、前部骨盤リング-0.8 l、大腿骨-0.5-2.5 l、下腿-0.5-1.0 lに達します。 特に危険なのは、腸骨および仙骨の骨折、大腿骨の床下および椎骨外骨折、および脛骨の高い骨折を伴う高齢者および老人患者の出血です。 複数の骨折がある患者では、失血は2〜3リットル以上になることがあります。 脂肪塞栓症はまれですが、骨折の深刻な合併症です。 多くの場合、ショックと診断されておらず、したがってショック治療を受けていない被害者に発生します。 ショックにおける組織循環障害の結果として脂肪塞栓症が発生すると考えられています。 毛細血管内の血液の病理学的沈着、低酸素症の結果としてのアシドーシス、血液化学の違反は、病原性連鎖のリンクです。 クリニックでは、脳と肺の両方の混合型の塞栓症がより頻繁に観察されます。 臨床的に、脂肪塞栓症は、患者の状態の突然の悪化(数時間から2日までの「明るい間隔」)によって現れます。 最初の症状は、意識が失われるまで脳の低酸素症が増加することによる犠牲者の意識の変化です。 脂肪塞栓症の重要な兆候は、呼吸の増加、皮膚と粘膜のチアノーゼ(低酸素症!)、体温の39°C以上への上昇(明らかに、中枢起源)です。 大脳皮質、皮質下層および幹への損傷の散在する症状があります:鼻唇溝の滑らかさ、舌の逸脱、嚥下障害、髄膜症状。 肺のレントゲン写真は浮腫の症状を示します-「雪嵐」の写真。 どちらの場合も「明るいギャップ」があるため、脂肪塞栓症と頭蓋内血腫の増加を区別することは非常に重要です。 血腫では、1つの半球への損傷の局所症状がより明確に表現され、皮質下領域および脳幹への損傷の症状はそれほど顕著ではありません。 徐脈も血腫の特徴であり、塞栓症のような息切れや低酸素症はありません。 特別な研究方法が役立ちます。肺のレントゲン写真の「雪嵐」の画像、血腫を伴うエコー脳波上の脳の中央構造の変位、脳脊髄液圧の増加、および血腫を伴う脳脊髄液の血液。 非常に重要なのは、眼底の研究です。塞栓症の間、眼底の毛細血管に脂肪滴が見えることがあります。 血腫のある静脈の拡張と視神経の輪郭の滑らかさ。 閉鎖骨折の一般的な合併症に加えて、局所合併症が存在する場合があります。 これらには、まず第一に、内圧痛が含まれます。これはしばしば、脛骨の破片が完全にずれたときに起こります。 内圧の痛みは、多くの治療方法を使用することを難しくしています。 骨折の診断典型的な骨折は、骨折部位の痛みの苦情と、損傷した四肢を使用できないことです。 これらの症状は、特に骨幹部骨折および損傷した四肢の固定化の欠如で顕著です。 それらは、打たれた関節周囲骨折であいまいになることがあります。 骨折の症状としての痛みは、重度の複合骨折または多発骨折の患者では見られない場合があります。症状の重症度が他のより深刻な外傷または外傷の合併症によって引き起こされる場合:出血、気胸、ショック、腹部の中空器官の損傷、健康上の理由で治療が必要 したがって、骨折はしばしば遅れて診断され(損傷の急性期後)、鮮明な臨床症状はありません:脊椎骨折、上腕骨頸部のhammer骨骨折。 既往歴損傷は骨折の診断に不可欠です。 可能であれば、負傷の状況を明らかにする必要があります-損傷メカニズム-これにより、特定のタイプの骨折を確立できます。 負傷時の意識喪失は、脳の損傷を示しています。 鼻と耳の出血に関する被害者の話は、頭蓋底の骨折を疑うのに役立ちます。 さらなる調査中の外傷時の胸部圧迫の兆候は、上大静脈でのこの圧力の急激な増加、すなわち胸部圧迫症候群の可能性を排除します。 腹部と骨盤のレベルでの圧迫または脳卒中は徹底的な検査を必要とし、腹部、腎臓、膀胱、尿道の中空または実質臓器への損傷の可能性を排除します。 非常に重要なのは、病的骨折を特定するための以前の疾患に関する情報、骨疾患の徴候(骨髄炎、ジストロフィープロセス、腫瘍など)です。 また、被害者によって消費されたアルコールの頻度と量、およびアルコール依存の可能性を見つけることも必要です。 ノボカイン、抗生物質、その他の薬物に対するアナフィラキシー反応の可能性。 触診により、尾骨、仙骨、坐骨の骨、足首、前腕の骨、肩、下肢の骨折を判断できます。 ほとんどの閉鎖骨折では、X線診断が主要な価値です。 この研究は、骨折の診断とその文書を確認するために必要なだけではありません。 外傷学者にとって、X線回折パターンに基づいて、破片の変位の性質、破壊線の方向、および破片の断片化を示す追加の亀裂の存在を把握することが非常に重要です。 この情報は、治療の戦術、骨接合術の種類の選択を決定するために必要です。 X線検査は治療過程で重要です。 これは、再配置の完全性、固定構造の正しい位置、二次変位の欠如(浮腫の沈下による)、骨カルスの外観および形成を決定します。 外科医と外傷専門医は、骨折のレントゲン写真を実施するための規則に従う必要があります。 最初のルール:明らかな骨折の部位だけでなく、骨幹部だけでなく、骨の上端と下端も写真に表示されるように、損傷したセグメント全体の写真を撮ります。 中足骨の骨折の場合、足全体の完全な写真を撮る必要があり、その後足根中足関節のこれらの骨の転位が見えます(大きな浮腫と血腫のため、臨床研究ではこの診断を行うことはできません)。 X線診断の2番目の厳格なルール:写真は2つの投影で撮影する必要があります。 ある投影法のX線によると、一般に骨折を診断することは不可能であることが多く、破片の変位の程度を判断することはさらに困難です。 この規則は、骨折のあらゆる場所で遵守する必要があります。そうしないと、診断と治療に重大なエラーが生じる可能性があります。 たとえば、大腿骨転子下骨折の延長部で治療し、前後方向の投影のみでレントゲン写真を撮影する場合(側方投影で画像を取得するのは難しい場合が多い)、医師はそのようなレントゲン写真で断片の完全またはほぼ完全な比較を確認し、これに満足し、ストレッチを続けます。 後の側面投影のX線では、中央の破片の端の後ろが傾いています。つまり、完全な変位があり、根本的な矯正なしの牽引による治療は成功していません。 手術台への直接投影でのみX線撮影を行う可能性がある大腿骨頸部骨折の骨接合術は、そのような写真の頭と頸部の釘の正しい位置がエラーになる可能性があるため、受け入れられません。 手術後に行われた横方向の投影のレントゲン写真では、爪が頭を通過したことがわかります-その前または後ろに。 外傷専門医は、大規模なレントゲン写真を撮るのが難しい場合、しばしば2プロジェクションルールを実行します。 例えば、上腕骨の首の骨折の場合、敷設には、肩のガードルにカセットを当て、腕を引っ込めた状態で脇の下からX線を照射することが含まれます。 しかし、骨折した腕をそらすことは不可能であるため、放射線科医、放射線科医、および外傷専門医は直接投影に満足しています。 患者が横向きに置かれ、肩がカセットに損傷している状態で、上腕骨の上端のX線を取得すると便利です。ビームは胸に向けられ、健康な腕が頭にかぶせられます。 標準の2つの投影に加えて、必要に応じて、ビームの斜め方向でX線を実行する直接および側面投影。 それらは、大腿骨頭の無菌壊死の病巣、骨の関節端の骨折を識別するために特に示されます。 3番目のルール:レントゲン写真は骨折治療の主な期間を文書化する必要があります。 写真は、位置を変えてドレッシングした直後に撮影する必要があります。 早期の二次的置換が可能であるため、浮腫が鎮静した8〜12日後。 再配置の30日後、遅い変位が可能です。 現時点では、再配置や別の方法を繰り返して状況を修正することはまだ可能です。 ギプスの除去後、必要に応じて、融合の完全性を制御します。 トラクションで治療する場合は、最初の2〜3日で2枚目の写真を撮り、整復が完了したことを確認してから、トラクションを修正してください。 14日後、トラクションの停止およびギプスの適用後と同様に、破片の正しい状態を確認する必要があります。 下肢の解剖学的構造の特性により必然的に発生する小さな角変位、特に脛骨の外反変形は、小さなX線写真では見にくいため、下肢骨折の延長で治療する場合、可能であれば骨折部位だけでなく、セグメント全体の写真を撮る必要があります 水平方向のタイヤフレームのブロックを内側方向に取り出さずに実行されます。 骨折治療骨折で犠牲者を治療する主な目的は、犠牲者の命を救い、手足を保護し、骨の完全性と関節の解剖学的形状、損傷した手足の機能、犠牲者の作業能力を回復することです。 閉鎖骨折の犠牲者は専門の部門で検査されます。 病院の待合室では、被害者の徹底的な検査(暖かい部屋、良い照明)と特別な研究(ECG、エコー脳波検査)の実施の可能性があるはずです。 まず、外傷専門医は患者の一般的な状態を評価します。意識があるかどうか、呼吸障害があるかどうか(呼吸数/分)、脈拍数と質、血圧レベル、失血の兆候です。 主要な動脈の閉鎖骨折損傷を伴う、血腫による脳の圧迫、胸部または腹部の内臓出血による重篤な状態の犠牲者は、集中治療室または手術室に直ちに移送され、そこで、ショックと蘇生処置とともに、詳細な検査と開始が完了します 病歴。 危険な状態がない場合-孤立した単純な骨折、その後、患者の診察と病歴の記録は救急室で完了します。 孤立した骨折および脱臼の場合、局所状態の記録は、損傷部位の下の主要な動脈の拍動の状態の記述とともに完成されるべきです。 病歴における多発性外傷(自動車事故、高所からの転倒)の場合、「規範」の説明は、骨格および内臓へのすべての可能な損傷を除外します。 残念ながら、外傷専門医は骨幹骨折などの明らかな損傷を時々見ますが、患者の運命を決定づける「軽微」な損傷には注意を払っていません。 救急室の各患者に心電図を作成する必要があります。 救急治療室に付随する治療疾患、老年期、および長期肝臓の患者は、一般開業医によって検査されるべきです。 患者の過冷却は、緊急治療室や院内輸送中、X線室では許容されません。 したがって、犠牲者はマットレスを備えたガーニーに乗せ、毛布で覆わなければなりません。 多発性外傷(複数および複合損傷)、股関節と下肢の骨折、緊急治療室での追加の損傷を除外するための脊椎と骨盤の患者は、救急車からマットレス、シーツ、毛布、枕のある特別な木製ボードに移されます。 シールドはガーニーに取り付けられ、患者はX線室に運ばれ、その後、骨格牽引を適用するため、または手術を行うために手術室に搬送されます。 同じシールドの上で、患者はベッドに横になります。 シールドの寸法は、ガーニー、ドレッシングおよび手術台に収まり、ドアやエレベーターに引っ掛からない程度です。 骨折片の再配置。 骨折を治療するための重要な条件は、破片の完全な再配置と信頼性の高い固定であり、これにより、手足の機能負荷が破片の圧密プロセスを完了することができます。 軟部組織の心的外傷後変化の除去、損傷したセグメントおよび四肢全体の血液循環および栄養の回復における断片の再配置および固定の役割は否定できない。 禁忌がない場合は、犠牲者の入院直後に断片の整復と固定を行う必要があります:ショック、修復されていない失血、頭蓋内血腫の外科的治療の必要性、胸部、腹部、骨盤の損傷 手術開始時(またはショックおよび失血の治療における血行動態パラメータの安定化後)の麻酔下に記載された状態でも、骨幹部骨折中の関節の脱臼および破片の変位を排除する必要があります。 深刻な状態からの犠牲者の除去期間中に断片の再配置と固定の同時禁忌の場合(2〜3日以上かかることがあります)、骨折の一時的な医学的固定化が行われ、損傷したセグメントを固定化します。 前腕、肩、下肢を一時的に固定するために、2つのリングの最も単純なバージョンである、深部の石膏ギプス、経骨性骨接合のための装置が使用されます。 大腿部と片足の下腿の骨折の場合の大腿骨の一時的な治療的固定、両方の大腿部は、ミツユニンによる石膏ギプスでベラー添え木で行うことができます。 患者の状態の改善後、同じデバイスで段階的な再配置と最終的な固定化を完了することができるため、追加の局所経骨骨接合用のフレームロッドデバイスと同じ骨接合用のスポークデバイスも便利です。 骨折中の骨片の再配置は、同時にまたはできるだけ早く実行できます。 同時再配置は、手動で、特別な装置を使用して、または迅速に実行できます。 再配置は、骨格牽引、または追加の局所経骨性骨接合のためのデバイスのいずれかによって、徐々に行われます。 再配置の方法の選択は、骨折の性質、損傷からの経過時間、軟部組織の状態、および被害者の一般的な状態によって決まります。 瞬間的な閉位置の再配置は通常、石膏ギプスの適用で終了します。 足関節の骨折、下radial骨骨幹端骨折の治療に広く使用されています。 手動整復を正常に完了するための重要な条件は、骨折ゾーンの完全な麻酔と周囲の筋肉の弛緩です。 この点で最も優れているのは麻酔です。 完全麻酔と良好なリラクゼーションにより、静脈麻酔が提供されます。 肩、肘、股関節、膝関節に設置するときに便利です。 足首関節の骨折、典型的な場所のradius骨の骨折を再配置するとき、静脈内麻酔はあまり便利ではありません。短期間の痛みの緩和では、石膏ギプスを適用したときおよび硬くなる前に、破片を正しい状態に確実に保持することができないためです。 これらの場合、伝導麻酔を使用することをお勧めします。 典型的な場所(イワノフのデバイス、ソコロフスキー)のradius骨骨折に対しては、デバイスの助けを借りた同時同時整復が行われます。 これらの産業用デバイスの欠点は、II-III-IVおよびV指の拡張が実行されることです。位置を正しく変更するには、半径の半径の拡張であるI指の拡張が必要です。 ボロニンの典型的な場所でのradial骨骨折の再配置のための装置には、この欠点がありません。 牽引は2本のカフによって行われます。1本はI指、2本目はIIおよびIII指に装着されます。 モメンタリー 骨折の再配置皮膚の痛みを伴う状態(水疱、床ずれ、皮膚炎)および四肢の鋭い腫れには適応されません。 再配置後の破片の固定方法に応じて、骨折を治療する4つの主要な方法があります。
骨折治療 骨格牽引。 トラクションとは、最も古い治癒方法を指します。 ヒポクラテスもいくつかの牽引方法を説明しました。 ブロック、レバー、カラーの助けを借りて動作するデバイスのベルトループによって同時に実行されました。 永久牽引は、骨折の4つの主要な治療法の1つです。 独立した治療法として、および骨接合の準備として、骨幹部の閉鎖骨折および関節骨折、関節内骨折に対して牽引が必要です。 継続的な牽引と外科的治療の適応を明確に区別することは困難です。 これらの兆候は多くの条件によって決定されます。骨折の局在。 骨折の性質:骨折の小さな平面(横骨折)手術が必要です; 必要なツールと固定具を使用した部門のセキュリティ、外傷専門医の運用訓練のレベル。 適応症を決定する際の主なことは、保守的な治療法と手術法を反対すべきではないということです。 それらは、患者の利益のために互いに補完する必要があります。 一定のトラクションの方法には長所と短所があります。 肯定的な側面には、実装、トレーニング、および機器の使いやすさが含まれます。 損傷した肢の観察の利用可能性、および特別な研究、機能的治療および理学療法を実施する能力; 他の方法が禁忌である場合の使用可能性。 一定の牽引力の欠点:編み針周辺の組織の感染の可能性、粘着テープと粘着牽引を使用した場合の皮膚の栄養障害、断片の不完全な固定化、ベッドでの長時間の非生理学的位置の強制、患者の身体的不活動と運動低下、厄介な機器、同じ医療機関内での患者の輸送の制限、労苦 ベッドでの休息、生理的投与の困難性および衛生上の患者へのサービス トイレについて。 骨格のけん引は、耐衝撃および蘇生措置を必要とする重度の数えられた複数の傷害では禁忌です。 筋肉損傷の大きなゾーン(拮抗筋の不均一な伸張による断片の比較の複雑さ、血管と神経の過剰な伸張の可能性)、患者の非クリティカルな行動(精神疾患、急性精神病、老化、中毒)、骨折領域の炎症およびスポークの位置; 筋肉の緊張の急激な変化をもたらす疾患(麻痺、麻痺、痙攣、ミオパシーなど); 脂肪塞栓症。 骨格牽引骨折を治療する場合、5つの原則に従う必要があります。 第一原理-牽引は、四肢の中間の生理学的位置で行う必要があります。 第二原理-牽引は、絶対的な生理的休息の位置で実施する必要があります。 他のセグメントの筋肉が弛緩していない場合、四肢のあるセグメントの筋肉の緊張を解消することは不可能です。 したがって、四肢のすべての筋肉の完全なバランスを回復するため、つまり、すべての筋肉の緊張を取り除くために、すべての関節を中間位置に置き、四肢の安定した休息位置を作成する必要があります。 言い換えれば、手足で筋肉の一般的かつ完全な弛緩が達成される位置は、重力が完全に排除されるという条件で、すべての関節で半曲がった位置です。 この位置は、絶対的な生理学的休息の位置と呼ばれます。 実験および臨床研究により、牽引システムで一般的に使用されているコットンコード製のローラーブロックおよびハンガーの欠点が示されています。 システムの摩擦により、力の損失はより長くなります 骨に作用する力の強さに応じて、完全な骨折と不完全な骨折が発生します。 不完全な骨折では、主に縦方向の骨亀裂が形成されますが、小児では骨折が少なくなります。 力を加えた部位に直接負傷すると、間接よりも深刻な損傷が発生します。 軟部組織、血管が損傷し、骨が折れ、時にはいくつかの破片が形成されます。 間接的外傷は、軟組織および編組または骨折のらせん状の線(ねじれによる)への損傷が少ないことによって特徴付けられ、時には三角形の小さな中間骨片の出現を伴う。 多くの場合、機械的要因の力がレバーの原理に作用するとき、長い管状骨の骨折の機械的形成はその屈曲にあります。 事故では、力は一方向、ある程度固定された手足、または異なる適用点で反対の2つの方向に作用することがあります。 ねじれ骨折は、骨セグメントの一方の端が固定されたときに発生し、もう一方の端にはねじれがあり、骨の機能と強度を超えます。 引き裂き骨折は、激しい突然の筋肉収縮の結果として発生します。 腱の付着点で筋肉が収縮すると、骨片が外れます(手の指の遠位指骨の後端、尺骨突起、V中足骨の基部など)。 青年期には、引き裂き骨形成が起こります-発芽軟骨の領域の骨折。 支持および運動の装置および器官への機械的損傷は分離することができます(モノトラウマ)。つまり、骨、関節または内臓の同じ解剖学的セグメント内の損傷です。 さらに、この外傷は単発性または多発性です。 多発性外傷では、多数のセグメント損傷(二重または断片化した骨折)が発生します。 複数の損傷(骨折)、つまり、1つのシステムの異なるローカリゼーションで同じタイプの損傷などの概念があります。 複合外傷-さまざまな身体システム、すなわち、頭蓋腔、胸部、または脳の骨格および臓器への損傷(たとえば、股関節骨折および肝臓破裂、脚骨折、脳震盪); 複合外傷-さまざまな病因学的要因によって同時に引き起こされる身体への損傷-機械的、熱的、またはイオン化(骨折および火傷、骨折など)。 相互に迷惑なこれらの怪我では、体に全身障害があります-(疲労)、それは患者の年齢と防御に応じて異なる診療所を持つことができ、重要な臓器の損傷でさえ死に至る可能性があります。 骨片の変位の原因と種類骨折が次の原因で変位した場合: 1)機械的要因の力の主な作用-力が大きいほど、破片の変位が大きくなります。 2)鎮痛筋収縮-痛みに対する身体の保護反応は、その収縮を引き起こします。 3)周辺セグメントの質量(重力)。 変位は、個々の筋肉またはそれらのグループが中心および周辺の断片に付着する場所、それらの機能的な目的に依存します。 そのため、次のタイプのフラグメントの変位が区別されます。 1)幅; 2)長さ; 4)周辺セグメントの回転。 小児の骨折の特徴子供の体は、特別な解剖学的および生理学的特性によって特徴付けられます。 子供では、骨を含むすべての組織の弾力性により、粗いジューシーな骨膜が小児期特有の骨折を引き起こします。 これらは、「グリーンブランチ」タイプの不完全な骨折、変位のない、またはわずかな変位を伴う骨膜下骨折、骨端骨溶解および骨骨端骨溶解(骨幹端の三角形の隣接部分の骨折を伴う発芽軟骨の領域の部分骨折)です。 骨端軟骨は、X線の照射を遅らせず、X線回折パターンにギャップが現れるため、破片の変位がない場合、放射線科医でさえ骨端溶解の診断は困難です。 子供の骨折はすぐに治ります。 子供が若いほど、速い。 新鮮な骨折、特に肘の合併症(虚血性拘縮)を避けるために、子どもたちは数日間入院し、合併症の最初の兆候について両親を観察または警告し、救急医療を提供する必要があります。 高齢者の骨折の特徴高齢者では、骨折ははるかに容易に起こり、場合によっては病歴なしに起こります。 これは、筋肉だけでなく骨の老人性萎縮が起こるためです-骨梁が薄くなり、脆弱になり、骨膜が薄くなります。 特に秋には、事故時の状況に対する筋肉の緊張と神経筋の防御反応が減少します。 高齢者では、最も一般的なのは、大腿骨の首と寛骨臼の骨折、典型的な場所のradius骨、椎体の圧迫骨折などです。 骨分離プロセスが減少するため、骨折はゆっくり治癒します。 血管障害および内臓の加齢に伴う変化は、治療の戦術をわずかに変化させます。 抜歯患者の長期滞在は合併症を伴う恐れがあります-低血圧性肺炎。 したがって、このような場合、外科的治療の適応が拡大されます。 外傷に対する生体反応としての外傷性疾患外傷により、人体に局所的および一般的な病理学的変化が発生します。 これらの変化の程度は、外傷の重症度と身体の一般的な状態-その反応性と抵抗に依存します。 重度の外傷によって引き起こされる体内の病理学的および適応プロセスの全体は、外傷性疾患と呼ばれる複雑な症状複合体によって明らかにされます。 これらのプロセスはあらゆる外傷を伴いますが、軽度の外傷性傷害では病理学的変化はわずかであるため、外傷性疾患は軽度の形で臨床的に現れるか、まったく現れません。 外傷性疾患には、重症度、性質、臨床形態、および結果によるさまざまな分類があります。 臨床的観点から、外傷性疾患の4つの期間を区別することをお勧めします:外傷の影響の急性、初期症状、後期症状およびリハビリテーション。 急性期。その期間は、外傷の場所と重症度、年齢、人の一般的な状態、恒常性の違反の程度に依存します。 軽傷の場合、この期間は短期間または数時間続くことがあり、重傷の場合は数日間続くことさえあります。 原則として、急性期の重度の外傷は、ショックによって臨床的に現れます。 -これは別個の病態学的形態ではなく、外傷性疾患の重症形態の段階に過ぎません。 「ショック」という用語は、患者の生命を脅かす深刻な、時には重大な状態を示します。 外傷性ショックの3つの程度は、血圧のレベル、失血の信頼性の程度、脈拍数、および患者の一般的な状態の重症度に応じて区別されます。 最初の段階-血圧は13.3 / 12 kPa(100/90 mm Hg。Art。)に低下し、脈拍-1分で最大120、失血-最大1 l、患者の一般的な状態は比較的満足できるか、完全な意識で中程度 。 第二段階-患者の全身状態は重く、血圧レベルは約12 / 9.3 kPa(90/70 mm Hg。Art。)、脈拍-1分で120-140、呼吸がやや速くなり、意識が維持されます。 失血は1.5リットルに達することがあります。 第3段階(重度)-血圧はさらに低下します-9.3 / 6.7 kPa(70/50 mm Hg)、脈拍は非常に頻繁で、弱く、呼吸が浅くて速いため、計算が困難です。 患者の一般的な状態は非常に困難であり、意識はまだ持続するかもしれませんが、ほとんどの場合、曇っています。 重度の外傷性損傷および時期尚早の完全治療では、3度目のショックが終末状態になり、一部の人は4度目のショックを考慮します。 血圧は決定されず、脈拍は糸のようであり、数えられないか、ありません。呼吸は表面的で非常に頻繁であり、チェーン-ストークスまたはビオのように、意識がありません。 身体の重要な機能が衰退するにつれて、最終状態は苦痛と苦痛に分けられ、その後臨床的死が生じます。 ショックの病因的因子: 痛み、著しい失血、急性呼吸不全、損傷した組織の腐敗生成物による身体の中毒および代謝障害、重要臓器の機能障害など 損傷の場所と重症度に応じて、ショックの病因と臨床症状はさまざまな方法で形成されますが、その主な兆候は、微小循環障害と細胞代謝の低酸素障害と見なされる必要があります。 低酸素症は、傷害(胸部傷害)、循環障害、微小循環後の外部呼吸障害によって引き起こされる可能性があります。 動脈性低酸素症は、失血、循環血液量の減少、肺内バイパス静脈血バイパス、低換気、および組織酸素利用障害によって引き起こされます。 外傷時の動脈性低血圧は、急性大量出血の主な結果である可能性があります。 圧力は主に循環血液量の20〜30%の損失で低下します。 体積の減少と血液量減少は、静脈圧の減少につながり、心臓への血流を減少させ、これにより、1回限りの血流が減少します。 外傷中、痛みの衝動は中枢神経系に入ります。これは、外傷、防御反応に対する身体の反応の直接的な調節因子です。 人体には、非特異的な反応の標準セットがあります-攻撃に対する反応。 第一に、身体の反応は酸素状態の修正に向けられます。 辺縁網様複合体、交感神経副腎系および視床下部下垂体副腎系の機能の急激な増加は、末梢に対応する効果をもたらす。 血液循環の集中化と重要な臓器に有利な血液の再分配があり、塩化ナトリウムと水を節約し、呼吸の頻度と微小量を増やし、血液凝固システムの活動を増やします。 皮膚の血管のけいれん、筋肉や腹腔の臓器の血流の低下により、体内での酸素の使用がほぼ3分の1に減少します。 心臓と脳への十分な血液供給を維持するための身体の自然な防御の方法の1つは、ショックの間のショックの長時間持続によって臨床的に明らかにされます。 収縮期血圧が7.9 kPa(60 mmHg)を下回ると、脳と心臓の酸素欠乏が発生します。 その後、腎臓のろ過機能が停止します。 器官および組織の長期にわたる低酸素は、それらに酸化されていない生成物が蓄積するため、代謝障害およびアシドーシスを引き起こします。 順番に、これは毛細血管の不全麻痺を引き起こし、さらに微小循環とその透過性を乱します。 急性期 タンパク質代謝が乱れている。 低タンパク血症と低アルブミン血症が特徴的です。 その理由は、失血、創傷表面を通る毛細血管の麻痺中のタンパク質の細かく分割された画分の組織への流出、ならびに輸液による血液希釈、およびタンパク質分解の鋭い活動による可能性がある。 タンパク質代謝の同化プロセスよりも異化プロセスが優勢であるため、外傷後の代謝性高窒素血症が発生します。これは、損傷後3日目に最も顕著になります。 アゾトリ尿は、特に骨折での重傷の特徴です。 バットの窒素損失は25〜30 gに達することがあります。 負傷中は、内分泌系機能が損なわれます。 すでに最初の数時間で、甲状腺機能は下垂体の甲状腺刺激ホルモンの分泌の減少とコルチゾンとコルチコトロピンの血液への急激な放出の影響で減少します。 性腺刺激ホルモンとインスリンの分泌も抑制されています。 インスリン療法に反応しない抵抗性高血糖が現れます。 外傷後 交換は変化しています 脂質、その数が増加し、脂肪組織と血液の脂肪分解が加速されます。 遊離脂肪酸は、血漿アルブミンと複合体を形成し、エネルギー源として血流に入ります。 グリココルチコイドが合成される血液中のコレステロールの含有量は減少します。 集中治療にもかかわらずレベルが低下し続ける場合、これは悪い予後徴候です。 衝撃の時代 液体および浸透圧活性物質(カリウム、ナトリウム、グルコース、尿素)の不均一な分布により、水浸透圧の恒常性が乱れます。 血漿の浸透圧の指標は、体内の異化プロセスの活動の不可欠な指標です。 傷害のショック期間に高カリウム血症が急激に増加する場合、これは予後不良の兆候でもあります。 大量の失血の後、低クロム性貧血が現れ、鉄含有量が低くなり、他の微量元素(亜鉛、銅など)の量が減少します。 血液の細胞組成も、失血と代謝障害、欠陥のある若い細胞の放出、そして決して造血の有効性などによって変化します。 リンパ球から単球への細胞性免疫の切り替えがあり、これにより免疫反応性が変化します-Tリンパ球の数は急激に減少します。 急性期には、アシドーシスに対する身体の酸塩基バランスが急激に乱れます。 酸塩基平衡の不可欠な指標である血中pHの決定は、病的な代謝障害だけでなく、代償機構がそれらを予防できないことも反映しています。 このように 外傷性疾患の急性期 適応反応の発達と異化プロセスの強化を特徴とし、その強度と持続時間は、損傷の重症度、身体の反応性、患者の年齢、矯正治療の質に依存します。 蘇生の発達により、外傷性疾患の急性期の患者の集中治療は著しく改善され、それに応じて死亡率の減少が生じました。 傷害の影響の初期症状の期間- 外傷性疾患の第二期。 外傷性疾患の良好な経過を伴うショック後初期には、低酸素の程度と異化作用の強度が低下します。 同化プロセスが普及し始めています。 重傷では、心臓機能が弱くなり、血行動態は数日間不安定になり、低血圧の繰り返し、中毒症の増加などが起こります。 酸素輸送とそれによる血液と組織の飽和は、特に外傷性疾患の3〜4日目に5〜10日間過小評価されたままです。 これにはすべて、病原性治療が必要であり、場合によっては外科的介入が計画されます。 外傷性疾患の経過が複雑でない場合 回復はすぐに始まり、血液中のタンパク質とその画分の総量は7〜10日後に正常に近づき、2〜3週間後に完全に正常化します。 合併症、特に壊死性化膿、タンパク質合成の低下、栄養不良などの場合、タンパク質含有量の定量的および定性的な標準化が遅れる場合があります。 異化プロセスが継続する場合、心的外傷後高窒素血症は減少しますが、消失しません。 血中の脂質含有量は、原則として、7日目まで正常化され、化膿性炎症プロセスでは、遊離脂肪酸のレベルは体の保護反応(エネルギーの補給)として高いままです。 炭水化物および水電解質の交換、酵素活性、酸塩基平衡などが正規化されます。 大部分の生化学的パラメーターは2〜3週間以内に正規化されます。 合併症が発生すると、正規化と回復のプロセスが遅れます。 外傷の影響の晩期症状の期間はまた呼ばれます 臨床的回復の期間。 この期間は損傷の重大度にも依存し、長時間(数週間および数ヶ月)続くことがあります。 それは、恒常性の安定化、および損傷した領域の機能が回復し始める時間の後に始まります。 この期間の包括的な治療は、傷害の病理学的結果を排除することを目的としています。 3番目の期間は、患者が特別な治療を必要としなくなると終了します。 リハビリテーション期間は4番目の期間です。 外傷と苦痛のために、患者はしばしば身体的に衰弱し、落ち込んでおり、まだ肉体的および精神的な仕事に適応していない。 この期間、彼らはまだ医学的および特に社会的リハビリテーションを必要としています。 骨折の診断は、臨床検査データと標準的なレントゲン写真に基づいています。 ほとんどの骨折は、正常な骨に大きな力が一度かかるだけで起こります。 病理学的骨折は、腫瘍プロセス、嚢胞、骨粗鬆症などの障害によって弱められた骨への力の結果です。 応力破壊は、繰り返し力にさらされると発生します。 骨折の病態生理健康な組織のカルシウムとビタミンDのレベルが正常な場合、断片が整列し、最小の可動性で密接に保持されている場合、骨折はリモデリングによって1週間または1か月以内に治癒します。 関節に作用する力または動きが時期尚早に開始されると、リモデリングが中断され、屈折が発生する可能性があります。 したがって、通常は固定が必要です。 深刻な合併症はまれです。 コンパートメント症候群または神経損傷が発生する場合があります。 長骨の骨折の場合、脂肪の排出が起こり、肺の脂肪塞栓症を引き起こし、呼吸器疾患が発生する可能性があります。 関節内骨折では、通常、関節軟骨が損傷します。 骨折が融合しない場合があります(非融合骨折)。 適度に適切な治療を行うことで、まれに生い茂った骨折が発生します。 最初の外傷によって血液供給が損なわれると、骨折が正しく固定されていても、無菌壊死が発生する可能性があります。 骨折の症状と徴候痛みはすぐに発生します。 腫れは数時間にわたって蓄積します。 小児では、骨折中の軟部組織の浮腫[骨膜下(ヘリカル)または緑の枝として]は軽微な場合があります。 通常、痛みと腫れは12〜24時間後に減少し始めます。 この期間の後の痛みの増加は、コンパートメント症候群の発症を示唆しています。 他の症状と徴候には、痛み、打撲、動きの制限または異常、変形、および捻creが含まれる場合があります。 運動中の一部の骨折(rib骨骨折)では、患者は症状を感じることができ、ポップやタラの感覚としてそれらを説明します。 骨折の診断
傷が骨折に近い場合、骨折は開いているとみなされます。 骨折は、標準的なレントゲン写真から始まるイメージング技術を使用して診断されます。 骨折線が明らかでない場合、骨密度、骨梁の性質、および皮質縁が評価され、骨折の微妙な兆候が検出されます。 一部の専門家は、骨折部位の近位および遠位に位置する関節の視覚化を推奨しています。 骨折のX線の発現は、5つの定義を使用して正確に説明できます。
場所によって、骨折は、頭の骨折(関節面にまで及ぶこともある)、首、または体の骨折に分けられます。 骨折治療
応急処置:麻酔、および不安定な骨折または長骨の骨折の疑いがある場合は、添え木。開いた骨折の疑いがある場合は、傷、破傷風の予防および抗生物質(第二世代セファロスポリン+アミノグリコシド)の滅菌包帯が必要です。 オープンリダクションおよび内部固定(ORIF)により、金属片を使用して骨片を整列させ、所定の位置に保持します。 ORIFは通常、次のように表示されます。
大きな血管の損傷の疑いがある場合(血管を修復するため)、または開いた骨折の場合(感染を防ぐための洗浄および処理のため)、外科的治療が必要です。 クローズされた再配置が効果的でない場合、オープンな再配置が実行され、金属構造を使用せずに実行できます。 骨折が再配置、手術を必要とするかどうかに関係なく、それらは通常、近位および遠位関節の捕捉で固定されます。 原則として、石膏ギプスは数週間または数ヶ月間適用されますが、特に早期の固定でより速く成長する骨折の場合、石膏の代わりに添え木を使用できます。 在宅骨折治療には、PCC(休息、氷、ストレス、体位の上昇)などの支持的措置が含まれます。 コンパートメント症候群の症状が現れた場合、患者は直ちに医師の診察を受けるよう警告されます。 高齢患者の評価高齢者は、骨粗鬆症、頻繁な転倒、薬の副作用、転倒時の保護反射の加齢変化に起因する骨折を起こしやすい。 ほとんどの場合、骨折は松果体(松果体と骨体の間の領域)で発生します。 治療の主な目標は、日常の活動に素早く戻ることであり、手足の長さと正確なアライメントを回復することではありません。 固定化(関節固定化または床上安静)は高齢患者に副作用を引き起こす可能性が高いため、ORIFの役割は増加しています。 機能の回復には、早期の動員と理学療法が重要です。 付随する疾患(関節炎など)は、治癒プロセスに影響を与える可能性があります。 骨折の種類ストレス骨折。 ストレス骨折は、繰り返し力にさらされている間に発生する小さな骨折です(例えば、過剰な歪み)。 症状には、断続的な痛みの漸進的な発生が含まれます。これは、体重負荷で強まり、徐々に一定になります。 浮腫が時々観察されます。 検査では、局所的な骨の圧痛が明らかになります。 骨折が最初に見えない可能性のあるラジオグラフィーが実行されます。 この点に関して、多くのそのような骨折では、疑いで治療が行われ、骨髄が検出できる2〜3週間後に繰り返しX線撮影が行われます。 治療には、安静、体位の上昇、麻酔、時には固定が含まれます。 CTとMRIはほとんど使用されません。 成長板骨折。 骨は、骨端プレート(成長プレート)により長さが成長します。 成長板の損傷が疑われる場合、または骨折が疑われる場合、反対側のX線との比較が役立つ場合があります。 成長板は骨の最も壊れやすい部分であるため、通常、力で損傷する最初の構造です。 子供の成長板の骨折は、成長板の領域の局所的な痛みを検出する疑いがあります。 これらの骨折は、円形の痛みを特徴とし、これは打撲と臨床的に異なる場合があります。 I型およびV型の骨折では、X線写真は正常な場合があります。 この場合、このような骨折は、損傷のメカニズム、たとえば圧縮による張力(縦軸に沿った破断)によって他の損傷と区別される場合があります。 I型およびII型の骨折の場合、通常は閉鎖治療で十分です。 タイプIIIおよびIVには、多くの場合ORIFが必要です。 Ri骨骨折。 典型的な場合、rib骨骨折は鈍的胸部外傷の結果です。 高齢者では、rib骨骨折は最小限または中程度の力の影響下で発生します(たとえば、通常の転倒時)。 複合損傷には以下が含まれます。
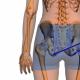
痛みは、体の動き(咳や深呼吸を含む)とともに強まり、数週間続きます。 呼吸制限は、特に高齢患者や多発性骨折の患者で無気肺と肺炎を引き起こす可能性があります。 若い健康な患者またはIまたはIIのrib骨の骨折では、このような合併症はほとんど発生しません。 胸部の触診により、骨折が明らかになる場合があります。 時には、患者と検査を行う臨床医は、肺の拡張時にrib骨の骨折を感じることがあります。 胸部X線は、複合病変(気胸、肺tus傷など)を確認する一般的な方法です。 多くのrib骨骨折は胸部X線写真では見られません。 rib骨の特定のイメージングが必要な場合がありますが、X線撮影を使用してすべてのrib骨骨折を特定することは必ずしも必要ではありません。 臨床的に疑われる複合病変を特定することを目的とした他のテストを実行します。 治療には、オピオイド鎮痛薬の使用が必要です。これにより、呼吸が抑制され、無気肺が悪化します。 肺の合併症を最小限に抑えるために、患者は意識して頻繁に深く呼吸するか、起きている間に咳をしなければなりません。 平らな手のひらまたは枕で患部を保持する(本質的に添え木する)と、深呼吸や咳の痛みを軽減できます。 患者は、3つ以上の骨折がある場合、入院します。 鎖骨骨折。 通常、負傷のメカニズムには、伸ばした腕の落下または直接的な打撃が含まれます。 症例の80%で、骨の3分の1の中央で骨折が観察されています。 固定はサポートドレッシングで示されます。 以前に使用されていた8字型の包帯の使用は、単純な支持包帯と比較してほとんど使用されません(快適性も低くなります)。 大きな角変位があっても、位置を変える必要はありません。 鎖骨骨折の場合、皮膚の一部が隆起したり、骨の3分の1以外の部分が損傷したりする場合、追加の介入が必要になる場合があります。 近位上腕骨の骨折。 損傷の通常のメカニズムは、伸ばした腕に落ちるときの力の直接的な影響です。 原則として、変位と角変形は最小限です。 拘縮は、特に高齢患者では、わずか数日間の固定後に発症する可能性があります。 最小限の変位または角変形を伴う骨折の場合、関節の動きが早期に発生するスカーフまたは支持包帯による固定が使用されます。 重傷の場合は、ORIFまたは内部人工装具(肩関節置換術)の使用が必要になる場合があります。 上腕骨遠位端の骨折。 負傷の典型的なメカニズムは、伸ばした腕に落ちるときの力の直接的な影響です。 上腕動脈とradial骨神経が損傷する可能性があります。 角変形がある場合は、除去する必要があります。 石膏ギプスと閉じた再配置も適用できます。 ORIFが必要になる場合があります。 Radi骨頭骨折。 radial骨頭は、回内と回外の間に回転する地層として肘関節の外側から触診されます。 radial骨頭の領域に痛みがあり、滲出液が存在する患者は、斜投影でX線を行う(より感度が高い)か、tx juvantibusで治療を開始する必要があります。 角変形と変位が最小限の骨折の場合、90°の角度で曲げられた肘関節にスプリントが適用されるか、包帯が使用されます。 負傷の10日後、運動訓練により関節の可動性が最適化され始めます。 distal骨遠位端の骨折。 原則として、後方変位と角変形(いわゆるコールズ破壊)が観察されます。 治療には、15〜30°の角度で手首を伸ばした状態での再配置と固定が含まれます。 関節が損傷し、骨折が打ち込まれ、短縮がある場合、ORIFが必要になることがあります。 中手骨の首の骨折(I中手骨を除く)。 負傷の通常のメカニズムは、軸方向の負荷(握りこぶしなど)です。 傷が中手指節関節の近くにある場合、口腔の微生物叢による汚染が想定されるため、感染を防ぐための対策が必要になることがよくあります。 IIおよびIII中手骨の骨折には再配置が必要ですが、IV中手骨の骨折または中手骨の45°Vの変位には、35°未満の背骨または手掌の角変位は必要ありません。 治療には副木が含まれます。 舟状骨骨折。 負傷の典型的なメカニズムは、通常は伸ばした腕に落ちるときの手首の過度の伸展です。 頻繁な合併症は、理想的な初期治療であっても、無血管壊死の発生です。 それは、障害の原因であり、変性関節炎の発症です。 骨折の症状は、親指の縦方向の圧迫に伴う痛み、抵抗を伴う手首の回外に伴う痛み、および手首が尺骨に向かって偏向したときの解剖学的嗅ぎタバコ箱の特に顕著な痛みです。 解剖学的嗅ぎタバコ箱は、radius骨の遠位に触診されます。 一次X線はしばしば変化しません。 それでも骨折が疑われる場合、MRIスキャンが実行され、X線撮影よりも感度が高く、骨折治療には親指の添え木が含まれ、1〜2週間後のコントロールX線撮影では、このX線写真の結果は正常ではありません。 指先の骨折(末節骨)。 負傷は圧縮によるものです。 通常、爪下の痛みを伴う血腫が発生し、特徴的な黒と青の色、時には爪を剥がします。 血腫は爪床の損傷を示します。 ほとんどの場合、骨折の治療は指先の保護コーティングで対症的です(たとえば、アルミニウムまたはプラスチックで作られた市販の保護装置が利用可能です)。 痛みを軽減するために、爪下の血腫は、18番目のサイズの針で回転運動を使用して爪に穴を開けることにより浄化できます。 爪にワニスがない場合は、電気凝固器を使用します。 トレフィネーションが慎重かつ迅速に実行される場合、麻酔の必要はありません。 大きな変位を伴う骨折、時には外科的治療。 著しく損傷した爪床は縫合されますが、爪が爪床に密接に接続されている場合は、これを行わない方が良いです。 骨折の関節の後長い間、知覚過敏が必要になることがあり、脱感作療法が必要です。 骨盤骨折 安定と不安定になります。 恥骨結合への同時圧迫はしばしば痛みを引き起こし、重度の骨折で特に顕著です。 骨盤骨折の場合、CTはX線撮影よりも感度の高い画像診断法です。 安定した骨折では、骨盤輪の破裂はありません。 骨折は、特に骨粗鬆症を患っている患者では、最小限の外傷で発生します(たとえば、家に落ちる)。 特に患者が介助なしで歩くことができる場合、治療はしばしば対症的です。 不安定な骨折には、2か所以上で骨盤輪の破裂が伴います。 骨折または線維性関節の裂傷(癒合)が起こり得る。 不安定な骨折は、重大な力の影響の結果です(たとえば、自動車の高速損傷の場合)。 腸の損傷の可能性。 泌尿生殖器損傷の合併症は典型的であり、特に前部骨盤部の骨折が典型的です。 血管損傷の可能性。 骨盤の死亡率が高い。 最初の検査と治療は、複合傷害の矯正を目的としています。 多くの場合、外科的介入が必要です。 股関節骨折。 股関節骨折は、特に骨粗鬆症の背景(主に女性)に対して高齢者に典型的です。 ほとんどの場合、骨折は転倒時に発生しますが、骨粗鬆症により骨強度が低下する高齢者では、最小限の力で骨折が発生する可能性があります(ベッドでの寝返り、椅子からの立ち上がり、歩行など)。 骨折の最も典型的なタイプは、頭下および転子間骨折です。 股関節骨折は、膝関節の反射痛を特徴とすることが多く、膝関節の病理と誤解される場合があります。 恥骨枝の骨折は、股関節に痛みを引き起こす可能性があります。 頭下骨折は、単一の損傷で発生する可能性がありますが、多くの場合、繰り返されるストレスまたは最小限の力の結果です。 小規模および大規模な応力破壊があります。 骨折後の転倒は、その経過を悪化させたり、破片の変位を引き起こす可能性があります。 軽度の骨折と軽度の痛みがある患者は、外来で治療できます。 ただし、このような患者は、膝関節を伸ばした状態で下肢を完全に持ち上げることができない場合があります。 膝を曲げて股関節を受動的に回転させると、痛みが増します。 これは、転子滑液包炎などの関節外病変による股関節骨折の鑑別診断に役立ちます。 重度の骨折または変位を伴う骨折は、運動の著しい制限、脚の短縮および脚の外側への回転を伴う。 小さい骨折またはハンマーで骨折した場合、または重度の骨粗鬆症の場合、標準的なレントゲン写真は変化しません。 それでも骨折が疑われる場合は、MRIを実行します。 MRIが不可能な場合、または禁忌がある場合は、CTが実行されます。 患者が再び歩くことができると想定され、外科的介入の禁忌がない場合、通常、患者は早期に活性化されて外科的治療(通常は内固定を伴う開放呼吸)を受けます。 変位を伴う骨折で活動していない高齢患者は、多くの場合、ムーアの内部人工装具で大腿骨頭の置換を行います。 時折、骨折した非活動的な若年成人患者の大腿骨頭を交換する必要があります。 原則として、高齢患者の長時間の安静は避けるべきです。 安静は、股関節骨折の一般的な合併症である深部静脈血栓症のリスクを高めます。 予防的抗凝固薬は、股関節骨折後の静脈血栓症の頻度を減らすことができます。 転子間骨折は通常、転倒または直接的な衝撃の結果です。 患者は股関節の痛み、あざ、腫れを持っています。 脚は通常短くされ、外側に回転されます。 通常、標準のレントゲン写真で診断を確認します。 治療には、ORIFおよび早期動員が含まれます。 大腿骨骨折。 負傷の通常のメカニズムは、曲がった膝関節に大きな力または軸方向の荷重が直接作用することです。 外傷に起因する骨折は、重度の浮腫、変形および不安定性によって特徴付けられます。 失血は骨折あたり最大1.5リットルに達することがあります。 治療には、即時の固定化、その後のARVFが含まれます。 足首関節の骨折。 下腿の骨と靭帯は、脛骨、fi骨、距骨、およびane骨をつなぐ「リング」を形成します。 「リング」内部の安定性は、2つの骨(脛骨の内側足首とfi骨の外側足首)と2つの靭帯複合体によって提供されます。 足首関節の骨折は一般的であり、損傷発生のメカニズムは多様です。 ある場所の「リング」の完全性に違反する骨折は、別の場所での損傷につながることがよくあります(たとえば、1つの骨の骨折が靭帯の深刻な破裂を伴う場合など)。 骨折が足首の「リング」を安定させる2つ以上の構造に違反すると、関節が不安定になります。 内側三角靭帯の破裂も関節の不安定性を引き起こします。 不安定な状態では、外科的治療が必要になる場合があります。 予測は勇気づけられます。 足首関節の最も安定した骨折は、6週間の固定化で保守的に治療できます。 予測は良好です。 転位を伴うII中足骨の基部の骨折(リスフラン骨折)。 一般的なメカニズムは、足底屈の位置での足の落下です。 軟部組織の著しい腫脹が特徴的です。 骨折は標準的なレントゲン写真で検出するのが難しく、変形性関節症などの重篤な合併症の発症につながり、コンパートメント症候群の出現はまれです。 標準的なX線写真では、II中足骨の基部の骨折または蝶形骨の断裂骨折が明らかになることがありますが、X線写真で視覚化されていなくても疑われるはずの足根中足骨関節の損傷はありません。 脱臼はしばしば自然に消失しますが、全身麻酔下で通常は閉じられている緊急時の整復が必要になる場合があります。 V中足骨の基部の骨折。 通常のメカニズムは、ねじれ(通常は反転)または損傷を押しつぶします。 これらの骨折は比較的早く治癒します。 偽関節の形成は一般的ではありません。 治療は、整形外科靴の着用で構成されます。 V中足骨の骨幹の骨折。 負傷の通常のメカニズムは粉砕です。 これらの骨折は、中足骨の基部の骨折と比較してあまり一般的ではありませんが、融合の遅延と偽関節の形成がより一般的です。 治療は、石膏ギプスで足関節を固定することです。 V中足骨の基部の別個の骨折は、足首関節の逆損傷で発生する可能性がありますが、偽関節の素因となる真のジョーンズ骨折と比較して重要性は低くなります。 つま先の骨折。 通常の損傷メカニズムは粉砕です。 回転変形または関節病変の疑いがない場合、X線検査は通常必要ありません。 治療は、損傷した指を近くの指に包帯することから成ります(動的副子固定)。 フラグメントの顕著な変位により、正しい位置を復元するための再配置が示されます。 荷重下の骨の完全性の違反。 骨折は、外傷によるものと、骨組織の特性に違反して発生するさまざまな疾患の結果として発生する可能性があります。 損傷の場合の一般的な状態の重症度は、怪我の量によって異なります。 多数 骨折 尿細管骨は重度の出血とショックを引き起こす可能性があります。 この病気の患者は長い間回復し、通常は1か月以上かかります。 病気の種類と分類骨折には次のものがあります。 先天性 -これは、骨格のさまざまな遺伝的疾患で発生するかなりまれなタイプの損傷であり、強度の低下を引き起こします。 病理学 骨折は、骨の自然な組成に影響を与える病気-新生物、骨炎、いくつかのホルモン障害、骨膜炎、骨粗鬆症で発症します。 この場合、外傷はわずかな影響で発生するか、理由もなく発生します。 睡眠中であっても病理を「獲得」することができます。 このタイプの骨折は、神経原性ジストロフィー、すなわち、臓器の神経支配の侵害で注目されます。 エンゲル-レックリングハウゼン病および「水晶体」の場合、骨の過度の脆弱性が観察され、変形性骨炎および他の骨格病理学。 外傷性 骨折は、外部からの骨への影響に関連しており、事故、戦いなどになります。 骨折では、骨への直接的な外傷とともに、周囲の組織の完全性が破壊されます。 損傷中に傷が形成された場合、これ 開く いずれの場合でも感染している骨折、および皮膚が損傷していない場合- 閉じた. 開いた骨折は次のとおりです。 プライマリーオープン -同時に、外力は粉砕骨折の特徴である骨折部位に直接影響します。 病変の重症度は孤立しています 一杯 (変位の有無にかかわらず)および 不完全な (破損および亀裂)破損。 開放骨折は、皮膚、神経血管系、腱、筋肉の外傷の程度に応じて分類されます。 で 一学位組織は内側から損傷を受け、 第二 -外、および第3度には、切断までの深刻な損傷が含まれます。 骨折骨折の形状と性質は次のとおりです。 圧縮、ねじ形、くさび形、T形およびV形 など シンプル 骨折は2つの破片で構成されており、損傷力の影響下で、骨に沿って2つ以上の2つの部分を切り離すことが可能であり、その後、破折が起こります。 負傷の結果として、長いセクションの骨が多くの断片で構成されている場合、これは 断片化 病気のタイプ。 いっぱい骨折は通常、骨部分の異なる方向の変位と組み合わされます。 筋肉の収縮は、骨片の「発散」にも寄与します。 より特徴的な子供向け 不完全な骨折または変位のない骨折。 骨折の合併症 複雑なそして 複雑でない。 ほとんどの場合、太もも、肩、および下肢の骨が折れます。 区別する 内側-、約-そして 関節外 骨折。 関節内部の骨折は、関節表面の変位-転位で発生する可能性があります。 このような損傷は骨折と呼ばれます。 ほとんどの場合、股関節と肩関節の損傷で観察されます。 16歳までは、骨化していない胚軟骨の領域に変位がある特別なタイプの骨折があります。 そのような病理学の選択肢の1つは、骨破壊が軟骨組織に影響を与える骨骨端融解である。 将来、これは手足の短縮または湾曲につながる可能性があります。 小児の損傷、特に手、鎖骨は、通常、重度の軟部組織の腫れとともに消失します。 高齢者では、骨の脆弱性と脆弱性の増加により骨折が最も頻繁に起こります。 病気は、原則として、わずかに低下して現れます。 radius骨やその他の四肢骨などの長い管状骨は、骨折の影響を最も受けやすくなっています。 老年期では、骨髄は損傷部位に形成され、強度が低い。 一般的なタイプの病気は、それを説明した著者にちなんで名付けられました。 例えば モンタージュ骨折 -尺骨の上部3分の1の骨折と、神経の損傷および脱臼との組み合わせ。 骨折後、回復プロセスは4つの主要な段階で構成されます。 1.自己分解-最大4日間の浮腫の発症。 骨折部位では、4種が形成されます 骨髄: 骨膜、子宮内膜、中間 そして パラオサル. 症状と徴候骨折の最も重要な症状には、組織の腫れ、痛み、クランチ、異常な骨の可動性、機能障害、場合によっては腕や脚の変形が含まれます。 関節炎および病理学的骨突出は、関節内の骨折の特徴です。出血と傷の存在は、開いた骨折の主な兆候であり、程度はさまざまです。 複雑な骨折では、しばしば外傷性ショックが発生します。 骨片が変位すると、手足の強制位置、打撲、軸からのずれを伴う変形、および腫れが観察されます。 プロービングすると、負傷、不自然な可動性、骨片の亀裂の部位で鋭い痛みが認められます。 周囲の組織、神経、血管を傷つけ、破片を押しのけることができるので、患者にクレピタスを特別に確立する必要はありません。 負傷した手足の負荷と動きにより、骨折部位の痛みが急激に増加します。 手足の短縮も観察され、自然の骨の突起が位置を変えます。 関節の骨折では、その輪郭の弱体化、関節炎の結果としてのサイズの増加が注目されます。 関節の屈曲と伸展は痛みを引き起こし、そのため動きが大幅に制限されます。 骨折を挿入したり、破片がずれたりしない場合、症状が現れないため、重度の打撲傷と間違われる可能性があります。 多くの場合、大腿骨頸部のハムストリングで、人は積極的に動き、最終的に骨の部分の変位につながります。 X線は必須です。たとえば、平行骨(中足骨、radial骨、小骨、または脛骨)の骨折の場合、主な症状は見られないことがあります。 怪我が疑われる場合、四肢の長さが決定されます。下-大転子から外足首まで、前腕-尺骨から茎状突起まで。 合併症骨折から生じる合併症は、血管や神経の破裂、内臓、筋肉、脳組織の損傷に関連する可能性があります。 怪我中ではなく、患者が不適切に介助されたときに発症する場合があることに注意してください。 骨の部分の誤った融合、過剰な骨カルスの発生、または偽関節症を伴う不適切な治療により、合併症も発生する可能性があります。 骨折部位の感染は、化膿性プロセス、敗血症または骨髄炎の形成につながります。不適切な治療と固定期間の不遵守の過程で、合併症が発生する場合があります。 血栓症、血栓塞栓症の増加; 外傷では、血管がミネラル部分にあるため出血を止めることが非常に難しく、その結果血腫と浮腫が形成されます。 骨折の原因骨組織には、有機成分、ミネラル成分、および水が含まれています。 ミネラルは、骨の強度とコラーゲン(有機成分)の弾力性を提供します。 管状の骨はその軸に沿って非常に強く、スポンジはそれほど強くありませんが、どの方向でも等しく安定しています。貢献要因: 妊娠、高齢; 診断骨折症状が疑われるまたは疑われる患者は、X線検査を受けます。 損傷の種類と骨片の位置を正確に判断できるのは、その助けを借りてです。 また、X線診断なしで足や手首にひびが入ったり、骨折したりすると、怪我のタイプを判別することはできません。 2つの投影(外側、真っ直ぐ、斜めまたは非定型)で骨のX線画像を使用する。 通常、このタイプの診断は、正確な診断を行うのに十分です。
治療怪我の応急処置は、骨折の場所に大きく依存します。 顎の損傷は、ほとんどの場合、下顎の損傷であり、戦闘、事故、馬の衝突、臼歯を抜くときの医療過誤、高所からの落下の結果として発生する可能性があります。 この場合、スリング包帯で顎を固定し、口腔内の血餅を洗浄し、風邪を引くことが重要です。背骨折は、背泳ぎと高所からの落下によって促進されます。 応急処置を提供するとき、主なことは麻酔し、平らで硬い表面での輸送を確実にすることです。 最も深刻な症状は、頸椎の骨折で観察されます。 頭蓋底の骨折により、患者は目の周りに「めがね」ができ、脳脊髄液が鼻から「流れ」、脱力感と吐き気が彼を悩ませます。 傷害の結果は突然であり、心停止と呼吸に現れます。 簡単な興味深いデータ rib骨の骨折は、呼吸の痛みによって現れます。まず、胸にきつい包帯をする必要があります。 指を傷つけるとき、石膏はしばしば適用されず、ポリマー包帯での固定に限定されます。 鼻の骨折は、目の下の激しい出血と打撲によって現れます。 主なことは、頭を持ち上げたり、鼻を冷やしたり、変形させたり、医師が体位を変えることではありません。  骨折の応急処置: 救急車に電話するか、禁忌がない場合は、しっかりした土台のある担架で医療センターに犠牲者を送ります。 応急処置は、現場と救急室または病院の両方で提供できます。 この時点で、さらなる治療の量が決定されます。 合併症(出血、ショック)、損傷領域の固定化との戦いが行われます。 複雑な粉砕骨折には手術が必要になる場合があります。 次に、再生と再配置の有効性が定期的に評価されます。 治療後の骨修復が行われていない場合、再縮小が許可されます。 リハビリテーションは、負傷した部分の正常な機能を回復するために必要です。これには、運動療法、CPM療法、治療演習、マッサージ、理学療法が含まれます。 この期間は数か月続くことがあります。 骨折の病気休暇証明書は、障害の全期間にわたって発行されます。 予防骨折を「起こす」リスクを減らすには、以下を行う必要があります。バランスの取れた食事を食べます。 代替治療法より速い骨癒着と迅速な回復のための伝統的な薬は以下を推奨します:毎日の食事で、キビのおridge、米、トウモロコシ、砂糖を蜂蜜に加えます。 ベリー、乳製品、ゴマ、肉、ハーブ、魚、ローズヒップ、リンゴを食べることもお勧めです。 |
| 読む: |
|---|