Розділи сайту
Вибір редакції:
- Синдром Гієна-Барре: ознаки, діагностика, лікування - Онлайн-діагностика
- Кому і коли призначається лікування тромболітиками Тромболитическая система організму
- Синдром Гієна-Барре: симптоми, причини, діагностика, лікування
- Діагностика скарлатини у дитини за допомогою аналізу крові, мазка з горла або експрес-тесту
- Легенева гіпертензія в нових рекомендаціях Європейського товариства кардіологів (2015 р
- Обстеження пацієнта з ОКС на догоспітальному етапі Абсолютні протипоказання до проведення ТЛТ
- Імуногістохімічні тести Як проводиться ІГХ-дослідження
- Міксоматозна дегенерація клапанів серця Лікування та профілактичні дії
- Сучасні стандарти фармакотерапії стабільної стенокардії Ентеральні шляху введення
- Як виникає патологічний стан, а також чи можна його вилікувати?
Реклама
| Нормотензивна гідроцефалія - \u200b\u200bЩо ж це таке? Як виникає патологічний стан, а також чи можна його вилікувати? Хвороба адамса Нормотензивна гідроцефалія, або хвороба Хакіма-Адамса |
|
ММА імені І.М. Сеченова Нормотензивна гідроцефалія (НТГ) - синдром, який характеризується поєднанням деменції, порушень ходьби і нетримання сечі при вираженому розширенні шлуночкової системи і нормальному тиску цереброспинальной рідини (ЦСР). Неврологічні розлади при НТГ можуть повністю або в значній мірі регресувати після своєчасно проведеній шунтирующей операції, проте накопичений досвід показує, що операції ефективні в 50-70% випадків. поширеність НТГ невелика - за даними різних авторів, вона виявляється у 0,4-6% хворих з деменцією . Варіабельність частоти пов'язана з різними діагностичними критеріями для оцінки деменції. Першість опису НТГ, як самостійного захворювання, належить S.Hakim і R.D.Adams. У 1965 р вони опублікували статті про "симптоматичної прихованої хронічної гідроцефалії дорослих з нормальним очним дном" або "гідроцефалії з нормальним тиском ліквору". Автори акцентували увагу на потенційно виліковна цього синдрому, який клінічно проявляється своєрідними порушеннями ходи за типом апраксии ходьби, деменцією і тазовими розладами. Пізніше цей клінічний симптомокомплекс отримав епоніміческім назву тріади Хакіма-Адамса . У сучасній літературі найбільшого поширення набув термін "нормотензивна гідроцефалія". Етіологія Розвиток НТГ обумовлене дисбалансом секреції і резорбції ЦСР і порушенням ліквородинаміки. НТГ у дорослих може бути викликана різними причинами: субарахноїдальним і внутрішньошлуночкових крововиливом, черепно-мозковою травмою, запальним процесом (менінгіт), перинатальним ураженням головного мозку і мозкових оболонок, об'ємними інтракраніальних утвореннями (пухлини, аневризми мозкових судин), аномаліями розвитку мозку (найчастіша - атрезія сильвиева водопроводу), перенесеними операціями на головному мозку і в інших місцях, де це механічні перешкоди нормальної циркуляції ЦСР. При цьому може бути деякий (іноді досить тривалий) період, під час якого гідроцефалія ніяк не проявляє себе. До факторів, з якими пов'язується виникнення гідроцефалії у дорослих, N.L.Graff-Radford і співавт. відносять вроджені аномалії шлуночкової системи, які проявляються в пізньому віці, порушення абсорбції ЦСР, вік і артеріальну гіпертензію. Однак приблизно в 30-50% випадків в анамнезі у пацієнтів з НТГ відсутні вказівки на будь-яку причину, в цій ситуації правомочним стає діагноз " ідіопатичною нормотензівной гідроцефалії дорослих
”. Клінічні особливості Для НТГ характерно поступовий розвиток тріади Хакіма-Адамса, в більшості випадків порушення ходьби є першим симптомом, потім виникає деменція і пізніше приєднуються тазові розлади. Можлива флуктуація виразності симптомів, проте ця ознака не вважається характерним для НТГ. порушення ходьби Порушення ходьби при НТГ включають в себе елементи апраксии ходьби з "магнітної" ходою короткими кроками, поганим контролем рівноваги і утрудненням поворотів. Для хворих характерна шаркающая хода на широко розставлених ногах, нестійкість при поворотах. При НТГ не відзначається будь-яких змін рухів руками при ходьбі. На ранніх стадіях при мінімальній підтримці хода хворих з НТГ може ставати интактной. У міру прогресування захворювання знижується висота кроку, хворим важко відірвати ноги від землі, відзначаються труднощі на початку акту ходьби, повороти відбуваються в кілька етапів, часті падіння. При цьому пацієнти з НТГ можуть імітувати рухи ногами, які вони повинні здійснювати при ходьбі, в положенні лежачи або сидячи. Слід зауважити, що подібні порушення ходьби відзначаються і при судинних ураженнях головного мозку. При ідіопатичною НТГ є залежність між наявністю артеріальної гіпертензії і виразністю клінічної симптоматики, особливо порушеннями ходьби . Порушення ходьби можуть значною мірою регресувати відразу після виведення великої кількості (20-50 мл) ЦСР при люмбальної пункції ( "tap-test"). На думку E.Blomsterwall і співавт. , "Tap-test" в більшій мірі покращує рівновагу, ніж ходьбу пацієнтів, і не залежить від етіології НТГ. М'язовий тонус в ногах, як правило, підвищений по пластичному типу, відзначається паратоніческая ригідність. У більш важких випадках НТГ в нижніх кінцівках виникає спастичность, гіперрефлексія, виявляється патологічний рефлекс Бабінського. Наявність симптоматики переважно в ногах при НТГ, можливо, пов'язано з тим, що рухові шляхи, що зв'язують кору головного мозку з нижніми кінцівками, розташовуються більш медіально - близько стінок бічних шлуночків, а шляхи, що йдуть до верхніх кінцівок, - більш латерально. Зміни ходи у пацієнтів з НТГ можуть бути обумовлені роз'єднанням базальних ядер з лобовими відділами, дисфункцією лобової кори і порушенням сенсомоторної інтеграції. Порушення вищих мозкових функцій Для пацієнтів з НТГ характерна наявність аспонтанности, благодушності, дезорієнтацію, більше в часі, ніж в місці . Хворі не можуть викласти історію свого захворювання. У деяких хворих можливий розвиток галюцинацій, манії, делірію, депресії. Характерним симптомом при НТГ є також емоційне притуплення . Аспонтанность хворих у міру прогресування захворювання може переходити в акінетичний мутизм, підвищену сонливість, сопор і вегетативний стан. когнітивні порушення виникають у переважної кількості хворих на початку захворювання. Ці розлади проявляються зниженням пам'яті, уповільненням швидкості психічних процесів і психомоторнихреакцій, зниженням здатності використовувати набуті знання, апатією, що пов'язано з дисфункцією передніх відділів головного мозку і характерно для так званої субкортикальной деменції. Когнітивні порушення при НТГ не є домінуючим симптомом, на ранніх стадіях гнозис і інші коркові функції, як правило, не порушені. На відміну від хвороби Альцгеймера, порушення пам'яті при НТГ не настільки виражені і обумовлені, головним чином, зниженням функціональної інтеграції лобових часток. Важка деменція у пацієнтів з НТГ має на увазі або невідновні морфологічний дефект, або наявність хвороби Альцгеймера або судинної деменції. На сьогоднішній день не існує специфічної нейропсихологической методики, здатної однозначно віддиференціювати когнітивні порушення при хворобі Альцгеймера і НТГ. Слід підкреслити, що розмежування деменції на кортикальну і субкортікальную носить досить відносний характер. Свідченням цього є результати дослідження J.Kramer і J.Duffy. Автори не відзначили достовірних відмінностей по частоті порушень праксису і Гнозис між пацієнтами з кортикальної і субкортикальной деменцією (в останню групу увійшли пацієнти з НТГ і хворобою Паркінсона). Для виявлення когнітивних порушень при НТГ, особливо на ранніх стадіях захворювання, використовуються нейропсихологічні шкали, чутливі до лобових порушень. Застосування тестів, часто використовуваних при деменції (типу Короткої шкали оцінки психічної сфери), найчастіше дає ложнонегатівних результати, так як ці методики малоінформативні при когнітивному дефекті лобного типу. Тому при НТГ більш інформативні тести, спрямовані на оцінку здатності пацієнта формувати і змінювати програму дій в залежності від умов (типу Висконсинского тесту сортування карток), а також тести, що оцінюють рухливість психічних процесів, рівень виснаження і уваги (таблиці Шульте, червоно-чорні таблиці або Stroоp color test). Лобовий характер когнітивних розладів при НТГ може бути обумовлений переважним розширенням передніх рогів бічних шлуночків, що супроводжується більш значною дисфункцією глибинних відділів лобових часток і передніх відділів мозолистого тіла. На відміну від хвороби Альцгеймера, когнітивний дефект при НТГ розвивається швидше - протягом 3-12 міс. Виразність когнітивних розладів може зменшуватися після виведення 20-50 мл ЦСР. Висловлюється припущення про те, що в основі когнітивних розладів лежать мікроциркуляторні церебральні порушення внаслідок стискання капілярів підвищеним інтрапаренхіматозних тиском, тим більше, що за даними позитронної емісійної томографії при НТГ виявляється дифузне зниження метаболізму як в коркових, так і в субкортікальних відділах. тазові розлади Вже на ранніх стадіях НТГ при активному, цілеспрямованому расспросе вдається виявити скарги хворих на прискорене сечовипускання і никтурию . Надалі приєднуються імперативні позиви і нетримання сечі . Хворі перестають усвідомлювати позиви до сечовипускання і індиферентно ставляться до факту мимовільного сечовипускання, що характерно для лобного типу тазових розладів. Нетримання калу зустрічається рідко, як правило, у пацієнтів з пізніми стадіями НТГ. Від хворих з іншими причинами деменції пацієнтів з НТГ відрізняє наявність тазових розладів на ранніх стадіях захворювання і часткове відновлення контролю за тазовими органами після проведення "tap-test". Хворі з НТГ, як правило, не пред'являють скарг на головний біль. При неврологічному огляді крім тріади Хакіма-Адамса у хворих з НТГ може відзначатися постуральний тремор, своєрідний акінетіко-ригідний синдром, що характеризується феноменом "замерзання" (англ. - "freezing phenomenon"), відсутністю ахейрокинез, паратоніческая ригідність в аксіальних м'язах і в м'язах кінцівок , псевдобульбарний синдром, хапальний рефлекс. Діагностика нормотензівной гідроцефалії Складність діагностики НТГ обумовлена \u200b\u200bтим, що характерні для цього захворювання симптоми - деменція, тазові розлади і порушення ходьби - нерідко відзначаються у літніх. Рутинне обстеження, як правило, не виявляє будь-якої патології, краніограмми не змінені . Особливо важливо підкреслити відсутність застійних явищ на очному дні. За даними ЕЕГ, при НТГ виявляються неспецифічні зміни, що характеризуються посиленням повільнохвильової активності. Люмбальна пункція залишається одним з основних способів діагностики НТГ. Тиск ЦСР зазвичай не перевищує 200 мм вод.ст. Якщо до пункційної голці приєднати манометр, то, як добре відомо, лікворному стовпчик виявляє коливання тиску в залежності від пульсу, артеріального тиску, дихання. У нормі лікворна пульсація не перевищує 15-20 мм. Однак при НТГ вона значно перевершує цю величину, а запис коливань виявляє зміна форми хвилі - вона стає більш крутий. Лабораторний аналіз ЦСР зазвичай будь-яких відхилень від норми не виявляє. Моніторинг внутрішньочерепного тиску (ВЧД) є найбільш сучасним методом діагностики НТГ . При реєстрації ВЧД протягом 24-48 год у пацієнтів з НТГ відзначаються патологічно високі величини ВЧД, особливо у фазі швидкого сну, що пов'язано з розширенням судин і збільшенням кровонаповнення мозку в цей період. Для НТГ характерна наявність великої кількості вторинних b-хвиль і "плато"-хвиль. Зміни коливань ВЧД пов'язані з наявними функціональним перешкодою відтоку ЦСР з шлуночкової системи в субарахноїдальні простору в зв'язку з утрудненням реабсорбції ЦСР і зниженням градієнта між тиском ЦСР в шлуночках і на конвекситальной поверхні головного мозку. Для збільшення точності методики моніторинг ВЧД слід проводити синхронно з полісомнографія, так як показано, що відносна частота, амплітуда, довжина і форма b-хвиль залежать від фази сну, і їх кількісна представленість під час сну розглядається деякими авторами, як діагностичний і прогностичний ознака НТГ . Перед проведенням моніторингу ВЧД пропонується використовувати транскраниальную доплерографію, так як між b-хвилями ВЧД і швидкістю кровотоку в інтракраніальних артеріях існує нелінійна зв'язок, описувана, як транскраніальної ДОППЛЄРОГРАФІЧНА еквівалент b-хвиль. "Тap-test" побічно відображає порушення резорбції ЦСР, що лежить в основі патогенезу НТГ . Для більш точної оцінки величини опору розробці ЦСР використовується інфузійний тест , Який полягає в одномоментному ендолюмбальному введенні фізіологічного розчину і реєстрації швидкості зменшення лікворного тиску після початкового його підвищення у відповідь на введення розчину. Існує й інший метод проведення тесту - тривала інфузія 0,9% розчину NaCl під постійним тиском. Слід зауважити, що вірогідність самого інфузійного тесту і методика його проведення є предметом дискусій. Різні модифікації інфузійного тесту використовуються насамперед у дослідницьких цілях. В даний час в усьому світі застосовується "tap-test", як найбільш простий, швидкий, дешевий і досить надійний метод. радіоізотопна цистернографія при НТГ виявляє накопичення радіофармпрепаратів в шлуночкової системі при відсутності його циркуляції над склепінням мозку навіть через 48 годин після введення. Однак ці дані не вважаються високоспеціфічнимі для НТГ. Важливе значення для діагностики НТГ мають результати нейровізуалізаційних методів дослідження (комп'ютерна і магнітно-резонансна томографія - КТ / МРТ), що дозволяють виявляти різко розширені шлуночки головного мозку, в той час як коркові борозни залишаються в межах норми або незначно розширені. За допомогою цих методик можна виключити інші причини гідроцефалії. Виявлення дрібних ішемічних вогнищ або лейкоареоза який суперечить діагнозу НТГ, так як можливо поєднання НТГ і цереброваскулярної недостатності. Є значна збіг результатів КТ і МРТ при нормальному старінні, НТГ і деменція дегенеративного генезу. При НТГ особливо значно розширені III шлуночок, скроневі і фронтальні роги бокових шлуночків, що призводить до появи характерної форми шлуночкової системи у вигляді "метелика" на аксіальних зрізах. Розширення передніх рогів бічних шлуночків при НТГ досягає 30% і більше від діаметра черепа. Вважається, що хоча гідроцефалію досить просто можна діагностувати за допомогою КТ, всім хворим рекомендується проведення МРТ, що дозволяє одержати більш докладне зображення мозкових структур . Розміри шлуночкової системи при використанні КТ і МРТ оцінюються з однаковою точністю, проте МРТ краще дозволяє візуалізувати наявність трансепендімального проникнення ЦСР. Наявність перивентрикулярной трансепендімальной пенетрации ЦСР (підвищений сигнал в Т2-і режимі протонної щільності - за даними МРТ, гіподенсівние зони на КТ) в поєднанні з розширеними шлуночками є характерним нейровізуалізаційні ознакою НТГ у літніх хворих в разі відсутності внутрішньочерепного окклюзірующего процесу. Товщина перивентрикулярного "гало" корелює з кращим результатом шунтування, наявність ознак мікроангіопатичною цереброваскулярного захворювання (лакуни і вогнища підвищеної інтенсивності сигналу в глибинних відділах білої речовини в Т2-і режимі протонної щільності МРТ) - з незадовільним результатом шунтування. C.Jack і співавт. вважають, що кращий результат операції у хворих з більш вираженими перивентрикулярного змінами пов'язаний з притаманними цій категорії хворих більш значними ліквородинамічними розладами, зменшення яких після шунтування і супроводжується істотним клінічним поліпшенням. Особливе значення надається методам МРТ-оцінки ликворооттока з водопроводу , Як для діагностики НТГ, так і для оцінки успіху подальшого шунтування. При НТГ відзначається зниження рівня загального і регіонарного мозкового кровотоку, особливо в лобових і скроневих відділах головного мозку, субкортікальной білій речовині. За даними позитронної емісійної томографії виявляється зниження рівня метаболізму глюкози (загального і регіонарного), причому, чим значніше ступінь фронтального гіпометаболізм, тим більш імовірним стає несприятливий результат шунтирующей операції. Прогноз шунтування при НТГ краще у пацієнтів, у яких зазначалося наростання регіонарного мозкового кровотоку після введення гліцеролу. За даними J.-L.Moretti, після виведення 30-50 мл ЦСР у хворих з НТГ відзначається збільшення регіонарного мозкового кровотоку. Це суперечить раніше відзначалися в літературі даними, отриманим за допомогою 133Xe-інгаляційного методу. M.Kushner і співавт. не виявили наростання загального мозкового кровотоку при НТГ після люмбальної пункції і після успішного шунтування. L.Ketonen і M.Berg підкреслюють, що до теперішнього часу немає ясності щодо кращого тесту або комбінації тестів, результати яких могли б передбачити успіх шунтування при НТГ. Диференціальний діагноз Диференціальний діагноз НТГ слід проводити з іншими видами гідроцефалії, вентрікуломегалія при нейродегенеративних і судинних захворюваннях, з об'ємними внутрішньочерепними процесами і т.д. У літературі є опис випадків виникнення синдрому НТГ при ревматоїдному артриті, поліпшення стану (зменшення вираженості когнітивних і тазових розладів, порушень ходьби) було відзначено після курсу кортикостероїдної терапії. Лаймская хвороба може призводити до виникнення синдрому НТГ внаслідок порушення ликворооттока. A.Danek і співавт. призводять опис 74-річної жінки, симптоматика НТГ у якій регресувати після терапії цефтріаксоном. Описані випадки НТГ при миотонической дистрофії, що пов'язують з клітинним мембранним дефектом, що призводить до порушення абсорбції ЦСР. Описаний випадок НТГ у літній хворий з хронічною запальною демієлінізуючою поліневропатією, дефіцитом вітаміну В 1 і фолатів. Автори пов'язують виникнення гідроцефалії у даної пацієнтки з порушенням резорбції ЦСР через високого рівня білка. Розширення шлуночків зустрічається у онкологічних хворих, особливо з порушеннями харчування або отримують хіміопрепарати. При хронічних нейроінфекціонних процесах (особливо микотической природи), метаболічних і ендокринних порушеннях (дефіцит вітаміну В 12, гіпотиреоз та ін.) Може відзначатися так звана псевдоатрофіі, яка при успішній терапії може регресувати. З тріадою Хакіма-Адамса може протікати менінговаскулярний сифіліс. лікування Лікуванням вибору є шунтуючі операції з накладенням вентрикулоперитонеальное і люмбоперітонеального шунтів. При правильному підборі хворих позитивний ефект досягає 60%. Зрозуміло, в далеко зайшли стадіях хвороби, коли є вже незворотні зміни в мозку, прогноз оперативного лікування погіршується. Летальність при цій операції складає близько 6-7%. Найбільш вірогідний позитивний ефект шунтування в тих випадках, коли клінічна картина НТГ розвивається протягом перших місяців після субарахноїдального крововиливу, менінгіту або черепно-мозкової травми, є поліпшення після виведення великої кількості ЦСР при люмбальної пункції, а за даними нейрорадіологіческом дослідження виявляється виражений вентрікулярний лікворооттока ( пульсація). Хороший результат шунтування відзначається у хворих з гіпердинамічним типом ликвородинамики по III шлуночку і водопроводу, який характеризується відсутністю сигналу від ЦСЖ на сагиттальном серединному зрізі МРТ. У той же час, за даними, отриманими J.Malm і співавт. , Результати "tap-Testа" не допомагають в підборі пацієнтів для шунтування. У частини хворих, у яких не відзначалося поліпшення після люмбальної пункції, операція шунтування також може бути ефективною. Найбільш простим і досить надійним для передбачення прогнозу шунтирующей операції може бути одноразове виведення 20-50 мл ліквору при люмбальній проколі - "tap-test" . Інший варіант "tap-test" - виведення по 30 мл протягом 3 днів. Пацієнту в положенні лежачи на боці проводиться люмбальний прокол, фіксується початкове тиск ЦСР, кількість виведеної ЦСР і кінцевий тиск ЦСР, при можливості реєструються коливання лікворного тиску. Особливо важливим є оцінка динаміки основних симптомів тріади Хакіма-Адамса після проведення цього тесту. Навіть короткочасне клінічне поліпшення може свідчити про можливе сприятливому прогнозі шунтування. Нами спостерігалися два пацієнта 59 і 63 років з класичною тріадою Хакіма-Адамса, у яких після виведення 40-50 мл ЦСР відзначалося відновлення правильної орієнтації в місці і часу, наростання мовної експресії і рівня уваги; ставала можливою самостійна ходьба і відновлювався контроль над тазовими органами. Ефект "tap-test" зберігався протягом 10 днів. У обох пацієнтів відзначався істотний позитивний ефект шунтирующей операції. Як консервативної терапії з метою зменшення продукції ЦСР пацієнтам з НТГ призначають ацетазоламид і дігоксин , Проте ефективність цієї терапії до теперішнього часу не доведена. Лікування порушень сечовипускання при НТГ представляє складну задачу , Антихолінергічні засоби використовуються при цьому типі порушень сечовипускання вкрай рідко, деяким хворим, принаймні тимчасово, допомагає навчання їх спорожняти сечовий міхур "по годинах". Ускладнення після шунтування відзначаються у 31-38% хворих. До основних ускладнень відносяться наступні: У рідкісних випадках - субдуральна гематома внаслідок швидкого зменшення розміру шлуночків, що вимагає повторної операції; Синдром лікворної гіпотензії, що виявляється головним болем при вставанні, профілактикою якого є індивідуальний підбір шунта низького, середнього і високого тиску. Список літератури Ви можете знайти на сайті http: //www.сайт література 1. Штульман Д.Р., Яхно Н.Н. Основні синдроми ураження нервової системи. / В кн .: Хвороби нервової системи. Керівництво для лікарів. Під ред. М. М. Яхно, Д.Р.Штульмана, П.В.Мельнічука. Т.1. -М.: Медицина, 1995. -С.112-114 2. Godwin-Austen R., Bendall J. The Neurology of the Elderly. -London etc .: Springer-Verlag, 1990. 3. Moretti J.-L. "Assessment of alterations in cerebrospinal fluid kinetics." / In: Radionuclide Imaging of the Brain. Ed. by B.L.Holman. -New York etc .: Churchill Livingstone, 1985. -P.185-223 4. Golden J.A., Bonneman C.G. "Developmental structural disorders". // In: Textbook of Clinical Neurology. C.C.Goetz, E.J.Pappert (eds.). -Philadelphia etc .: W.B.Saunders Company, 1998. 5. Graff-Radford N.L., Godersky J.C., Peterson R.C. "A clinical approach to symptomatic hydrocephalus in the elderly." / In: Handbook of Demented Illnesses. Ed. by J.C.Morris. -New York etc .: Marcel Dekker, Inc., 1994. -P.377-391 6. Vanneste J.A.L. "Three decades of normal pressure hydrocephalus: are we wiser now?" // J. Neurol. Neurosurg. Psychiatry. -1994. -Vol.57. -P.1021-1025 7. Adams R.D., Fisher C.M., Hakim S. et al. "Symptomatic occult hydrocephalus with" normal "cerebrospinal fluid pressure: a treatable syndrome". // N. Engl. J. Med. -1965. -Vol.273. -P.117-126 8. Hakim S., Adams R.D. "The special clinical problem of symptomatic hydrocephalus with normal cerebrospinal fluid pressure. Observations on cerebrospinal fluid hydrodinamics ". // J. Neurol. Sci. -1965. -Vol.2. -P.307-327 9. Виноградова І.М. Нормотензивна гідроцефалія і її лікування. // Зап. нейрохірург. -1986. №4. -С.46-49 10. Фернандес Р., Самуельс М. Порушення інтелекту. / В кн .: Неврологія. Під ред. М.Самульельса. Пер. з англ. -М.: Практика, 1997.. -С.60-93 11. Ojemann R.G., Fisher C.M., Adams R.D. et al. "Further experience with the syndrome of" normal "pressure hydrocephalus." // J. Neurosurg. -1969. -Vol.31, N.3. -P.279-294 12. Ketonen L.M., Berg M.J. Clinical Neuroradiology. 100 Maxims. -London etc: Arnold, 1997. 13. Дамулін І.В. Дисциркуляторна енцефалопатія в літньому і старечому віці. Дисс. ... докт. мед. наук. -М., 1997. 14. Левін О.С. Клініко-магнітно-резонансна-томографічне дослідження дисциркуляторної енцефалопатії. Дисс. ... канд. мед. наук. -М., 1996. 15. Левін О.С., Дамулін І.В. Дифузні зміни білої речовини і проблема судинної деменції. // В кн .: Досягнення в нейрогеріатрії. / Под ред. М. М. Яхно, І. В. Дамулін. -М .: ММА, 1995. -С.189-228 16. Яхно Н.Н. Актуальні питання нейрогеріатрії. // В кн .: Досягнення в нейрогеріатрії. Під ред. М. М. Яхно, І. В. Дамулін. -М .: ММА, 1995. -С.9-29 17. Krauss J.K., Regel J.P., Vach W. et al. Vascular risk factors and arteriosclerotic disease in idiopathic normal-pressure hydrocephalus of the elderly. // Stroke. -1996. -Vol.27, N.1. -P.24-29 18. Blomsterwall E., Bilting M., Stephensen H., Wikkelso C. Gait abnormality is not the only motor disturbance in normal pressure hydrocephalus. // Scand. J. Rehabil. Med. -1995. -Vol.27, N.4. -P.205-209 19. Chawla J.C., Woodward J. Motor disorder in "normal pressure" hydrocephalus. // Brit. Med. J. -1972. -Vol.1. -P.485-486 20. Kwentus J.A., Hart R.P. Normal pressure hydrocephalus presenting as mania. // J. Nerv. Ment. Dis. -1987. -Vol.175, N.8. -P.500-502 21. Golomb J., de-Leon M.J., George A.E. et al. Hippocampal atrophy correlates with severe cognitive impairment in elderly patients with suspected normal pressure hydrocephalus. // J. Neurol. Neurosurg. Psychiatry. -1994. -Vol.57, N5. -P.590-593 22. Kramer J.H., Duffy J.M. Aphasia, apraxia, and agnosia in the diagnosis of dementia. // Dementia. -1996. -Vol.7, N.1. -P.23-26 23. Wood J.H., Bartlet D., James A.E., Udvarhelyi G.B. Normal-pressure hydrocephalus: Diagnosis and patient selection for shunt surgery. // Neurology (Minneap.). -1974. -Vol..24, N.6. -P.517-526 24. Giladi N., Kao R., Fahn S. Freezing phenomenon in patients with parkinsonian syndromes. // Mov. Disord. -1997. -Vol.12, N.3. -P.302-305 25. Krauss J.K.,. Droste D.W. Predictability of intracranial pressure oscillations in patients with suspected normal pressure hydrocephalus by transcranial Doppler ultrasound. // Neurol. Res. -1994. -Vol.16, N5. -P.398-402 26. Розумовський А.Е., Шахновіч А.Р., Сімерніцкій Б.П. і співавт. Еластичні властивості цереброспінальної системи і ліквородинаміка при внутрішньочерепної гіпертензії і нормотензівной гідроцефалії у дорослих. // Зап. нейрохірург. -1986. №6. -З. 53-58 27. Drayer B.P., Rosenbaum A.E. Dynamics of cerebrospinal fluid system as a defined by cranial computed tomography. / In: "Neurobiology of Cerebrospinal Fluid. 1 ". Ed. by J.H.Wood. -New York, London: Plenum Press, 1980. -P.405-431 28. Jack C.R., Mokri B., Laws E.R. et al. MR findings in normal-pressure hydrocephalus: Significance and comparison with other forms of dementia. // J. Comput. Assist. Tomogr. -1987. -Vol.11, N.6. -P.923-931 29. Bradley W.G., Scalzo D., Queralt J. et al. Normal-pressure hydrocephalus: evaluation with cerebrospinal fluid flow measurements at MR imaging. // Radiology. -1996. -Vol.198, N.2. -P.523-529 30. Kristensen B., Malm J., Fagerland M. et al. Regional cerebral blood flow, white matter abnormalities, and cerebrospinal fluid hydrodynamics in patients with idiopathic adult hydrocephalus syndrome. // J. Neurol. Neurosurg. Psychiatry. -1996. -Vol.60, N.3. -P.282-288 31. Tanaka A., Kimura M., Nakayama Y. et al. Cerebral blood flow and autoregulation in normal pressure hydrocephalus. // Neurosurg. -1997. -Vol.40, N.6. -P.1161-1165 32. Tedeschi E., Hasselbalch S.G., Waldemar G. et al. Heterogeneous cerebral glucose metabolism in normal pressure hydrocephalus. // J. Neurol. Neurosurg. Psychiatry. -1995. -Vol.59, N.6. -P.608-615 33. Kushner M., Younkin D., Weinberger J. et al. Cerebral hemodynamics in the diagnosis of normal pressure hydrocephalus. // Neurology (Cleveland). -1984. -Vol.34, N.1. -P.96-99 34. Markusse H.M., Hilkens P.H., van den Bent M.J., Vecht C.J. Normal pressure hydrocephalus associated with rheumatoid arthritis responding to prednisone. // J. Rheumatol. -1995. -Vol.22, N.2. -P.342-343 35. Danek A., Uttner I., Yoursry T., Pfister H.W. Lyme neuroborreliosis disguised as normal pressure hydrocephalus. // Neurology. -1996. -Vol.46, N.6. -P.1743-1745 36. Christensen P.B. Normal pressure hydrocephalus in myotonic dystrophy. // Eur. Neurol. -1988. -Vol.28. -P.285-287 37. Fukatsu R., Tamura T., Miyachi T. et al. Chronic neuropathy, a high level of protein in cerebrospinal fluid, and vitamin B 1 and folate deficiency in a patient with normal-pressure hydrocephalus. // Nippon Ronen Igakkai Zasshi. -1997. -Vol.34, N.6. -P.521-528 38. Dublin A.B., Dublin W.B. Cerebral pseudoatrophy and computed tomography: Two illustrative case report. // Surg. Neurol. -1978. -Vol.10. -P.209-212 39. Romero-Lopez J., Moreno-Carretero M.J., Escriche D. Normotensive hydrocephalus as a manifestation of meningovascular syphilis. // Rev. Neurol. -1996. -Vol.24. -P.1543-1545 40. Malm J., Kristensen B., Karlsson T. et al. The predictive value of cerebrospinal fluid dynamic tests in patients with idiopathic adult hydrocephalus syndrome. // Arch. Neurol. -1995. -Vol.52, N.8. -P.783-789
Нормотензивна гідроцефалія (також - синдром Хакіма-Адамса) є захворюванням, яке клінічно проявляється невпорядкованою ходою, порушенням когнітивної функції та утримання. Ці симптоми, особливо у пацієнтів старшого віку, є досить поширеним явищем і їх не завжди легко зв'язати з підозрою на наявність. Етіопатогенез і патофізіологіяВ анамнезі деяких пацієнтів з підозрою на синдром Хакіма-Адамса можна знайти, або запалення центральної нервової системи, які протягом багатьох років вели до розширення шлуночкової системи і згодом - до декомпенсації і клінічними проявами. У більшості пацієнтів, однак, присутній ідіопатичне захворювання, де чітка причинно-наслідковий зв'язок не спостерігається. З патофізіологічної точки зору визнається гідродинамічний концепт підвищеного тиску лікворових пульсацій в шлуночках без збільшення внутрижелудочкового тиску, що призводить до утворення гідроцефалії. Причин порушення дренажу спинномозкової рідини може бути багато. Воно може бути пов'язано з проявом вроджених дефектів, бути наслідком або, а також розвиватися на увазі віку. Різновиди протікання порушенняІснує два типи перебігу синдрому Хакіма-Адамса - в гострій і хронічній формах. Функціональна класифікація нормотензівной гідроцефалії:
З точки зору динаміки (важливо для лікування)
клінічна картинаСимптоми, які вказують на розвиток нормотензівной гідроцефалії:
Симптоми можуть бути по-різному виражені. Найчастіше спочатку проявляються порушення ходьби, яка передує когнітивним розладам, в останню чергу розвивається порушення контіненціі. Додаткові симптоми, які можуть бути присутніми (, псіхоаффектівние розлади) не є типовими, але не виключають діагнозу НГ. Як правило, вони характерні для пацієнтів старше 60 років, через що ці клінічні прояви можуть бути віднесені до старіння і їх виникнення може бути недооцінена лікуючим лікарем.
Методи постановки діагнозуДля діагностики захворювання використовують такі методи дослідження.
Слід виключити інші патологічні зміни, що призводять до гідроцефалії (пухлини, вроджені аномалії, пороки розвитку судин) і можливу гідроцефалію «ex vacuo», при якій розширення шлуночкової системи розвивається від атрофії мозку і клінічні прояви можуть бути подібними. На підставі результатів КТ і клінічних підозр на нормотензівную гідроцефалію пацієнта оглядає невролог, який за допомогою структурно більш відповідає вимогам МРТ та клінічної оцінки проводить диференційний діагноз (інші види деменції і розлади ходи - дегенеративні, інтоксикаційні, метаболічні,), і після виключення інших причин направляє хворого до відповідного відділення для подальшого клінічного дослідження, перевірки ходьби і проведення когнітивних тестів. У разі підозри на захворювання виконується ликвородинамических обстеження. спинномозкова пункціяНайпростіший тест - спинномозкова пункція, в ході якого голка вводиться в поперековий відділ хребетного каналу в ділянці нирок і вимірюється внутрішньочерепний тиск (потенційне виключення), після чого відбирається 30-50 мл спинно-мозкової рідини (СМР). Чутливість тесту складає близько 50-60%. люмбальний дренажПри негативних наведених вище тестах, але при високому клінічному підозрі можна виконати люмбальний дренаж з чутливістю до 90%. Безперервний дренаж спинномозкової рідини 10 мл / год протягом 3-х днів імітує введення ВП шунта і призводить до клінічного поліпшення. можливості терапіїОсновним методом лікування синдрому Хакіма-Адамса є введення вентрикулоперитонеальное (ВП) шунта. Операція займає близько години, і в її ході обробляється бічний шлуночок, який з'єднаний через трубку з клапаном, ведений підшкірної тканиною черевної порожнини.
Є й альтернативи - вентрікулоатріальний і люмбоперітонеальний шунт. В останні роки також виконується вентікулостромія, при якій ендоскопічно фенестрірующіе 3 шлуночок. Контроль КТ мозку здійснюється на 2-3 день після операції з метою уникнення можливих ускладнень. До них відносяться кровотеча, неправильне положення шунта і ін. У довгостроковій перспективі може дійти до інфекції, що може привести до порушення закриття шунта і необхідності повторного лікування. До зниження числа інфекцій призводить просочення антибіотиками вводяться шунтів. Ризик інфекції протягом першого року склав всього до 5%. При правильній індикації відбувається відносно швидке і значне поліпшення розладів ходи. Поліпшення розладів контіненціі є поступовим, і менш позитивно на нього реагують пацієнти з вираженим значним погіршенням когнітивних здібностей. Після ефективного лікування, тим не менш, необхідно регулярний клінічний моніторинг за допомогою КТ (1 раз в рік). Ускладнення і прогнозЧастота ускладнень після операцій у хворих з НГ в літературі розрізняється. Смертність не перевищує 2% і, на думку деяких авторів, в більшій мірі пов'язана з супутніми захворюваннями, ніж з імплантацією шунта. Освіта субдуральних порушень наводиться в діапазоні 2-17%. Відсоток цих ускладнень значно знижується з використанням сучасних програмованих клапанів. Ризик інфекційних ускладнень відносно низький, і не перевищує 5-6%. Інші ускладнення можуть полягати в несправності самого Важливу роль відіграє тривалість погіршення ходьби перед операцією, і пацієнти, у яких розлад ходи тривало менше 1-го року, мають найкращий прогноз. Позитивний ефект наведених вище методів лікування захворювання становить 70-80% пацієнтів. Протягом декількох років відбувається зниження ефекту шунта, також необхідно регулярно знижувати тиск перепуску. Щоб не стати жертвою захворювання, людина повинна бути обізнаний про запобіжні заходи. Необхідно завжди покривати голову при ризикової роботі, використовувати шоломи при їзді на мотоциклі, вчасно виявляти і лікувати інфекційні та запальні захворювання, не допускати переохолодження голови. Характеризується хронічним розладом ликвородинамики, розширенням шлуночкової системи без значного збільшення рівня внутрішньочерепного тиску, клінічно проявляється класичної тріадою симптомів: порушенням ходи, деменцією і тазовими розладами. ІсторіяВперше НГ описана як синдром колумбійським нейрохірургом S. Hakim в 1957 році. В англомовній літературі термін «нормотензивна гідроцефалія» був введений американським нейрохірургом R. Adams в статті, опублікованій в New England Journal в 1965 році, де були описані три клінічних спостереження НГ - два посттравматичного і один идиопатического генезу. ЕпідеміологіяНормотензивна гідроцефалія розглядається, як захворювання літніх людей у \u200b\u200bвіці 60-80 років, хоча описані випадки народження даного захворювання в середньому і навіть дитячому віці. патологіяВ даний час виділяють первинну (ідіопатичну) і вторинну (симптоматичну) НГ. Вторинна НГ найбільш часто розвивається після перенесеного субарахноїдального крововиливу (23%), менінгіту (4,5%), черепно-мозкової травми (12,5%), але можуть бути й інші причини. 50 При постановці діагнозу клініцистом будь то діагност або невролог важливо порівнювати типові клінічні дані і зміни при томографії так, як часто пацієнти з даною патологією лікуються, як хворі з цереброваскулярної патологією або іншою формою гідроцефалії. Клінічні проявиХарактерним проявом НГ вважається тріада Хакіма - Адамса, яка включає деменцію, порушення ходьби і функції тазових органів. Однак необхідно пам'ятати, що класична картина, описана в 1965 році, спостерігається тільки у 32-48% пацієнтів. Нерідко виявляються тільки два симптоми, зазвичай порушення ходи і деменція (30%), рідше зустрічається один з 3 симптомів, і, як правило, це тільки погіршення ходи (близько 10%). І все ж порушення ходьби залишається найбільш частим симптомом при НГ і, як правило, проявляється дисбалансом поетапної активації м'язових груп, який варто розглядати як розлад підкіркових систем управління рухом, а не як первинне порушення роботи пірамідного тракту. У міру прогресування НГ залучення кортикоспинального шляху стає більш вираженим. Хода описується як апраксіческая, брадикінетичні, магнітна, паркинсоническими. Також пацієнти можуть зазнавати труднощів при повороті. При НГ не відзначається будь-яких змін рухи співдружності рук при ходьбі. Когнітивні розлади характеризуються уповільненням психомоторних функцій, порушенням здатності до концентрації уваги і слабо вираженими порушеннями пам'яті. Подібні зміни нерідко пов'язані з дисфункцією передніх відділів головного мозку і є досить характерними для так званої субкортикальной деменції. Первинні порушення вищих мозкових функцій (афазія, апраксія, агнозія, акалькулия), так само як і психози, зустрічаються рідко. Однак у деяких хворих можливе виникнення конфабуляций, галюцинацій, манії, делірію, депресії, а також епілептичних припадків. Важливо пам'ятати, що для пацієнтів з НГ така загальновідома класична картина гідроцефалії, як головний біль, нудота, блювота, порушення зору, не характерна. При дослідженні очного дна не відзначається набряку дисків зорових нервів. Дисфункція тазових органів дебютує збільшенням частоти сечовипускання, особливо вночі, з поступовим розвитком нетримання сечі. Тазові розлади при НГ відносять до лобового типу порушень сечовипускання, для якого характерна відсутність позивів, індиферентне ставлення хворого до факту мимовільного сечовипускання. Нетримання калу зустрічається рідко, зазвичай у пацієнтів з вираженими стадіями захворювання. радіологічні знахідкиМРТ
оцінка ликворооттокаВважається, що швидкість кровотоку на рівні водопроводу мозку понад 24,5 мл / хв має 95% специфічність для пацієнтів з гідроцефалією, а ударний обсяг ліквору більше 42 мкл / с в більшості випадків дозволяє прогнозувати позитивний ефект шунтирующей операції. В якості можливих предикторів позитивного результату розглядають зниження ударного обсягу ліквору і гипердинамический характер ліквороток в шлуночкової системі з нормальними його параметрами на краниоспинальная рівні. МРТ спектроскопіяПідвищення піку лактату. ПЕТПри НТГ відзначається зниження рівня загального і регіонарного мозкового кровотоку, особливо в лобових і скроневих відділах головного мозку, субкортікальной білій речовині. За даними позитронної емісійної томографії виявляється зниження рівня метаболізму глюкози (загального і регіонарного), причому, чим значніше ступінь фронтального гіпометаболізм, тим більш імовірним стає несприятливий результат шунтирующей операції. Лікування та прогнозПісля проведення вентрікулоатріального, люмбоперітонеального, вентрикулоперитонеальное шунтування відзначається позитивна динаміка (поліпшення регіонального кровотоку, ликвородинамики і мозкового метаболізму). Диференціальний діагноз
Синдром Морганьї виникає через ішемії головного мозку, яка відбувається при різкому зниженні серцевого викиду. Це відбувається при порушенні серцевого ритму або частоти серцевих скорочень. Найчастіше напади Морганьї Адамса Стокса викликані предсердно-шлуночкової блокадою. Приступ відбувається при виникненні блокади, за цим слід розвиток синусового ритму або надшлуночкової аритмії. Причини, що провокують хвороби і факториНапади синдрому відбуваються при таких процесах в організмі:
Ризик розвитку синдрому існує, якщо в анамнезі присутні такі стани:
Особливості клінічної картиниСиндром спостерігається у 25-60% пацієнтів з повною атріовентрикулярною блокадою. Частота і кількість нападів варіюється в кожному клінічному випадку. Напади Морганьї Едемса Стокса можуть виникати з періодичністю раз на кілька років, а можуть відбуватися кілька разів протягом однієї доби. Спровокувати напад можуть різкі рухи, різкі зміни положення тіла, нервові перевантаження, переживання, емоційний стрес. Приступу передують такі ознаки: Через деякий час (близько 1 хвилини) у хворого відбувається напад, і він втрачає свідомість. Непритомний стан виникає при частоті серцевих скорочень менше 30. Непритомність, часто короткочасний, і не триває більше декількох секунд. За цей час включаються компенсаторні механізми, які дозволяють ліквідувати аритмію. Після виходу з цього стану у пацієнта спостерігається ретроградна амнезія, і він не пам'ятає про те, що сталося. При нападі синдрому Морганьї Адамса Стокса характерними є такі симптоми:
Залежно від ступеня інтенсивності прояву симптомів розрізняють кілька форм нападу:
Невідкладна перша допомогаПри нападі синдрому Морганьї-Адамса-Стокса хворому необхідна невідкладна медична допомога, від якої буде залежати тривалість самого нападу і життя пацієнта. Насамперед проводиться механічна дефібриляція, також має назву прекардіального ударом. Необхідно провести удар кулаком в грудну клітку, а саме в її нижню частину. Не можна здійснювати удар в область серця. Після механічної дефібриляції серце рефлекторно починає скорочуватися. При відсутності ефекту, виробляють електричну дефібриляцію. Для цього на груди пацієнта накладають електроди і виробляють удар розрядом струму. Після цього повинен повернутися правильний ритм серцебиття. При відсутності дихання виробляють штучну вентиляцію легенів. Для цього в рот пацієнта вдувають повітря за допомогою спеціального апарату, або за методикою «рот в рот». Зупинка серця є показником для ін'єкції Адреналіну (внутрисердечно) або Атропіну (підшкірно). Якщо у пацієнта зберігається свідомість, то йому необхідно дати під язик препарат Ізадрин (ефект аналогічний Адреналіну, ефедрин, норадреналін, однак не відбувається підвищення артеріального тиску). Хворого необхідно доставити в реанімаційне відділення лікарні. У стаціонарі невідкладна допомога супроводжується моніторингом на апараті ЕКГ. Хворому кілька разів на день підшкірно вводять препарати атропіну сульфат та Ефедрин, дають під язик Ізадрин. При необхідності проводиться електростимуляція. постановка діагнозуВтрати свідомості можливі при різних захворюваннях. Тому при проведенні діагностики, cиндром Адамса-Стокса-Морганьї необхідно диференціювати з такими станами: Для визначення синдрому застосовують такі діагностичні методи:
лікування синдромуПочаток лікування має на увазі невідкладну допомогу при нападі. Потім слід терапія, метою якої є профілактика рецидиву нападів синдрому Морганьї Адамса Стокса. Лікувальні заходи проводяться в кардіологічному відділенні. Спочатку виявляються причини виникнення нападів, проводиться детальне обстеження серця, уточнюється діагноз і призначається комплекс терапевтичних заходів. Застосовуються такі методи терапії синдрому. Медикаментозне лікування
Запальні процеси знімаються за допомогою кортикостероїдів. Так як брадикардія супроводжується тканинним ацидозом і гіперкаліємією, то необхідний прийом сечогінних засобів, лужний розчин. Це сприяє виведенню з організму калію і нормалізації артеріального тиску. Після припинення нападу призначають профілактичну терапію із застосуванням антиаритмічних препаратів, а також направляють лікувальні заходи на позбавлення від основної причини синдрому (ішемії, інтоксикації, запального процесу). хірургічне лікуванняУ разі якщо існує ризик раптової зупинки серця і повторення нападів, то необхідним заходом є імплантація кардіостимулятора. Можливе застосування двох видів кардіостимуляторів: при повній блокаді - апарат, який забезпечує постійну стимуляцію серця, при неповній блокаді - апарат, який спрацьовує при трапляються порушення. Під час хірургічної операції електрод по вені вводять і закріплюють в правому шлуночку серця. Корпус стимулятора фіксують в прямому м'язі живота (у чоловіків), або в ретромаммарной просторі (у жінок). Кардіостимулятор необхідно перевіряти на працездатність раз в 3-4 місяці. Профілактика нападів і рецидивівЗастосування профілактичних заходів можливо при нападах, які викликані пароксизмами тахиаритмии або тахікардії. В такому випадку хворим призначають різні протиаритмічні засоби. Також слід виключити фактори, які призводять до виникнення нападу - різкі рухи, раптові зміни положення тіла, переживання, нервові перевантаження, емоційний стрес, інтоксикації. При повній передсердно-шлуночкової блокади основний профілактичний метод - установка кардіостимулятора. Чим це загрожує?Тяжкість наслідків безпосередньо залежить від частоти нападів і їх тривалості. Часті і тривалі гіпоксії мозку тягнуть за собою негативний прогноз захворювання. Гіпоксія протяжністю понад 4 хвилин приносить незворотні ураження головного мозку. Відсутність реанімаційних заходів (непрямого масажу серця, штучного дихання) може привести до припинення серцевої діяльності, зникнення біоелектричної активності і смерті. При проведенні хірургічної операції прогноз позитивний. Імплантація кардіостимулятора дозволяє повернути якість життя, працездатність і здоров'я пацієнта. Цей розділ створено щоб подбати, про тих, кому необхідний кваліфікований фахівець, не порушуючи звичний ритм свого життя. Біологія і медицинаНормотензивна гідроцефалія (синдром Хакіма-Адамса)Синдром Хакіма-Адамса (нормотензивна гідроцефалія) - стан, про який часто говорять, але який з трудом діагностують. Нормотензивна гідроцефалія - \u200b\u200bце синдром з характерними клінічними і патофизиологическими ознаками, а також типовими змінами при КТ або МРТ. Класична тріада - порушення ходи в результаті атаксії або апраксии (Поєднання порушень ходьби по типу лобової дісбазіі (апраксія ходьби) з деменцією і нетриманням сечі). КТ або МРТ виявляють розширення бічних шлуночків (гідроцефалію) при відсутності або незначної вираженості атрофії кори головного мозку. Гідроцефалія - \u200b\u200bсполучена, Сільвією водопровід проходимо (рис. 367.3). Тиск спинномозкової рідини при люмбальної пункції відповідає верхній межі норми. Вміст білка і глюкози в спинномозковій рідині не змінено. Вважають, що нормотензивна гідроцефалія розвивається внаслідок порушення струму СМЖ по верхнелатеральной поверхні півкуль і всмоктування спинномозкової рідини в венозну систему. Оскільки захворювання розвивається повільно, бічні шлуночки розширюються, але тиск СМЖ підвищується незначно. Причина клінічних проявів нормотензівной гідроцефалії невідома. Можливо, вони обумовлені розтягуванням волокон променистого вінця головного мозку. Іноді нормотензивна гідроцефалія розвивається після захворювань, що призводять до утворення спайок на оболонках базальної поверхні головного мозку, наприклад менінгіту, субарахноїдального крововиливу або черепно-мозкової травми. Однак в більшості випадків нормотензивна гідроцефалія розвивається без видимих \u200b\u200bпричин. На відміну від хвороби Альцгеймера при нормотензівной гідроцефалії рано розвиваються порушення ходи, а при КТ або МРТ не знаходять атрофію кори. Були спроби знайти методи дослідження, що дозволяють підтвердити діагноз нормотензівной гідроцефалії і прогнозувати результат шунтування. Серед них - цистернографія (дозволяє діагностувати уповільнення всмоктування СМЖ на верхнелатеральной поверхні півкуль) і різні ликвородинамические дослідження. Жодне з цих досліджень не володіє достатньою специфічністю і не використовується в повсякденній практиці. У деяких випадках хода і когнітивні функції тимчасово поліпшуються після ізвлеченіямл СМЖ, однак і це не може служити критерієм ефективності майбутнього шунтування. За даними одного дослідження, нормотензівной гідроцефалією обумовлені не більше 1-2% випадків деменції. Іноді це захворювання помилково діагностують замість хвороби Альцгеймера, оскільки остання може супроводжуватися порушенням ходи, а атрофія кори на ранній стадії захворювання не завжди видно при КТ або МРТ. Характерною ознакою хвороби Альцгеймера в цьому випадку може бути атрофія гіпокампа при МРТ. Шунтування при доведеній нормотензівной гідроцефалії ефективно в 30-50% випадків. Після операції іноді хода відновлюється краще, ніж пам'ять. Нерідко поліпшення буває короткочасним. Хворих для операції ретельно відбирають, оскільки вона нерідко супроводжується субдуральної гематомою і вторинним інфікуванням. Характерна клінічна тріада: зниження пам'яті, порушення ходи і нетримання сечі. Першим симптомом часто буває порушення ходи, а деменція зазвичай негрубі. При КТ і МРТ головного мозку виявляють розширення бічних шлуночків, але атрофія кори відсутній або мінімальна. При люмбальної пункції тиск спинномозкової рідини нормальний або злегка підвищений, склад СМЖ не змінений. Нормотензивна гідроцефалія може бути як ідіопатичною, так і наслідком попереднього менінгіту або субарахноїдального крововиливу (внаслідок розриву аневризми або черепно-мозкової травми). Ймовірний патогенетичний механізм - блокада відтоку спинномозкової рідини по верхнелатеральной поверхні мозку, а також утруднення всмоктування СМЖ в кров, що призводить до розтягування і перекручення провідних шляхів в променистому вінці. Іноді допомагає шунтування шлуночків мозку. Диференціальний діагноз нормотензівной гідроцефалії з хворобою Альцгеймера утруднений. посилання:випадковий малюнокУвага! Інформація на сайті призначена виключно для освітніх Нормотензивна гідроцефалія, або хвороба Хакіма-Адамса1. Визначення 2. Етіологія і патогенез 3. Симптоматика ідіопатичної гідроцефалії 4. Розлади ходи 5. Деменція 6. Про тазових порушеннях 7. Діагностика 8. Лікування 9. Ускладнення і прогноз Коли лікарі говорять про гідроцефалії, то практично завжди провідним механізмом її розвитку є збільшення внутрішньочерепного тиску (синдром підвищення ВЧД), або внутрішньочерепна гіпертензія. Саме вона винна в появі таких симптомів, як прогресуюче зниження зору, що розпирають головні болі і блювота. У разі виникнення раптового перешкоди току ліквору виникає окклюзионная гідроцефалія, і тоді головний мозок може почати набрякати і принижуватися. Про таких видах гідроцефалії докладно описано тут. Але, виявляється, існує також форма хвороби, який проявляється зовсім іншими симптомами і часто протікає непоміченим. Йдеться про так звану нормотензівной гідроцефалії, або синдромі Хакіма-Адамса. Що це за патологія і чи можна вилікувати це захворювання? визначенняТак називають стан, при якому тиск ліквору майже завжди не перевищує допустимих значень, але при цьому існує водянка шлуночкової системи головного мозку. Оскільки тиск знаходиться в межах норми, то симптоми такого патологічного стану повинні бути зовсім іншими. І це так: тільки в 1965 році були опубліковані перші великі цифри в «The New England Journal of Medicine». Авторами матеріалу були Р. Адамс, С. Хакім і Ч. Фішер. Так як назви для цього стану поки не було придумано, вони описували «приховану гідроцефалію у дорослих хронічного перебігу без змін очного дна і з нормальним тиском ліквору». Таким чином, розглядався синдром гідроцефалії, позбавлений своїх базових і опорних діагностичних ознак. Всім відомо, що при перших «класичних» скаргах, пов'язаних з можливим підвищенням ВЧД, лікар оцінює стан очного дна пацієнта. У тому випадку, якщо змін на ньому немає, то діагноз гідроцефалії вважається сумнівним. А тут описувалося загадкове стан, при якому не тільки було нормальним очне дно, але і не спостерігалося характерних скарг - течія була прихованим. Проте у такого стану виявилися свої «маркери» - деменція, розлади ходи і нетримання сечі. Якщо ці симптоми супроводжуються вираженим розширенням шлуночків мозку, тоді виставляється діагноз «нормотензивна гідроцефалія». За МКБ-10 йому присвоєно код G 91.2, або "гідроцефалія нормального тиску». Велика складність розпізнавання цього стану в тому, що такі ознаки часто зустрічаються у хворих похилого віку з різноманітними формами деменції, і ніхто не здогадувався про наявність гідроцефалії при виявленні згаданої симптоматики. Захворюванню було дано назву «синдром Хакіма-Адамса», при цьому чомусь не вказується ім'я Ч. Фішера, которе в списку авторів стояло між Р. Адамсом і С. Хакімом. Етіологія і патогенезНе потрібно думати, що це часто зустрічається захворювання і у кожного літнього пацієнта з тазовими розладами слід підозрювати нормотензівную гідроцефалію: частота його поширення не перевищує 4% серед осіб, які страждають на різні форми деменції. Ускладнює ситуацію той факт, що сам діагноз деменції має неоднакові критерії, і поки немає єдиного підходу у вчених різних країн. Яка причина виникнення НГ (нормотензівной гідроцефалії)? Приблизно в половині всіх випадків вдалося довести, що у пацієнта в анамнезі були присутні:
З цього переліку ясно, що нічого конкретного, що приводить до патології, виявлено не було - аж надто «строкатим» вийшов список, і при цьому потрібно враховувати, що лікарі спеціально шукали причину. У 50% випадків взагалі не було виявлено ніяких можливих факторів. З огляду на цю обставину, домовилися називати цей стан - «ідіопатична гідроцефалія». Положення було врятовано, і причина синдрому Хакіма-Адамса змогла «офіційно» залишитися невідомою. Цікаво, що без підвищення ВЧД неможливо «роздути» шлуночки. Як же виникає парадокс нормального рівня ВЧД при розширених шлуночках? З'ясувалося, що епізоди підйому ВЧД існують, але вони виникають в той же самий час, що і спонтанна стенокардія Принцметала, - вночі, в фазу швидкого сну. Судини розширюються, виникає гіперемія головного мозку. Порушується і відтік ліквору, який носить функціональний характер, пов'язаний зі зміною показників тиску в різних відділах лікворної системи мозку. У денний час, а також у фазу повільного сну це порушення не виникає. Оскільки епізоди підйому ВЧД є тимчасовими, а не постійними, то і симптомів «застою» не визначається - він просто не встигає розвинутися. Як же виявляється це захворювання? Симптоматика ідіопатичної гідроцефаліїНа щастя, клінічні прояви недуги набагато більш визначені, ніж можливі причини. Це «тріада Хакіма-Адамса»: спочатку порушується хода, пізніше прогресує деменція і виставляється її діагноз, і лише потім виникають тазові розлади, серед яких на перший план виходить нетримання сечі. Симптоми можуть бути виражені з різною інтенсивністю, але варіабельність цілком допустима. Які особливості кожного «члена тріади»? розлади ходиХода у пацієнта з НГ невпевнена: повороти він долає погано, рухається дрібними кроками, насилу зберігає рівновагу і намагається не піднімати ноги над площиною підлоги. Така хода називається ще «прилип», або «магнітної». В очі кидаються тільки руху ніг, з руками у пацієнтів все в порядку. У хворих поступово знижується висота кроку, їм стає важко підніматися по сходинках. Почати рух так само важко, а щоб повернути, потрібно зробити кілька «підготовчих» дій. При цьому пацієнт досить часто падає. Звертає на себе увагу той момент, що хворий може здійснювати стереотипні «крокуючі» руху ногами, навіть лежачи в ліжку або сидячи. Тонус м'язів не визначає розвиток порушення ходи і її навичок (апраксии ходьби). Він може бути дифузно зниженим і залишатися фізіологічним або підвищеним по пирамидному, або спастическому, типу. Характерною особливістю, що дозволяє визначити синдром Хакіма-Адамса, є різке поліпшення ходи пацієнта після того, як йому роблять люмбальна пункція і виводять досить велике (20-40 мл) кількість ліквору. Ця проба називається «tap-test». Як було помічено, видалення ліквору істотно покращує здатність тримати рівновагу, і при цьому відновлюється ходьба. Деякі вчені вважають, що функції рук залишаються в нормі тому, що їх моторні волокна йдуть далі від стінок бічних шлуночків мозку, ніж волокна ніг, і зазнають мінімальні морфологічні зміни. деменціяДеменція, або порушення вищих коркових функцій, проявляється при цьому захворюванні в повній мірі зазвичай після розладів ходи. Але часто вона передує їм, причому в неспецифічної формі: знижується пам'ять і сповільнюється швидкість психічної реакції. Починається апатія. Надалі виникає благодушність, з'являється аспонтанность, або знижується спонукання до певних видів діяльності. Спостерігається дезорієнтацію в часі, а у частини пацієнтів когнітивні розлади трансформуються в психотичні: з'являються галюцинації, маніакальний стан, і навіть порушується свідомість за типом делірію. Навколишні і родичі помічають симптоми «емоційної атрофії»: пацієнти перестають проявляти будь-які почуття. При тяжкому перебігу захворювання може початися сонливість, сопорозное стан і навіть розвинутися акінетичний мутизм. Все це призводить до виникнення пролежнів, приєднання вторинної інфекції і загибелі хворого. Також відзначається схильність до прояву «лобової» психіки. «Лобний» характер розладів полягає в зниженні самокритики, появі придуркуватих, схильності до плоских і «сальним» жартів, а також порушення схеми послідовності дій. Так, пацієнт може спочатку помочитися, а потім вже розстебнути штани. Багато дослідників вважають, що це пов'язано з переважним ураженням передніх рогів у шлуночків. В результаті порушується робота лобових часток в глибині, збіднюється їх асоціативні і комісуральні зв'язку між собою і з мозолясті тілом. Когнітивні розлади при хворобі Хакіма-Адамса виникають швидше, ніж при «класичної» деменції, наприклад, синдромі Альцгеймера. Так, через 9-12 місяців від початку когнітивних розладів можна отримати пацієнта, який постійно буде потребувати допомоги оточуючих. Про тазових порушенняхЯкщо уважно розпитати пацієнта зі скаргою на утруднення ходи, то вже на початку хвороби можна виявити такі феномени, як ніктурія (переважання нічного сечовипускання над денним), а також дизуричні розлади, які проявляються прискореним сечовипусканням. Далі виникають імперативні позиви: хворому потрібно терміново в туалет, і, якщо підходящого місця немає, сеча просто не утримується. Надалі, при прогресуванні «лобової психіки», пацієнту стають байдужі і самі імперативні позиви, і розвивається пізніше нетримання сечі вже навіть без всяких позовів. Як правило, пацієнти з нормотензівной гідроцефалією не страждають нетриманням калу. Однак це може виникнути на пізньому етапі, у лежачих хворих. При проведенні «tap-test», вдається відновити функцію тазових органів на деякий час: пацієнт починає утримувати сечу. Такої реакції не зустрічається при інших видах порушення ФТО (функції тазових органів). Чи можуть будь-які симптоми виникати у пацієнтів, крім тріади Хакіма-Адамса? Відповідь ствердна, але взяті окремо, вони не мають самостійної діагностичної цінності, так як кажуть про загальну інволюції центральної нервової системи. Це може бути псевдобульбарний синдром, хапальний і хоботковий рефлекс, деякі види тремору. діагностикаВище зазначалося, що складність виявлення захворювання обумовлена \u200b\u200bшироким розповсюдженням основних симптомів у літніх взагалі, а також недостатнім рівнем медичного обслуговування цієї категорії населення. Всілякі рутинні аналізи проводити марно, їх інформативність нульова. Основними критеріями діагностики є:
Зовнішня гідроцефалія, особливо ізольована, зі збереженням нормального розміру бічних шлуночків, не дозволяє поставити діагноз «синдрому Хакіма-Адамса», так само як і наявність стоншених і атрофованих борозен і звивин. При нормотензівной гідроцефалії кора практично не змінена. З іншого боку, у літніх пацієнтів навряд чи можна побачити «ідеальну» кору. Зазвичай є ознаки ішемії, наявність дрібних вогнищ гліозу, лейкоареоза. Все це говорить про хронічні цереброваскулярних хворобах і не суперечить діагнозу синдрому Хакіма-Адамса. Під час проведення МРТ потрібно особливо ретельно оцінити стан сильвиева водопроводу і відтік ліквору по ньому. Це дозволить визначитися з подальшою лікувальної тактикою, якщо знадобиться шунтування. Тому краще робити МРТ, а не КТ, оскільки саме на МРТ добре видно структури мозку. Під «нормальною картиною» мається на увазі відсутність застійних явищ і набряку дисків зорових нервів. Все інше може існувати відповідно до віку і супутніх захворювань. Після цього приступають до проведення люмбальної пункції - основного тесту. Виявляється нормальний тиск ліквору, яке не перевищує 180-200 мм вод. ст. Відомо, що це тиск коливається в нормі і пов'язане з пульсом, диханням і рівнем артеріального тиску - амплітуда коливань зазвичай становить 10% від рівня лікворного тиску (не більше 20 мм водяного стовпа). При нормотензівной гідроцефалії амплітуда таких коливань значно вище. Важливим методом підтвердження діагнозу є «фантастичне» для вітчизняних пенсіонерів дослідження - нічний моніторинг внутрішньочерепного тиску, проведений спільно з полісомнографія. У разі збігу його підвищення з фазою швидкого сну і регресу під час неспання можна виставляти діагноз синдрому Хакіма-Адамса з повним правом. Перед цим дослідженням треба проводити транскраниальную доплерографію. Вона дозволить оцінити зв'язок між динамікою пульсації лікворного тиску і кровотоку в судинах мозку. Це потрібно для правильної інтерпретації отриманих результатів. Завершує діагностику здійснення tap-test'а та інших методик. Зокрема, досліджують динаміку зниження рівня лікворного тиску після введення ендолюмбально фізрозчину. Крім цього, для оцінки ступеня деменції потрібно використовувати спеціальні тести, шкали та нейропсихологічні опитування, які «чутливі» саме до лобової психіці. Якщо користуватися звичайною короткою шкалою, то можна не виявити лобові порушення, і це є стандартною помилкою неврологів. Але єдиної методики, яка на 100% дозволяє діагностувати лобову психіку, просто немає. лікуванняКонсерватіное лікування синдрому Хакіма-Адамса проводиться шляхом призначення «диакарба» (ацетазоламіду) і серцевого глікозиду дигоксину. Але доведеної ефективності від цього виду терапії не виявлено. Найбільш складним завданням є лікування розладів сечовипускання у пацієнтів. Для цього рекомендується застосування антихолінергічних препаратів, щоб хоча б виробити у хворих навик спорожнення сечового міхура в потрібний час. Але можливості консервативного лікування захворювання обмежені: безопераційні методики не продовжують термін життя і не призводять до покращення її якості. Тому світовим стандартом в лікуванні НГ є шунтування. Адже саме зниження лікворного тиску, незважаючи на його нормальні цифри, призводить до різкого зменшення симптоматики (поліпшується хода і когнітивні функції). Найчастіше застосовується вентрикулоперитонеальное шунтування, зі стійкою позитивною динамікою в 60% і вище, особливо з раннім оперативним втручанням після декількох місяців хвороби. Ускладнення і прогнозУ тому випадку, якщо проведено своєчасне оперативне втручання, то ризик розвитку ускладнень у хворих похилого віку становить 30%. Це висока цифра, але, як правило, виникає післяопераційна гематома, «злипання» шлуночків внаслідок різкого падіння тиску і лікворна гіпотензія. Щоб виключити ці наслідки, потрібно правильно підібрати шунт і розрахувати оптимальний тиск. Шунтування призводить до того, що в 50-70% всіх випадків стан стабілізується, йде регрес симптоматики, і пацієнту вже не загрожує інвалідність, особливо при ранньому дебюті хвороби. Прогноз при нормотензівной гідроцефалії, яка лікується консервативно, сумнівний, і навіть несприятливий: протягом року можливий розвиток тазових розладів і прогресування деменції. На завершення слід сказати, що така патологія, як синдром Хакіма-Адамса, є «лакмусовим папірцем» стану охорони здоров'я в країні і ставлення до старості. Якщо до проблеми літньої людини ставляться з увагою, лікарі не просто ставлять діагноз деменції, а шукають причину - це крок до одужання. Коментарі (0)написати коментарзахворюванняБажаєте перейти до наступної статті «Гідроцефалія у дорослих: причини виникнення, різновиди, клініка, і принципи лікування»? Копіювання матеріалів можливе лише з зазначенням активного посилання на першоджерело. Синдром Морганьї-Адамса-Стокса: причини, ознаки, діагностика, допомога і лікуванняСиндром Морганьї-Адамса-Стокса (Морганьи-Едемса-Стокса, МАС, МЕС) являє собою раптове порушення ритму серця, яке призводить до його зупинки, порушення транспортування крові до органів і, перш за все, мозку. Патологія характеризується раптовими непритомністю, які ведуть порушення роботи центральної нервової системи, що проявляється вже через лічені секунди після зупинки серця. Результатом нападу синдрому МАС може стати клінічна смерть. За даними статистики, до 70% хворих з постійною повної атріо-вентрикулярної блокадою мають прояви синдрому МАС. У педіатричній практиці цей синдром зазвичай спостерігається у дітей з предсердно-шлуночковими блокадами 2-3 ступеня і синдромі слабкості синусового вузла. Виразність проявів синдрому МАС і частота нападу залежать від його причини, вихідного стану серця і судин, метаболічних зрушень в міокарді. У деяких випадках напади можуть бути короткочасними і проходити самі по собі, але важкі аритмії і зупинка серця вимагають екстрених реанімаційних заходів, тому такі пацієнти потребують підвищеної уваги з боку кардіологів. Причини синдрому МАСПровідна система серця представлена \u200b\u200bнервовими волокнами, імпульси по яких рухаються в строго заданому напрямку - від передсердь до шлуночків. Це забезпечує синхронну роботу всіх камер серця. При виникненні перешкод в міокарді (рубці, наприклад), додаткових пучків проведення, сформованих внутрішньоутробно, механізми скоротливості порушуються, і з'являються передумови до аритмії. приклад синдрому МАС внаслідок брадикардії У дітей серед причин порушення провідності фігурують вроджені вади, порушення внутрішньоутробного закладки провідної системи, у дорослих - набута патологія (дифузний або вогнищевий кардіосклероз, електролітні порушення, інтоксикації). Приступ синдрому МАС зазвичай провокується різними факторами, серед яких:
Зрозуміло, що самі по собі такі важкі аритмії не виникають, для них потрібен субстрат, який з'являється при ураженні міокарда внаслідок ішемічної хвороби, після інфаркту, запальних процесів (міокардит). Певну роль може зіграти інтоксикація лікарськими препаратами з групи бета-блокаторів, серцевих глікозидів. Підвищеної уваги заслуговують пацієнти з ревматичними захворюваннями (системна склеродермія, ревматоїдний артрит), коли ймовірно залучення серця із запаленням і склерозом. Залежно від переважної симптоматики, прийнято виділяти кілька варіантів перебігу синдрому МАС:
особливості симптоматикиПри синдромі МАС напади виникають раптово, а передувати їм можуть стрес, сильне нервове напруження, переляк, зайва фізична активність. Різка зміна положення тіла, коли хворий швидко встає, теж може сприяти прояву патології серця. Зазвичай серед повного здоров'я з'являється характерний симптомокомплекс МАС, що включає розлади серцевої діяльності і дисфункцію мозку з втратою свідомості, судомами, мимовільними дефекацією і виділенням сечі. Основний симптом захворювання - втрата свідомості, але перед нею пацієнт відчуває деякі зміни, про які може потім розповісти. Про наближення непритомності кажуть потемніння в очах, сильна слабкість, запаморочення і шум у голові. На лобі виступає холодний липкий піт, з'являється відчуття нудоти або нудоти, можливо відчуття серцебиття або завмирання в грудях. Черезсекунд після пароксизму аритмії хворий втрачає свідомість, і ознаки захворювання фіксують навколишні:
Захворювання може протікати і без втрати свідомості. Це властиво молодим пацієнтам, у яких судинні стінки мозкових і коронарних артерій не пошкоджені, а тканини відносно стійкі до гіпоксії. Синдром проявляється загальною слабкістю, нудотою, запамороченням зі збереженням свідомості. Літні хворі з атеросклерозом артерій мозку, мають гірший прогноз, і напади проявляються у них важче, зі стрімким наростанням симптоматики і високим ризиком клінічної смерті, коли відсутня серцебиття і дихання, пульс і тиск не визначаються, зіниці розширені і не реагують на світло. Як поставити правильний діагноз?У діагностиці синдрому МАС основне значення відводиться електрокардіографічним методикам - ЕКГ в спокої, добове моніторування. Для уточнення характеру патології серця може бути призначено ультразвукове дослідження, коронарографія. Важливе значення має аускультація, коли лікар може вислухати своєрідні шуми, посилення першого тону, так званий тричлен ритм і т. Д., Але все аускультативні ознаки обов'язково співвідносяться з даними електрокардіографії. Так як синдром Морганьї-Адамса-Стокса - наслідок різного роду порушень провідності, то і електрокардіографічних діагностичних критеріїв як таких він не має, а феномени на ЕКГ пов'язані з тим типом аритмії, який провокується у конкретного пацієнта. У разі порушення проведення від передсердного вузла на ЕКГ оцінюють, перш за все, тривалість інтервалу PQ, який відображає час проходження імпульсу по провідній системі з синусового вузла до шлуночків серця. При першого ступеня блокади цей інтервал перевищує 0,2 секунди, при другого ступеня інтервал поступово подовжується або перевищує норму у всіх серцевих комплексах, при цьому QRSТ періодично випадає, що свідчить про те, що черговий імпульс просто не дійшов до шлуночкового міокарда. При третій, найважчою мірою блокади, передсердя і шлуночки скорочуються самі по собі, число шлуночкових комплексів не відповідає зубців Р, тобто імпульси з синусового вузла не досягають кінцевої точки в провідних волокнах шлуночків. різноманітність аритмій, що викликають синдром МАС Тахікардії і брадикардії встановлюють виходячи з підрахунку числа скорочень серця, а фібриляція шлуночків супроводжується повною відсутністю нормальних зубців, інтервалів і шлуночковогокомплексу на ЕКГ. Лікування синдрому МАСТак як синдром МАС проявляється раптовими нападами втрати свідомості і мозкової дисфункції, то хворому може знадобитися невідкладна допомога. Часто трапляється, що людина падає і втрачає свідомість в громадському місці або будинку в присутності рідних, тоді останні повинні негайно викликати бригаду швидкої допомоги і спробувати надати першу медичну допомогу. Звичайно, що оточують можуть розгубитися, не знати, з чого починати реанімацію, як правильно її проводити, але в разі раптової зупинки серця рахунок йде на хвилини, і хворий може померти прямо на очах очевидців, тому в таких випадках краще робити хоч щось для порятунку життя людини, адже зволікання і бездіяльність стоять життя.
Більшість з нас так чи інакше чули про прийоми серцево-легеневої реанімації, але далеко не всі володіють цими навичками. Коли немає впевненості в своїх уміннях, можна до приїзду «швидкої» обмежитися надавливаниями на груди (приблизно 2 рази на секунду). Якщо реанімує вже стикався з подібними маніпуляціями і знає, як правильно їх робити, то на кожні 30 натискань він виконує 2 видиху за принципом «рот в рот». Прекардіальний удар - це інтенсивний поштовх кулаком в область нижньої третини грудини, який часто допомагає відновити електричну активність серця. Людині, ні разу не що робив це, слід бути обережним, адже сильний удар кулака, особливо, чоловічого, може викликати перелом ребер та забої м'яких тканин. Крім того, цей прийом не рекомендований для дітей молодшого віку. Непрямий масаж серця і штучне дихання можна робити поодинці або з напарником, друге - простіше і ефективніше. У першому випадку на 30 натискань доводиться 2 видиху, у другому - один видих нанажатій на грудну клітку. Бригада «швидкої» при зупинці серця продовжить невідкладну допомогу, доповнивши її медикаментозної підтримкою. Для відновлення серцевого ритму проводиться електрокардіостимуляція, а при неможливості її здійснення вводять адреналін внутрисердечно або в трахею. З метою відновлення проведення імпульсів від передсердь до шлуночків показаний атропін внутрішньовенно або підшкірно, введення якого повторюють кожні 1-2 години в зв'язку з короткочасністю дії препарату. У міру поліпшення стану хворого, йому дають під язик изадрин і транспортують в кардіологічний стаціонар. Якщо атропін і изадрин не роблять очікуваного результату, то внутрішньовенно вводиться орципреналин або ефедрин під строгим контролем частоти скорочень серця. При брадиаритмическую формі МАС лікування включає тимчасову кардиостимуляцию і введення атропіну, при відсутності ефекту якого показаний аминофиллин. Якщо після цих препаратів результат негативний, вводять допамін, адреналін. Після стабілізації стану пацієнта розглядається питання про постійну кардиостимуляции. Тахиаритмическую форма вимагає усунення фібриляції шлуночків за допомогою електроімпульсної терапії. Якщо тахікардія пов'язана з наявністю додаткових шляхів проведення в міокарді, то пацієнту потрібно надалі операція по їх перетину. При шлуночкових варіантах тахікардії проводять установку кардіостимулятора-кардиовертера. Для того щоб уникнути нападів зупинки серця, пацієнтам з синдромом МАС призначається профілактична антиаритмічної терапії, що включає такі препарати як флекаїнід, пропранолол, верапаміл, аміодарон та ін. (Призначає кардіолог!). Якщо консервативне лікування за допомогою антиаритмиков не дає результату, зберігається високий ризик повної атріо-вентрикулярної блокади і зупинки серця, то показана електрокардіостимуляція з установкою спеціального приладу, який підтримує роботу серця і в потрібний момент дає йому необхідний імпульс до скорочень. Кардіостимулятор може працювати в постійному режимі або «на вимогу», а тип його вибирається індивідуально виходячи з особливостей перебігу захворювання. При повній блокаді проведення імпульсів від передсердь до шлуночків доцільно використовувати кардіостимулятор, що працює безперервно, а при відносному збереженні автоматизму серця можна рекомендувати апарат, що працює в режимі «на вимогу». Синдром Морганьї-Адамса-Стокса - небезпечна патологія. Раптові напади втрати свідомості і ймовірність клінічної смерті вимагають своєчасної постановки діагнозу, призначення лікування та спостереження. Хворі з синдромом МАС повинні регулярно приходити на огляд до кардіолога і виконувати всі його рекомендації. Прогноз залежить від виду аритмії і частоти зупинки серця, а своєчасна імплантація кардіостимулятора значно його покращує і дозволяє продовжити пацієнтові життя і позбавити від нападів асистолії. Класична тріада нормотензівной гідроцефалії: деменція, нетримання сечі і порушення ходи. Захворювання супроводжується розширенням шлуночків головного мозку, але атрофія кори відсутній або мінімальна. Нормотензивна гідроцефалія розвивається внаслідок порушення циркуляції або всмоктування СМЖ. Тиск спинномозкової рідини при люмбальної пункції не перевищує верхньої межі норми. Причиною захворювання може стати запальне захворювання, наприклад менінгіт або енцефаліт, або субарахноїдальний крововилив. Однак в більшості випадків етіологія не відома. Деменція при нормотензівной гідроцефалії не має характерних особливостей. КТ або МРТ виявляють розширення шлуночків мозку за відсутності значної атрофії кори, ознаки просочування СМЖ в перивентрикулярна біла речовина, баллонообразное розширення рогів бічних шлуночків. При МРТ описано зникнення сигналу від третього шлуночка через рух спинномозкової рідини. При ізотопної цистернографії не реєструється струм СМЖ в субарахноїдальномупросторі верхнелатеральной поверхні півкуль. Витяг 20-30 мл спинномозкової рідини призводить до тимчасового поліпшення когнітивних функцій і ходи. Після люмбальної пункції когнітивні функції і ходу досліджують кожні кілька днів. Поліпшення стану після вилучення великої кількості СМЖ - сприятливий прогностичний ознака, що дозволяє припустити хороший ефект люмбоперіто-неального шунтування. Однак точно передбачити результат цієї операції неможливо. У зв'язку з цим рішення про операцію приймається спільно нейрохірургом, хворим і членами його сім'ї. Проф. Д. Нобель |
Популярне:
нове
- Холера. Епідеміологія. Холерний вібріон Vibrio cholerae - збудник холери Холера - антропонозная особливо небезпечна токсикоінфекція, що характеризується профузной водянистою діареєю, - презентація Холера як особливо небезпечна інфекція здатна до
- Презентація «Будова клітини тваринного і рослини Поради як зробити хороший доповідь презентації або проекту
- Як працює закрита екосистема акваріума?
- Презентація лімфатична система
- Презентація на тему рак Головний напрямок поліпшення онкологічної ситуації в Саратові
- Анатомія і фізіологія серця
- Презентація на тему апендицит виконав студент групи ф
- Презентація - очей як оптична система
- Анатомія і фізіологія травної системи
- Презентація на тему "спинний мозок"



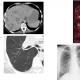
 При підозрі на захворювання необхідно провести, яка засвідчить розширення шлуночкової системи.
При підозрі на захворювання необхідно провести, яка засвідчить розширення шлуночкової системи.
 шунта, освіті після пункції шлуночків і навіть.
шунта, освіті після пункції шлуночків і навіть.