Розділи сайту
Вибір редакції:
- Освіта в корені легені Чому може бути збільшена головка кореня легкого
- Види дифтерії і чому проявляється
- Дифтерія - що це за хвороба?
- Якщо в вухо потрапив сторонній предмет
- Їх будова і вплив на внутрішні органи
- Нормальна електрокардіограма
- Менінгіт - симптоми у дорослих і дітей, лікування
- Що таке ЕКГ, як розшифрувати самостійно
- Найчесніший гороскоп: вся правда про жінок-Раках У чому краса жінки раку
- Неординарна жінка рак Які жінки раки за характером
Реклама
| Стан ЕКГ. Що таке ЕКГ, як розшифрувати самостійно. Зубець Р в нормі |
|
Серцево-судинні захворювання - найпоширеніша причина смерті людей у \u200b\u200bпостіндустріальному суспільстві. Своєчасна діагностика і терапія органів серцево-судинної системи допомагає знизити ризик розвитку патологій серця серед населення. Електрокардіограма (ЕКГ) - один з найпростіших і інформативних методів дослідження серцевої діяльності. ЕКГ реєструє електричну активність серцевого м'яза і виводить інформацію у вигляді зубців на паперову стрічку. Результати ЕКГ використовуються в кардіології для діагностики різних захворювань. Самостійно серця не рекомендується, краще звернутися до фахівця. Однак для отримання загального уявлення варто знати, що показує кардіограма. Показання до проведення ЕКГУ клінічній практиці виділяють кілька показань до проведення електрокардіографії:
При плановому обстеженні ЕКГ є обов'язковим методом діагностики. Можуть бути й інші свідчення, які визначає лікуючий лікар. Якщо у вас з'явилися будь-які інші тривожні симптоми - негайно зверніться до лікаря, щоб виявити їх причину. Як розшифрувати кардіограму серця?Строгий план розшифровки ЕКГ складається з аналізу отриманого графіка. На практиці використовують тільки сумарний вектор QRS-комплексу. Робота серцевого м'яза представлена \u200b\u200bу вигляді безперервної лінії з відмітками і цифро-літерними позначеннями. Розшифрувати ЕКГ може при певній підготовці будь-яка людина, проте поставити правильний діагноз - тільки лікар. Аналіз ЕКГ вимагає знань алгебри, геометрії і розуміння літерних позначень. Показники ЕКГ, на які необхідно звертати при розшифровці результатів:
Існують суворі показники норми на ЕКГ, і будь-яке відхилення вже є ознакою порушень в роботі серцевого м'яза. Патологію зможе виключити тільки кваліфікований фахівець - кардіолог. ЕКГ розшифровка у дорослих - норма в таблиці аналіз кардіограмиЕКГ реєструє серцеву активність в дванадцяти відведеннях: 6 відведень з кінцівок (aVR, aVL, aVF, I, II, III) і шість грудних відведень (V1-V6). Зубець P відображає процес збудження і розслаблення передсердь. Зубці Q, S показують фазу деполяризації міжшлуночкової перегородки. R - зубець, що позначає деполяризацию нижніх камер серця, а T-зубець - розслаблення міокарда.  аналіз електрокардіограми аналіз електрокардіограми Комплекс QRS показує час шлуночків. Час, що витрачається на проходження електричного імпульсу від вузла SA до AV-вузлу, вимірюється інтервалом PR. Комп'ютери, вбудовані в більшість пристроїв ЕКГ, здатні вимірювати час, що витрачається на проходження електричного імпульсу від вузла SA до шлуночків. Ці вимірювання можуть допомогти лікарю оцінити частоту серцевих скорочень і j, yfhe; bnm деякі типи блокад серця. Комп'ютерні програми теж можуть інтерпретувати ЕКГ результати. І паралельно з удосконаленням штучного інтелекту та програмування вони часто більш точні. Однак інтерпретація ЕКГ має досить багато тонкощів, тому людський фактор як і раніше залишається важливою частиною оцінки. У електрокардіограмі можуть бути відхилення від норми, які не впливають на якість життя хворого. Однак існують стандарти нормальних показників серцевої діяльності, які прийняті міжнародним кардіологічним спільнотою. Виходячи з цих стандартів нормальна електрокардіограма у здорової людини виглядає наступним чином:
 Нормальна ЕКГ Нормальна ЕКГ Патологічні параметри ЕКГЕКГ в нормі і в патології істотно відрізняється. Тому необхідно ретельно підходити до розшифровки кардіограми серця. QRS-комплексБудь-яка аномалія в електричній системі серця викликає подовження QRS-комплексу. Шлуночки мають велику м'язову масу, ніж передсердя, тому комплекс QRS значно довше, ніж зубець P. Тривалість, амплітуда і морфологія комплексу QRS корисні при виявленні серцевих аритмій, аномалій провідності, гіпертрофії шлуночків, інфаркту міокарда, електролітних аномалій та інших хворобливих станів. Q, R, T, P, U зубціПатологічні Q-зубці виникають, коли електричний сигнал проходить через пошкоджену серцевий м'яз. Вони вважаються маркерами перенесеного раніше інфаркту міокарда. Депресія R-зубців, як правило, теж пов'язана з інфарктом міокарда, але ще вона може бути викликана блокадою лівого пучка Гіса, синдромом WPW або гіпертрофією нижніх камер серцевого м'яза.  Таблиця показників ЕКГ в нормі Таблиця показників ЕКГ в нормі Інверсія зубця Т завжди вважається ненормальним значенням на ЕКГ стрічці. Така хвиля може бути ознакою коронарної ішемії, синдрому Велленса, гіпертрофії нижніх серцевих камер або розлади ЦНС. Зубець P зі збільшеною амплітудою може вказувати на гіпокаліємію і гіпертрофію правого передсердя. І навпаки, зубець P зі зменшеною амплітудою може вказувати на гіперкаліємію. U-зубці найчастіше спостерігаються при гіпокаліємії, але можуть бути присутніми і при гіперкальціємії, тиреотоксикозі або прийомі адреналіну, антиаритмічних препаратів класу 1А і 3. Нерідко вони зустрічаються при вродженому синдромі подовженого інтервалу QT і при внутрішньочерепному крововиливі. Перевернутий U-зубець може свідчити про патологічні зміни в міокарді. Ще U-зубець іноді можна побачити на ЕКГ у спортсменів. QT, ST, PR інтервалиПодовження QTc викликає передчасні потенціали дії під час пізніх фаз деполяризації. Це збільшує ризик розвитку шлуночкових аритмій або фатальних фибрилляций шлуночків. Більш високі показники подовження QTc спостерігаються у жінок, пацієнтів старшого віку, гіпертоніків і у людей маленького росту. Найпоширеніші причини подовження інтервалу QT - гіпертонія і прийом певних медикаментів. Розрахунок тривалості інтервалу проводиться за формулою Базетта. При цьому ознаці розшифровка електрокардіограми повинна виконуватися з урахуванням історії хвороби. Така міра необхідна для виключення спадкового впливу. Депресія ST інтервалу може вказувати на ішемію коронарних артерій, трансмуральний інфаркт міокарда або гіпокалемія.  Характеристики всіх показників електрокардіографічного дослідження Характеристики всіх показників електрокардіографічного дослідження Подовжений інтервал PR (більше 200 мс) може вказувати на серцеву блокаду першого ступеня. Подовження може бути пов'язано з гіпокаліємією, гострої ревматичної лихоманкою або хворобою Лайма. Короткий PR-інтервал (менше 120 мс) може бути пов'язаний з синдромом Вольфа-Паркінсона-Уайта або синдромом Лауна-Ганонга-Левайна. Депресія сегмента PR може вказувати на травми передсердь або перикардит. Приклади опису серцевого ритму і розшифровка ЕКГНормальний синусовий ритмСинусовий ритм - це будь-який серцевий ритм, в якому збудження серцевого м'яза починається з синусового вузла. Він характеризується правильно орієнтованими зубцями P на ЕКГ. За угодою, термін «нормальний синусовий ритм» має на увазі не тільки нормальні зубці P, але і всі інші виміри ЕКГ.  Норма ЕКГ і розшифровка всіх показників Норма ЕКГ і розшифровка всіх показників Норма ЕКГ у дорослих:
синусова брадикардіяШвидкість биття серця менше 55 з синусовим ритмом прийнято називати брадикардією. ЕКГ розшифровка у дорослих повинна враховувати всі параметри: заняття спортом, куріння, історію хвороби. Тому що в деяких випадках брадикардія - варіант норми, особливо у спортсменів. Патологічна брадикардія виникає при синдромі слабкої синусового вузла і фіксується на ЕКГ в будь-який час доби. Такий стан супроводжується постійними непритомністю, блідістю і гіпергідрозом. У крайніх випадках при злоякісній брадикардії призначають електрокардіостимулятори.  синусова брадикардія синусова брадикардія Ознаки патологічної брадикардії:
синусова тахікардіяПравильний ритм з високою частотою серцевих скорочень (вище 100 ударів в хвилину) прийнято називати синусовою тахікардією. Зверніть увагу, що нормальний серцевий ритм варіюється в залежності від віку, наприклад, у немовлят ЧСС може досягати 150 ударів в хвилину, що вважається нормою.
 синусова тахікардія синусова тахікардія Ознаки патологічної тахікардії:
Миготлива аритміяФібриляція передсердь - це патологічний серцевий ритм, який характеризується швидким і нерегулярним скороченням передсердь. Більшість епізодів протікає безсимптомно. Іноді напад супроводжується наступними симптомами: тахікардією, запамороченням, запамороченням, задишкою або болем у грудях. Хвороба пов'язана з підвищеним ризиком розвитку серцевої недостатності, деменції та інсульту.  Миготлива аритмія Миготлива аритмія Ознаки фібриляції передсердь:
Як «прочитати» на ЕКГ інфаркт міокарда?У початківців вивчення кардіології студентів часто виникає питання, як навчитися правильно читати кардіограму і виявити інфаркт міокарда (ІМ)? «Прочитати» серцевий напад на паперовій стрічці можна за кількома ознаками:
У розборі результатів електрокардіографії в першу чергу ідентифікують ці показники, а потім розбираються з іншими. Іноді найбільш раннім ознакою гострого інфаркту міокарда є тільки гострий Т-зубець. На практиці це зустрічається досить рідко, тому що він з'являється тільки через 3-28 хвилин після початку серцевого нападу. ЕКГ, вона ж процедура електрокардіографії - це один з найбільш поширених в нинішній час способів виявити багато захворювань серцево-судинної системи. Дізнатися, що показує кардіограма серця, можна після розшифровки лікаря, який інтерпретує отриману апаратом інформацію і зробить висновок щодо здоров'я пацієнта. Метод електрокардіографії - це простий і безболісний спосіб неінвазивної діагностики роботи внутрішніх органів, який не приносить дискомфорту і не впливає безпосередньо на організм. Тим не менш, він також є вкрай інформативним способом обстеження, що і робить його таким популярним на протязі вже довгого часу. Тільки на відміну від ультразвукових досліджень, кардіограма не випускає ніяких хвиль, а лише зчитує інформацію, тому, щоб дізнатися, що показує ЕКГ насправді, необхідно звернутися до принципу роботи самого апарату. Електрокардіограф має систему датчиків, які кріпляться на певні місця тіла пацієнта і реєструють одержувану звідти інформацію.Всі ці високочутливі механізми здатні вловлювати сигнали електричних імпульсів, що виробляються роботою серця, і перетворити їх в криву, кожен зубець якої має своє особливе значення. Завдяки цьому, у лікарів є можливість швидко і легко виявити різні можливі патології і відхилення в роботі серця і серцево-судинної системи і навіть з'ясувати, які саме захворювання до цього призвели. Простота і доступність цієї процедури дозволяє проводити її досить часто в якості профілактичного діагностики, а також, як найперше і швидке обстеження, яке проводиться при підозрі на хворобу серця. ЕКГ часто вважається головним методом своєчасного діагностування багатьох захворювань серця, які є вкрай небезпечними для людей будь-якого віку. Зокрема, метод електрокардіографії часто дозволяє виявити схильність до розвитку такої поширеної патології, як інфаркт міокарда. Незважаючи на те, що дана процедура обстеження використовується для діагностики серцево-судинних захворювань протягом багатьох років, вона залишається актуальною до теперішнього часу, за рахунок її доступності для пацієнтів і ефективності роботи. Результати, отримані в ході обстеження, є точним відображенням процесу, що відбувається всередині міокарда людини. Що показує кардіограма серця? Кардіограма відображає ритм серця і його імпульси, які виробляються під час роботи, а також фіксує пульс, провідність і час, який необхідно органу для наповнення кров'ю. Все це дозволяє скласти досить повну клінічну картину про електричну активність міокарда і про загальний стан серця. Вся передана від датчиків інформація записується на стрічці і порівнюється з результатами, які повинні бути в нормі у людини.Якщо присутні патології, вони обов'язково відіб'ються на кардіограмі у вигляді відхилень основних зубців кривої. По тому, що це за зубці і як саме вони відрізняються від норми, лікар може зробити висновок про діагноз пацієнта, так як для кожної патології характерний певний набір відхилень. Захворювання серця можуть бути спровоковані абсолютно різними факторами. Ними може бути як надмірне емоційне і фізичне перенапруження, травми і спадкові особливості людини, так і неправильний спосіб життя і погане харчування. Таким чином, електрокардіограма дозволяє визначити, з якою швидкістю наповнюються шлуночки серця, виявити проблеми міокарда і помітити порушення ритму серця і частоту його скорочень. Метод дає можливість дізнатися про стан м'язової тканини завдяки тому, що травмований міокард передає імпульси інакше, ніж здорові м'язи. Ці зміни здатні вловити високочутливі датчики на шкірі пацієнта. Часто, крім наявності патології, лікар може визначити тип пошкодження і його розташування на серце. Кваліфікований кардіолог здатний по кутах нахилу зубців кардіограми виявити відхилення від норми, які не сплутавши їх з варіантами норми, і поставити діагноз. Не зайвим буде на прийом до кардіолога взяти з собою результати попередніх електрокардіографічних досліджень для того, щоб лікар зміг визначити динаміку стану серця і серцево-судинної системи, а також простежити зміни ритму, прорахувати, чи збільшилася частота серцевих скорочень, і проявилися якісь патології. Все це допоможе своєчасно діагностувати розвиток захворювань, які можуть стати причиною таких захворювань, як інфаркт міокарда та допоможе своєчасно почати лікування. Захворювання серцево-судинної системи, які можна визначити по ЕКГ
Захворювання, які складно діагностувати за допомогою ЕКГ У більшості випадків ЕКГ не дозволяє діагностувати такі захворювання, як злоякісні і доброякісні новоутворення в області серця, дефективне стан судин і вроджені пороки серця, а також порушення в динаміці крові. При цьому в більшості випадків, внаслідок свого розташування, пухлини в різних відділах серця впливають на роботу м'язи і викликають порушення внутрішньосерцевої динаміки, які при ЕКГ діагностуються як пороки клапанів органу. Тому в разі, коли кардіолог виявляє в процесі діагностування такі порушення, як гіпертрофія відділів серця, нерівномірний або неправильний ритм, а також серцеву недостатність, він може додатково призначити після ЕКГ ехокардіографію, яка допоможе визначити, чи є в серці новоутворення або у пацієнта інше захворювання .  Проблема ЕКГ полягає в тому, що початкові стадії деяких захворювань, а також певні типи патологій погано видно на кардіограмі. Це обумовлено тим, що часу проведення процедури недостатньо для того, щоб зробити повноцінне обстеження та вивчити серце пацієнта в різних ситуаціях. Як вирішення проблеми на основі електрокардіографії, існує метод діагностики, при якому пацієнт повинен ходити з приладом, що вимірює здоров'я серця, протягом доби або навіть більше. Вроджені вади серця включають в себе цілу групу захворювань, які і призводять до патологій в роботі міокарда. При цьому під час ехокардіографії такі пороки серця зазвичай визначаються у вигляді ознак конкретних синдромів, наприклад, гіпоксії або серцевої недостатності, через які складно виявити основну причину захворювання. Також великою складністю для діагностики за допомогою ЕКГ є той факт, що деякі патології мають схожі порушення і відхилення, які відзначає кардіограма. У такому випадку необхідна консультація досвідченого кардіолога, який за отриманими результатами зможе дати більш точний діагноз або ж направить на додаткове обстеження.  Ще однією проблемою електрокардіографії є \u200b\u200bте, що в більшості випадків процедура відбувається, коли пацієнт перебуває в стані спокою, в той час, як для звичайного життя відсутність фізичних навантажень і психоемоційного збудження абсолютно нетипово для більшості людей. Таким чином, в ряді випадків при ЕКГ без додаткового напруження виходить не зовсім точна клінічна картина, яка може вплинути на кінцеві результати діагностики, так як в більшості випадків симптоми та патології в спокійному стані не виявляються. Саме тому, для максимальної ефективності дослідження, процедура електрокардіографії може відбуватися при незначних навантаженнях пацієнта або ж відразу після них. Це забезпечує отримання більш точної інформації про стан серця і наявності можливих патологій. Визначення інфаркту міокарда за допомогою кардіограми Інфаркт міокарда ділиться на кілька стадій. Перша - це гострий період, при якому гине частина м'язової тканини, при цьому на кардіограмі на даному етапі захворювання припадають вектор порушення на тих ділянках серця, де сталося ураження міокарда. Також на ЕКГ стає видно, що відсутній зубець R і з'являється Q, якого в нормі не повинно бути в відведеннях. При цьому також відбувається зміна розташування області S - Т і діагностується поява зубця Т. Після гострої стадії настає підгострий період, при якому поступово починають повертатися в норму показники зубців Т і R. На етапі рубцювання серце поступово пристосовується до поразок тканини і продовжує свою роботу, на кардіограмі при цьому чітко помітний залишився після інфаркту рубець.  Визначення ішемії за допомогою ЕКГ Ішемічне захворювання серцевого м'яза характеризується зменшеним постачанням міокарда та інших тканин серця кров'ю, що призводить до нестачі кисню і поступового пошкодження і атрофії м'яза. Занадто довга киснева недостатність, характерна часто для запущеної стадії ішемії, може привести згодом до утворення інфаркту міокарда.  ЕКГ є не самим хорошим методом, який дозволяє виявити ішемію, так як дана процедура проводиться в стані спокою, при якому досить складно діагностувати розташування ураженого відділу. Також на серце є певні ділянки, які недоступні для обстеження методом електрокардіографії і не піддаються перевірці, тому, якщо в них відбувається патологічний процес, це буде не помітно на ЕКГ, або отримані дані можуть бути згодом інтерпретовані лікарем невірно. На ЕКГ ішемічна хвороба серця проявляється, в першу чергу, порушеннями амплітуди і форми зубця Т. Це обумовлено зменшеною провідність імпульсу. Напевно, кожна доросла людина хоч раз у житті стикався з таким методом обстеження як ЕКГ. Багатьом відомо, що цією абревіатурою позначається «електрокардіограма» і з її допомогою реєструється ритм серця. На цьому, мабуть, у більшості пацієнтів все пізнання закінчуються і на отриманій стрічці вони нічого, крім ламаної лінії, не бачать. Для особливо цікавих осіб, які хочуть ще до відвідування фахівця дізнатися про стан свого здоров'я, спробуємо розібратися, як проходить розшифровка ЕКГ і що можна з неї дізнатися. Більш того, на нашому сайті завжди можна отримати консультацію у кваліфікованого кардіолога, який зможе детально і точно інтерпретувати дані на стрічці кардіограми. ЕКГ - це не тільки сучасний, а й найбільш доступний метод визначення характеристик активності серця. Завдяки портативним апаратів процедуру можна провести і прочитати практично в екстремальних умовах: на вулиці, вдома, в кареті швидкої допомоги або в іншому транспорті і займає це всього хвилин 5-7. Показаннями до даної процедури можуть стати будь-які з'явилися неприємні відчуття в грудній клітці, з «відгомонами» болю в спині, лівій руці, черевної порожнини. Крім того, лікар будь-якої спеціалізації може направити пацієнта на ЕКГ в рамках планового обстеження або якщо у нього спостерігається:
Хворим, які перенесли інфаркт або інсульт необхідно проходити обстеження згідно з приписом лікаря. В окремих випадках необхідна запис показників добової роботи серця або з навантаженнями. А щоб не попустити збоїв в роботі органу, проходити процедуру електрокардіографії варто навіть здоровій людині не рідше 1 разу на 1-2 роки. Серце можна записати?Щоб зрозуміти, як розшифрувати кардіограму, слід трохи дізнатися про принцип роботи людського серця і методикою зняття ЕКГ. На стінці правого передсердя знаходиться синусовий вузол, з якого в нормі починається поширення імпульсів. Проходячи по м'язах передсердя, порушення доходить до антріовентрікулярного вузла, далі в пучок Гіса і по його ніжок імпульс поширюється по тканинах шлуночків. Все це змушує скорочуватися 4 відділу серця. Саме така схема збуджень є нормальною і народжує синусовий ритм.
З точки зору фізики, електрокардіограма - це не що інше, як реєстрація електричних сигналів, яка ведеться з декількох ділянок серцевого м'яза. Для цього на певні точки тіла кріплять пластини, що передають сигнали на апарат ЕКГ. На практиці використовуються 3 стандартних двополюсних відведень (I, II, III), 3 посилених однополюсних відведень (aVR, aVL, aVF), які кріпляться на кінцівки і 6 посилених однополюсних грудних відведень (V 1 -V 6). Але, не дивлячись на простоту схеми їх розташування, правильно закріпити електроди зможе тільки навчений медик, інакше результати ЕКГ будуть невірні. Рідше використовуються ще три відведення (V 7 -V 9), які дозволяють отримати більш точну інформацію про відхилення в міокарді задньої стінки лівого шлуночка. Із запропонованого нижче відео можна докладніше дізнатися про поширення імпульсів в серце і правильному накладення електродів при проведенні ЕКГ. Зубці та інтервалиВсі отримані електричні сигнали перетворюються в графічну інформацію і наносяться на спеціальну стрічку, яка розграфлена на квадрати площею 1 мм 2. Таким чином, весь процес роботи нашого серця ми бачимо, як криву з вираженими зубцями, для зручності вони мають свої «імена»: P, Q, R, S, T.
Кожен зубець відображає певні дії серцевого м'яза і їх тривалість:
Зубці Q, R, S розглядають, як єдиний шлуночковий комплекс (0,10 с.).
Зубці між собою утворюють відповідні сегменти і інтервали. При розшифровці кардіограми у фахівців прийнято дотримуються певної послідовності. Серцевий ритм і його частотаУ нормі ритм повинен бути синусовим, тобто імпульс «зароджується» в синусовомувузлі. Про це буде свідчити зубець P, який повинен передувати комплексу QRS і бути позитивним у всіх відведеннях, крім aVR. Якщо це не так, то можна говорити про патологію серця. У разі слабкості синусового вузла, водієм ритму може стати предсердно-шлуночковий вузол, пучки Гіса або волокна Пуркіньє. Ця інформація може зазначатися функціональним діагностом на стрічці ЕКГ. Крім того, там вказується частота серцевих скорочень (ЧСС), яку, втім, можна розрахувати і самостійно. Для цього достатньо з'ясувати з якою швидкістю вівся запис ЕКГ і з'ясувати відстань R-R (порахувати кількість маленьких квадратиків між ними). Якщо швидкість запису 25 мм / с, то слід вважати за такою формулою: ЧСС \u003d 60 / R-R * 0.04; Якщо - 50 мм / с, то ЧСС \u003d 60 / R-R * 0.02; Для дорослої людини нормою ЧСС є 60-90 ударів в хвилину. Для дітей все показники кардіограми змінюються і «ростуть» разом з ними. Наприклад, частота змінюється від 110 в перші місяці життя до 90 ударів в підлітковому віці.
На малюнку представлені приклади нормального ритму серця (а), тахікардії (б), брадикардії (в) і нерегулярного ритму (аритмії) дорослої людини (г).
Електрична вісь серцяДалі фахівець звертає увагу на розташування ЕОС. Вона може бути не тільки нормальної, але і мати вертикальну, горизонтальну орієнтацію або бути відхиленою в одну зі сторін. Цей показник може залежати відразу від декількох факторів - високий зріст, зайва вага, вік, настання вагітності і т.д., тому відразу і однозначно робити висновки про відхилення в роботі органу дорослої людини не варто. Втім, як і ігнорувати зміни, тим більше, якщо зміщення осі відбулося досить різко. Це може свідчити про проблеми дихальної системи, розвитку пороку серця, зміні міокарда, атеросклерозі і т.д. В такому випадку буде призначено додаткове обстеження пацієнта. Під час читання ЕКГ для визначення ЕОС керуються наступним алгоритмом.
Аналіз зубців і інтервалівАналіз ЕКГ не обходиться без моніторингу зубців і інтервалів. Все починається з зубця Р, який, як згадувалося вище, повинен бути синусовим. Якщо ж він у другому відведенні має збільшену амплітуду або тривалість, то це може свідчити про гіпертрофії правого або лівого передсердя відповідно. Далі, оцінюючи інтервал PQ можна виявити блокаду антріовентрікулярного вузла, який характеризується збільшеною тривалістю інтервалу PQ або повною його відсутністю. Окремим пунктом аналізу ЕКГ є читання комплексу QRS. У нормі його тривалість 60-100 мс. Подовження його це свідчення порушення провідності в ніжках пучка Гіса. Нижче наведені приклади ділянок ЕКГ, де добре видно блокади правої і лівої ніжки.
Більш того, зубець Q, глибина якого перевищує 1/3 зубця R, може свідчити про інфаркт міокарда. Інтервал QT відображає тривалість скорочення шлуночків і становить 390-450 мс. Його подовження говорить про розвиток ішемічної хвороби серця, а вкороченні - про гіперкальцемія. Сегмент ST в нормі не повинен підніматися над ізолінією більше 1 мм і знижуватися більше 0,5 мм. Порушення першого умови свідчить про гострому інфаркті або перикардиті, а другого - про ішемії. На відео представлена \u200b\u200bпослідовність і більш докладна розшифровки всіх зубців інтервалів ЕКГ: Але як би детально не була викладена подібна інформація, слід розуміти, що правильно інтерпретувати кардіограму може тільки фахівець. Лінійка - незамінна помічницяЧасом трапляється так, що життя людини залежить від дорогоцінних хвилин, за які медик повинен зрозуміти, в чому причина погіршення стану пацієнта і вжити відповідних заходів. Фельдшерам швидкої допомоги доводиться іноді ставити діагноз прямо у хворого вдома, спираючись тільки на показники електрокардіографії. Зрозуміло, що аналіз в такій ситуації повинен бути проведений вкрай швидко і при цьому правильно. Для подібних екстрених випадків і в допомогу студентам-медикам була розроблена лінійка для інтерпретації отриманої ЕКГ. З її допомогою можна швидко читати ЕКГ: визначати частоту серцевих скорочень, вимірювати і порівнювати з нормою інтервали, їх тривалість, а також визначати ЕОС. Такий винахід як лінійка може стати корисним і при спробі самостійно розшифрувати ЕКГ. Інші способи зазирнути в «мотор» людського організмуКрім електрокардіограми, сучасна медицина має у своєму розпорядженні такими методами обстеження серця, як ехокардіографія і метод добового моніторингу серцевого ритму. метод ХолтераДаний метод дозволяє отримувати безперервні дані про роботу серця протягом 24 годин (а іноді навіть до 7 днів). Добовий моніторинг дозволяє виявити патології, які визначаються в особливих умовах. Для цього на тіло пацієнта кріпиться 2 або 3 електрода (рідше більше), на поясі або через плече на ремені носиться реєстратор, який веде безперервну запис. При цьому обстежуваний веде звичайний спосіб життя, зі звичними фізичними навантаженнями, записуючи час і обставини, при яких з'явилися неприємні відчуття.
Реєстратори діляться на ті, у яких запис ведеться на магнітний носій і ті, у яких цифрова пам'ять. Аналіз накопиченої інформації проводиться на комп'ютері з встановленим для цього ПО, але не обходиться і без коригування результатів фахівцем. Висновок по добовому моніторингу роботи серця містить ті ж обов'язкові пункти, що і в звичайній ЕКГ. Додається лише інформація про самопочуття, згідно заведеному щоденника, запропонованим навантажень і пов'язані з цим зміни. ехокардіограмаЯк і будь-який орган, серце підлягає ультразвукового дослідження. Лікар, який проводить процедуру, бачить на екрані відео серця, що б'ється в реальному часі. Як і звичайне УЗД, ехокардіографія абсолютно безболісна і не має протипоказань. Проведення ЕхоКГ можуть призначити, якщо у пацієнта:
Під час ехокардіографії лікар-функціональний діагност може встановити:
Для виявлення прихованих патологій або відхилень, що не діагностуються в стані спокою, пацієнту під час проведення ехокардіографії можуть бути призначені певні навантаження. Це називається стрес-ехо. Як показує практика, на результати ехокардіографії можуть вплинути три чинники:
Тому тільки по одному результату ехокардіографії остаточні висновки про здоров'я серця не роблять і не ставлять діагнози. Дану процедуру, як правило, призначають у комплексі з електрокардіографією. висновкиДана стаття носить скоріше ознайомлювальний характер, адже правильно читати електрокардіограму може тільки кардіолог, який вивчає серце багато років. Таким чином, кожна людина зможе по стрічці визначити синусовий чи у нього ритм, ЧСС, порівняти тривалість інтервалів з нормою і, керуючись запропонованим алгоритмом, встановити ЕОС. Але варто нагадати ще раз, знайшовши якісь відхилення на своїй ЕКГ, не поспішайте ставити собі діагноз і приймати медикаменти - дочекайтеся висновки лікарів. ЕКГ (електрокардіографія, або просто, кардіограма) є основним методом дослідження серцевої діяльності. Метод настільки простий, зручний, і, разом з тим, інформативний, що до нього вдаються повсюдно. До того ж ЕКГ абсолютно безпечна, і до неї немає протипоказань. Тому її використовують не тільки діагностики серцево-судинних захворювань, але і в якості профілактики при планових медичних оглядах, перед спортивними змаганнями. Крім цього ЕКГ реєструють для визначення придатності до деяких професій, пов'язаних з важкими фізичними навантаженнями. Наше серце скорочується під дією імпульсів, які проходять по провідній системі серця. Кожен імпульс являє собою електричний струм. Цей струм зароджується в місці генерації імпульсу в сінсусовом вузлі, і далі йде на передсердя і на шлуночки. Під дією імпульсу відбувається скорочення (систола) і розслаблення (діастола) передсердь і шлуночків. Причому систоли і діастоли виникають в суворій послідовності - спочатку в передсердях (в правому передсерді трохи раніше), а потім в шлуночках. Тільки так забезпечується нормальна гемодинаміка (кровообіг) з повноцінним постачанням кров'ю органів і тканин. Електричні струми в провідній системі серця створюють навколо себе електричне та магнітне поле. Одна з характеристики цього поля - електричний потенціал. При ненормальних скорочення і неадекватною гемодинаміці величина потенціалів буде відрізнятися від потенціалів, властивих серцевим скорочень здорового серця. У будь-якому випадку, як в нормі, так і при патології електричні потенціали мізерно малі. Але тканини володіють електропровідністю, і тому електричне поле працюючого серця поширюється по всьому організму, а потенціали можна фіксувати на поверхні тіла. Все, що для цього потрібно - це високочутливий апарат, забезпечений датчиками або електродами. Якщо за допомогою цього апарату, іменованого електрокардіографом, реєструвати електричні потенціали, відповідні імпульсам провідної системи, то можна судити про роботу серця і діагностувати порушення його роботи. Ця ідея лягла в основу відповідної концепції, розробленої голландським фізіологом Ейнтховеном. В кінці XIX ст. цей учений сформулював основні принципи ЕКГ і створив перший кардіограф. У спрощеному вигляді електрокардіограф є електроди, гальванометр, систему посилення, перемикачі відведень, і реєструючий пристрій. Електричні потенціали сприймаються електродами, які накладаються на різні ділянки тіла. Вибір відведення здійснюється за допомогою перемикача апарату. Оскільки електричні потенціали мізерно малі, вони спочатку посилюються, а потім подаються на гальванометр, а звідти, в свою чергу на реєструючий пристрій. Це пристрій являє собою чорнильний самописець і паперову стрічку. Вже на початку XX ст. Ейнтховен вперше застосував ЕКГ в діагностичних цілях, за що і був удостоєний Нобелівської премії. ЕКГ Трикутник ЕйнтховенаВідповідно до теорії Ейнтховена серце людини, розташоване в грудній клітці зі зміщенням вліво, знаходиться в центрі своєрідного трикутника. Вершини цього трикутника, який так і називають трикутником Ейнтховена, утворені трьома кінцівками - правою рукою, лівою рукою, і лівою ногою. Ейнтховен запропонував реєструвати різницю потенціалів між електродами, що накладаються на кінцівки. Різниця потенціалів визначається в трьох відведеннях, які називають стандартними, і позначають римськими цифрами. Ці відведення є сторонами трикутника Ейнтховена. При цьому в залежності від відведення, в якому відбувається запис ЕКГ, один і той же електрод може бути активним, позитивним (+), або негативним (-):
Рис. 1. Трикутник Ейнтховена. Трохи пізніше було запропоновано реєструвати посилені однополюсні відведення від кінцівок - вершин трикутника Ейтховена. Ці посилені відведення позначають англійськими абревіатурами aV (augmented voltage - посилений потенціал). aVL (left) - ліва рука; aVR (right) - права рука; aVF (foot) - ліва нога. У посилених однополюсних відведеннях визначається різниця потенціалів між кінцівкою, на яку накладається активний електрод, і середнім потенціалом двох інших кінцівок. В середині XX ст. ЕКГ була доповнена Вільсоном, який крім стандартних і однополюсних відведень запропонував реєструвати електричну активність серця з однополюсних грудних відведень. Ці відведення позначають буквою V. При ЕКГ дослідженні користуються шістьма однополюсними відведеннями, розташованими на передній поверхні грудної клітки. Оскільки серцева патологія, як правило, випадків зачіпає лівий шлуночок серця, більшість грудних відведень V розташовуються в лівій половині грудної клітини.
Рис. 2. V 1 - четверте міжребер'ї біля правого краю грудини; V 2 - четверте міжребер'ї біля лівого краю грудини; V 3 - середина між V 1 і V 2; V 4 - п'ята межреберье по среднеключичной лінії; V 5 - по горизонталі по передній пахвовій лінії на рівні V 4; V 6 - по горизонталі по середній пахвовій лінії на рівні V 4. Ці 12 відведень (3 стандартних + 3 однополюсних від кінцівок + 6 грудних) є обов'язковими. Їх реєструють і оцінюють у всіх випадках проведення ЕКГ з діагностичною або з профілактичною метою. Крім цього існує ряд додаткових відведень. Їх реєструють рідко і за певними показниками, наприклад, коли потрібно уточнити локалізацію інфаркту міокарда, діагностувати гіпертрофію правого шлуночка, передсердя, і т.д. До додаткових ЕКГ відведень відносять грудні: V 7 - на рівні V 4 -V 6 по задній пахвовій лінії; V 8 - на рівні V 4 -V 6 по лінії лопатки; V 9 - на рівні V 4 -V 6 по околопозвоночной (паравертебральной) лінії. У рідкісних випадках для діагностики змін верхніх відділів серця грудні електроди можуть розташовуватися на 1-2 міжребер'я вище, ніж зазвичай. При цьому позначають V 1, V 2, де верхній індекс відображає, на скільки межреберий вище розташовується електрод. Іноді для діагностики змін в правих відділах серця грудні електроди накладають на праву половину грудної клітки в точках, які симетричні таким при стандартною методикою реєстрації грудних відведень в лівій половині грудної клітини. В позначенні таких відведень використовують букву R, що означає right, правий - В 3 R, В 4 R. Кардіологи іноді вдаються до двополюсної відведенням, свого часу запропонованим німецьким вченим Небом. Принцип реєстрації відведень за Небом приблизно такий же, як і реєстрації стандартних відведень I, II, III. Але для того щоб утворився трикутник, електроди накладають не так на кінцівки, а на грудну клітку. Електрод від правої руки руки встановлюють у другому міжребер'ї біля правого краю грудини, від лівої руки - по задній пахвовій лінії на рівні вертушки серця, а від лівої ноги - безпосередньо в точку проекції вертушки серця, відповідну V 4. Між цими точками реєструють три відведення, які позначають латинськими буквами D, A, I: D (dorsalis) - заднє відведення, відповідає стандартному відведення I, має схожість з V 7; A (anterior) - переднє відведення, відповідає стандартному відведення II, має схожість з V 5; I (inferior) - нижня відведення, відповідає стандартному відведення III, має схожість з V 2. Для діагностики заднебазальних форм інфаркту реєструють відведення по Слопаком, що позначаються літерою S. При реєстрації відведень по Слопаком електрод, що накладається на ліву руку, встановлюють по лівій задній пахвовій лінії на рівні верхівкового поштовху, а електрод від правої руки переміщують по черзі в чотири точки: S 1 - у лівого краю грудини; S 2 -по среднеключичной лінії; S 3 - посередині між С 2 і С 4; S 4 - по передній пахвовій лінії. У рідкісних випадках для проведення ЕКГ діагностики вдаються до прекардіального картування, коли 35 електродів в 5 рядів по 7 в кожному розташовуються на лівій передньо поверхні грудної клітки. Іноді електроди розташовують в епігастральній ділянці, просувають в стравохід на відстані 30-50 см від різців, і навіть вводять в порожнину камер серця при його зондуванні через великі судини. Але всі ці специфічні методики реєстрації ЕКГ здійснюються тільки в спеціалізованих центрах, що мають необхідне для цього обладнання і кваліфікованих лікарів. Методика ЕКГУ плановому порядку запис ЕКГ проводиться в спеціалізованому приміщенні, обладнаному електрокардіографом. У деяких сучасних кардіограф замість звичайного чорнильного самописця використовується термодрукуючий механізм, який за допомогою тепла випалює криву кардіограми на папері. Але в цьому випадку для кардіограми потрібна особлива папір або термопапір. Для наочності і зручності підрахунку параметрів ЕКГ в кардіограф використовують міліметровий папір. У кардіограф останніх модифікацій ЕКГ виводиться на екран монітора, за допомогою доданого програмного забезпечення розшифровується, і не тільки роздруковується на папері, а й зберігається на цифровому носії (диск, флешка). Незважаючи на всі ці удосконалення принцип пристрою кардіографа реєстрації ЕКГ практично не змінився з того часу, як його розробив Ейнтховен. Більшість сучасних електрокардіографів є багатоканальними. На відміну від традиційних одноканальних приладів вони реєструють не одне, а кілька відведень відразу. У 3-х канальних апаратах реєструються спочатку стандартні I, II, III, потім посилені однополюсні відведення від кінцівок aVL, aVR, aVF, і потім грудні - V 1-3 і V 4-6. У 6-канальних електрокардіографах спочатку реєструють стандартні і однополюсні відведення від кінцівок, а потім все грудні відведення. Приміщення, в якому здійснюється запис, має бути віддалене від джерел електромагнітних полів, рентгенівського випромінювання. Тому кабінет ЕКГ не слід розміщувати в безпосередній близькості від рентгенологічного кабінету, приміщень, де проводяться фізіотерапевтичні процедури, а також електромоторів, силових щитів, кабелів, і т.д. Спеціальна підготовка перед записом ЕКГ не проводиться. Бажано щоб пацієнт був відпочив і виспався. Попередні фізичні та психоемоційні навантаження можуть позначитися на результатах, і тому небажані. Іноді прийом їжі теж може відбитися на результатах. Тому ЕКГ реєструють натщесерце, не раніше ніж через 2 години після їжі. Під час запису ЕКГ обстежуваний лежить на рівній жорсткій поверхні (на кушетці) в розслабленому стані. Місця для накладення електродів повинні бути звільнені від одягу. Тому потрібно роздягнутися до пояса, гомілки і стопи звільнити від одягу і взуття. Електроди накладаються на внутрішні поверхні нижніх третин гомілок і стоп (внутрішня поверхня променезап'ясткових і гомілковостопних суглобів). Ці електроди мають вигляд пластин, і призначені для реєстрації стандартних відведень і однополюсних відведень з кінцівок. Ці ж електроди можуть виглядати як браслети або прищіпки. При цьому кожній кінцівці відповідає свій власний електрод. Щоб уникнути помилок і плутанини, електроди або дроти, за допомогою яких вони підключаються до апарату, маркують кольором:
Навіщо потрібен чорний електрод? Адже права нога не входить в трикутник Ейнтховена, і з неї не знімаються показання. Чорний електрод призначений для заземлення. Згідно з основними вимогами безпеки вся електроапаратура, в т.ч. і електрокардіографи, повинні бути заземлена. Для цього кабінети ЕКГ забезпечуються заземляющим контуром. А якщо ЕКГ записується в неспеціалізованому приміщенні, наприклад, на дому працівниками швидкої допомоги, апарат заземляють на батарею центрального опалення або на водопровідну трубу. Для цього є спеціальний провід з фіксуючим затискачем на кінці. Електроди для реєстрації грудних відведень мають вигляд груші-присоски, і забезпечені проводом білого кольору. Якщо апарат одноканальний, присоска одна, і її пересувають за необхідними точкам на грудній клітці. У багатоканальних приладах цих присосок шість, і їх теж маркують кольором: V 1 - червоний; V 2 - жовтий; V 3 - зелений; V 4 - коричневий; V 5 - чорний; V 6 - фіолетовий або синій. Важливо, щоб всі електроди щільно прилягали до шкіри. Сама шкіра повинна бути чистою, позбавленої сально-жирових і потових виділень. В іншому випадку якість електрокардіограми може погіршитися. Між шкірою і електродом виникають наведені струми, або просто, наводка. Досить часто наводка виникає у чоловіків з густим волосяним покривом на грудній клітці та на кінцівках. Тому тут особливо ретельно потрібно стежити за тим, щоб контакт між шкірою і електродом не міг би. Наведення різко погіршує якість електрокардіограмі, на якій замість рівної лінії відображаються дрібні зубці.
Рис. 3. наведені струми. Тому місце накладення електродів рекомендують знежирити спиртом, змочують мильним розчином або струмопровідних гелем. Для електродів з кінцівок підійдуть і марлеві серветки, змочені з фізіологічним розчином. Однак слід враховувати, що фізрозчин швидко висихає, і контакт може порушитися. Перед тим як проводити запис, необхідно перевірити калібрування приладу. Для цього на ньому є спеціальна кнопка - т.зв. контрольний мілівольт. Дана величина відображає висоту зубця при різниці потенціалів 1 мілівольт (1 МV). У електрокардіографії прийнято значення контрольного милливольта в 1 см. Це означає, що при різниці електричних потенціалів в 1 МV висота (або глибина) ЕКГ зубця дорівнює 1 см.
Рис. 4. Кожного запису ЕКГ повинна передувати перевірка контрольного милливольта. Запис електрокардіограм здійснюється при швидкості руху стрічки від 10 до 100 мм / с. Правда, крайні значення використовуються дуже рідко. В основному кардіограму записують зі швидкістю 25 або 50 мм / с. Причому остання величина, 50 мм / с, є стандартною, і найчастіше використовується. Швидкість 25 мм / год застосовують там, де потрібно реєструвати найбільшу кількість скорочень серця. Адже чим менше швидкість руху стрічки, тим більша кількість скорочень серця вона відображає в одиницю часу.
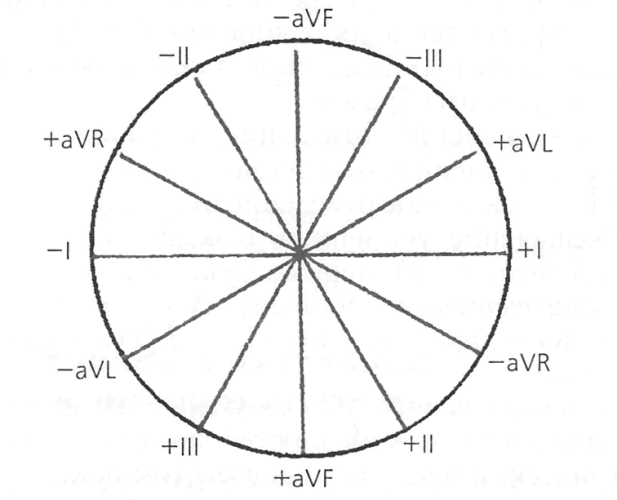
Рис. 5. Одна і та ж ЕКГ, записана зі швидкістю 50 мм / с і 25 мм / с. Запис ЕКГ проводиться при спокійному диханні. При цьому обстежуваний не повинен розмовляти, чхати, кашляти, сміятися, робити різкі рухи. При реєстрації III стандартного відведення може знадобитися глибокий вдих з короткочасної затримкою дихання. Робиться це для того щоб відрізнити функціональні зміни, які досить часто виявляються в цьому відведенні, від патологічних. Ділянка кардіограми з зубцями, відповідний систоле і діастолі серця, називають серцевим циклом. Зазвичай в кожному відведенні реєструють 4-5 серцевих циклів. У більшості випадків цього достатньо. Однак при порушеннях серцевого ритму, при підозрі на інфаркт міокарда може знадобитися запис до 8-10 циклів. Для переходу з одного відведення на другий медсестра користується спеціальним перемикачем. Після закінчення запису обстежуваного звільняють від електродів, і стрічку підписують - в самому її початку вказують П.І.Б. і вік. Іноді для деталізації патології або визначення фізичної витривалості ЕКГ проводять на тлі медикаментозних або фізичних навантажень. Медикаментозні тести проводять з різними препаратами - атропіном, курантилом, калію хлоридом, бета-адреноблокаторами. Фізичні навантаження здійснюються на велотренажері (велоергометрія), з ходьбою на біговій доріжці, або пішими прогулянками на певні відстані. Для повноти інформації ЕКГ реєструється до навантаження і після, а також безпосередньо під час велоергометрії. Багато негативні зміни роботи серця, наприклад, порушення ритму, мають тимчасовий характер, і можуть не виявлятися під час запису ЕКГ навіть з великою кількістю відведень. У цих випадках проводять холтерівське моніторування - записують ЕКГ по Холтеру в безперервному режимі протягом доби. Портативний реєстратор, забезпечений електродами, кріплять до тіла пацієнта. Потім пацієнт прямує додому, де веде звичайний для себе режим. Після закінчення доби реєструючий пристрій знімають, і розшифровують наявні дані. Нормальна ЕКГ виглядає приблизно наступним чином: Рис. 6. Стрічка з ЕКГ Всі відхилення в кардіограмі від серединної лінії (ізолінії) називають зубцями. Відхилені вгору від ізолінії зубці прийнято вважати позитивними, вниз - негативними. Проміжок між зубцями називають сегментом, а зубець і відповідний йому сегмент - інтервалом. Перш ніж з'ясувати, що являє собою той чи інший зубець, сегмент або інтервал, варто коротко зупинитися на принципі формування ЕКГ кривої. У нормі серцевий імпульс зароджується в синоатріальної (синусовом) вузлі правого передсердя. Потім він поширюється на передсердя - спочатку праве, потім ліве. Після цього імпульс направляється в передсердно-шлуночковий вузол (атриовентрикулярное або АВ-з'єднання), і далі по пучку Гіса. Гілки пучка Гіса або ніжки (права, ліва передня і ліва задня) закінчуються волокнами Пуркіньє. З цих волокон імпульс поширюється безпосередньо на міокард, приводячи до його скорочення - систоли, яка змінюється розслабленням - диастолой. Проходження імпульсу по нервовому волокну і подальше скорочення кардіоміоцитів - складний електромеханічний процес, в ході якого змінюються значення електричних потенціалів по обидві сторони мембрани волокна. Різниця між цими потенціалами називають трансмембраним потенціалом (ТМП). Ця різниця обумовлена \u200b\u200bнеоднаковою проникністю мембрани для іонів калію і натрію. Калію більше всередині клітини, натрію - поза нею. При проходженні імпульсу ця проникність змінюється. Точно так же змінюється співвідношення внутрішньоклітинного калію і натрію, і ТМП. При проходженні збудливого імпульсу ТМП всередині клітини підвищується. При цьому изолиния зміщується вгору, утворюючи висхідну частину зубця. Даний процес називають деполяризацією. Потім після проходження імпульсу ТМП намагається прийняти вихідне значення. Однак проникність мембрани для натрію і калію не відразу приходить в норму, і займає певний час. Цей процес, іменований реполяризацією, на ЕКГ проявляється відхиленням ізолінії вниз і утворенням негативного зубця. Потім поляризація мембрани приймає початкове значення (ТМП) спокою, і ЕКГ знову приймає характер ізолінії. Це відповідає фазі діастоли серця. Примітно, що один і той же зубець може виглядати як позитивно, так і негативно. Все залежить від проекції, тобто відведення, в якому він реєструється. компоненти ЕКГЗубці ЕКГ прийнято позначати латинськими прописними буквами, починаючи з букви Р. Рис. 7. Зубці, сегменти і інтервали ЕКГ. Параметри зубців - напрямок (позитивний, негативний, двофазний), а також висота і ширина. Оскільки висота зубця відповідає зміні потенціалу, її вимірюють в МV. Як вже говорилося, висота 1 см на стрічці відповідає відхиленню потенціалу, рівного 1 МV (контрольний мілівольт). Ширина зубця, сегмента або інтервалу відповідає тривалості фази певного циклу. Це тимчасова величина, і її прийнято позначати не в міліметрах, а миллисекундах (мс). При русі стрічки зі швидкістю 50 мм / с кожен міліметр на папері відповідає 0,02 с, 5 мм - 0,1 мс, а 1 см - 0,2 мс. Все дуже просто: якщо 1 см або 10 мм (відстань) розділити на 50 мм / с (швидкість), то ми отримаємо 0.2 мс (час). Зубець Р. Відображає поширення збудження по передсердям. У більшості відведень він позитивний, і його висота становить 0,25 МV, а ширина - 0,1 мс. Причому початкова частина зубця відповідає проходженню імпульсу по правому шлуночку (оскільки він збуджується раніше), а кінцева - по лівому. Зубець Р може бути негативним або двофазним в відведеннях III, aVL, V 1, і V 2. інтервал P-Q (абоP-R) - відстань від початку зубця P до початку наступного зубця - Q або R. Цей інтервал відповідає деполяризації передсердь і проходженню імпульсу через АВ-з'єднання, і далі по пучку Гіса і його ніжок. Величина інтервалу залежить від частоти серцевих скорочень (ЧСС) - чим вона більша, тим інтервал коротше. Нормальні величини знаходяться в межах 0,12 - 0,2 мс. Широкий інтервал свідчить про уповільнення передсердно-шлуночкової провідності. комплекс QRS. Якщо P відображає роботу передсердь, то такі зубці, Q, R, S і T, відображають функцію шлуночків, і відповідають різним фазам деполяризації і реполяризації. Сукупність зубців QRS так і називають - шлуночковий комплекс QRS. У нормі його ширина повинна становити не більше 0,1 мс. Перевищення свідчить про порушення внутрішньошлуночкової провідності. зубець Q. Відповідає деполяризації міжшлуночкової перегородки. Цей зубець завжди негативний. У нормі ширина цього зубця не перевищує 0,3, мс, а його висота - не більше ¼ наступного за ним зубця R в тому ж відведенні. Виняток становить лише відведення aVR, де реєструється глибокий зубець Q. В інших відведеннях глибокий і уширення зубець Q (на медичному сленгу - куіще) може вказувати на серйозну патологію серця - на гострий інфаркт міокарда або рубці після перенесеного інфаркту. Хоча можливі й інші причини - відхилення електричної осі при гіпертрофії камер серця, позиційні зміни, блокади ніжок пучка Гіса. зубецьR .Отображает поширення збудження по міокарду обох шлуночків. Цей зубець позитивний, і його висота не перевищує 20 мм у відведеннях від кінцівок, і 25 мм в грудних відведеннях. Висота зубця R неоднакова а в різних відведеннях. У нормі в II відведенні він найбільший. У рудних відведеннях V 1 і V 2 він невисокий (через це його часто позначають буквою r), потім збільшується в V 3 і V 4, в V 5 і V 6 знову знижується. При відсутності зубця R комплекс набирає вигляду QS, що може свідчити про трансмуральном або рубцовом інфаркті міокарда. зубець S. Відображає проходження імпульсу по нижній (базальної) частини шлуночків і міжшлуночкової перегородки. Це негативний зубець, і його глибина варіює в широких межах, але не повинна перевищувати 25 мм. У деяких відведеннях зубець S може бути відсутнім. зубець Т. Кінцевий відділ ЕКГ комплексу, що відображає фазу швидкої реполяризації шлуночків. У більшості відведень цей зубець позитивний, але може бути і негативним в V 1, V 2, aVF. Висота позитивних зубців безпосередньо залежить від висоти зубця R в цьому ж відведенні - чим вище R, тим вище Т. Причини негативного зубця Т різноманітні - дрібновогнищевий інфаркт міокарда, дисгормональні порушення, попередній прийом їжі, зміни електролітного складу крові, і багато іншого. Ширина зубців Т не перевищує 0,25 мс. сегмент S-T - відстань від кінця шлуночкового комплексу QRS до початку зубця Т, відповідне повного охоплення збудженням шлуночків. У нормі цей сегмент розташований на ізолінії або відхиляється від неї незначно - не більше 1-2 мм. Великі відхилення S-T свідчать про важкої патології - про порушення кровопостачання (ішемії) міокарда, яка може перейти в інфаркт. Можливі й інші, менш серйозні причини - рання діастолічна деполяризація, суто функціональне і оборотне розлад переважно у молодих чоловіків до 40 років. інтервал Q-T - відстань від початку зубця Q до зубця Т. Відповідає систоле шлуночків. величина інтервалу залежить від ЧСС - чим швидше б'ється серце, тим інтервал коротше. зубецьU . Непостійний позитивний зубець, який реєструється слідом за зубцем Т через 0,02-0,04 с. Походження цього зубця до кінця не з'ясовано, і він не має діагностичного значення. розшифровка ЕКГРитм серця . Залежно від джерела генерації імпульсів провідної системи розрізняють синусовий ритм, ритм з АВ-з'єднання, і ідіовентрікулярний ритм. З цих трьох варіантів тільки синусовий ритм є нормальним, фізіологічним, а решта два варіанти свідчать про серйозні порушення в провідній системі серця. Відмінною рисою синусового ритму є наявність передсердних зубців Р - адже синусовий вузол розташований в правому передсерді. При ритмі з АВ з'єднання зубець Р буде нашаровуватися на комплекс QRS (при цьому він не видно, або ж слідувати за ним. При идиовентрикулярного ритмі джерело водія ритму знаходиться в шлуночках. При цьому на ЕКГ реєструються розширені деформовані комплекси QRS. ЧСС. Розраховується за величиною проміжків між зубцями R сусідніх комплексів. Кожен комплекс відповідає серцевого скорочення. Розрахувати ЧСС при цьому нескладно. Потрібно розділити 60 на проміжок R-R, виражений в секундах. Наприклад, проміжок R-R дорівнює 50 мм або 5 см. При швидкості руху стрічки 50 м / с він дорівнює 1 с. 60 ділимо на 1, і отримуємо 60 ударів серця в хвилину. У нормі ЧСС знаходиться в межах 60-80 уд / хв. Перевищення цього показника свідчить про збільшення частоти серцевих скорочень - про тахікардії, а зниження - про урежении, про брадикардії. При нормальному ритмі проміжки R-R на ЕКГ повинні бути однаковими, або приблизно однаковими. Допускається невелика різниця значень R-R, але не більше 0,4 мс, тобто 2 см. Така різниця характерна для дихальної аритмії. Це фізіологічне явище, яке нерідко спостерігається у молодих людей. При дихальної аритмії відзначається незначне зменшення частоти серцевих скорочень на висоті вдиху. Кут альфа. Цей кут відображає сумарний об'єм електричну вісь серця (ЕОС) - загальний спрямовує вектор електричних потенціалів в кожному волокні провідної системи серця. У більшості випадків направлення електричної і анатомічної осі серця збігаються. Кут альфа визначають по шестіосевой системі координат по Бейлі, де в якості осей використовуються стандартні і однополюсні відведення від кінцівок.
Рис. 8. Шестіосевая система координат по Бейлі. Кут альфа визначається між віссю першого відведення і віссю, де реєструється найбільший зубець R. У нормі цей кут складає від 0 до 90 0. При цьому нормальне положення ЕОС - від 30 0 до 69 0, вертикальне - від 70 0 до 90 0, а горизонтальне - від 0 до 29 0. Кут 91 і більше свідчить про відхилення ЕОС вправо, а негативні значення цього кута - про відхилення ЕОС вліво. У більшості випадків для визначення ЕОС не використовують шестіосевую систему координат, а роблять це приблизно, по величині R в стандартних відведеннях. При нормальному положенні ЕОС висота R найбільша в II відведенні, і найменша в III. За допомогою ЕКГ діагностують різні порушення ритму і провідності серця, гіпертрофію камер серця (в основному - лівого шлуночка), і багато іншого. ЕКГ відіграє ключову роль в діагностиці інфаркту міокарда. За кардіограмі без праці можна визначити давність і поширеність інфаркту. Про локалізації судять по відведенням, в яких виявлені патологічні зміни: I - передня стінка лівого шлуночка; II, aVL, V 5, V 6 - переднебоковая, бічна стінки лівого шлуночка; V 1 -V 3 - міжшлуночкової перегородки; V 4 - верхівка серця; III, aVF - заднедіафрагмальной стінка лівого шлуночка. Також ЕКГ використовується для діагностики зупинки серця і оцінки ефективності реанімаційних заходів. При зупинці серця всяка електрична активність припиняється, і на кардіограмі видно суцільна изолиния. Якщо реанімаційні м6ропріятія (непрямий масаж серця, введення ліків) виявилися успішними, на ЕКГ знову відображаються зубці, відповідні роботи передсердь і шлуночків. А якщо пацієнт дивиться і посміхається, а на ЕКГ изолиния то можливі два варіанти - або помилки в техніці реєстрації ЕКГ, або несправності апарату. Реєстрацію ЕКГ проводить медсестра, інтерпретацію отриманих даних - кардіолог або лікар функціональної діагностики. Хоча орієнтуватися в питаннях ЕКГ діагностики зобов'язаний лікар будь-якої спеціальності. Формування висновку за електрокардіограмі (ЕКГ) проводить лікар функціональної діагностики або кардіолог. Це непростий діагностичний процес, що вимагає спеціального навчання і практики. Лікар, що описує ЕКГ, повинен знати основи електрофізіології серця, варіанти нормальної кардіограми, вміти виявляти функціональні і морфологічні зміни серця. Він повинен вміти аналізувати порушення функцій автоматизму, провідності, збудливості серця, оцінювати вплив медикаментів та інших зовнішніх факторів на формування зубців і інтервалів ЕКГ. Опис електрокардіограми включає в себе кілька послідовних етапів. Спочатку оцінюються стать і вік пацієнта, так як в різних вікових групах можуть бути свої особливості ЕКГ, а також кардіограма відрізняється у чоловіків і жінок. Потім визначається тривалість і амплітуда зубців і інтервалів кардіограми. Після цього оцінюється ритм, особливості положення серця в грудній клітці, аналізуються порушення провідності, ознаки вогнищевих змін міокарда та гипертрофий відділів серця. Потім формується підсумковий висновок. При можливості проводиться порівняння ЕКГ з раніше зареєстрованими плівками того ж хворого (аналіз в динаміці).
Аналіз зубця Р на увазі вимір його амплітуди, тривалості, визначення полярності і форми. Визначають тривалість інтервалу P-Q. Аналіз шлуночкового комплексу QRS - це оцінка співвідношення зубців у всіх відведеннях, вимір амплітуди і тривалості цих зубців. Для аналізу сегмента ST необхідно визначити його зміщення вгору або вниз щодо ізоелектричної лінії і оцінити форму цього зміщення. При оцінці зубця Т потрібно звернути увагу на його полярність, форму, амплітуду. Нормальна ЕКГУ нормі ритм серця регулярний, правильний, його джерелом є синусовий вузол. Синусовий ритм у спокої має частоту від 60 до 100 в хвилину. Частоту серцевих скорочень визначають, вимірюючи відстань між сусідніми зубцями R на ЕКГ (інтервал R-R). Визначають напрям так званої електричної осі серця, яка б показала положення результуючого вектора електрорушійної сили (кут альфа). Його вказують у градусах. Нормальна вісь відповідає значенню кута альфа від 40 до 70 градусів. Визначають наявність поворотів серця навколо своєї осі. Порушення ритму серця
Порушення ритму серця, або аритмія, діагностується в разі виявлення таких порушень на ЕКГ:
Аритмії діляться на наступні основні групи. За ознакою порушення утворення імпульсу:
За ознакою порушення провідності:
Електрокардіографічні ознаки цих порушень різноманітні і складні. Гіпертрофія відділів серцяГіпертрофія міокарда - це пристосувальна реакція організму у відповідь на збільшення навантаження, що виявляється в збільшенні маси серця і товщини його стінок. Зміни при гіпертрофії будь-яких відділів серця обумовлені підвищеною електричною активністю відповідної камери, уповільненням поширення електричного сигналу в її стінці, а також ішемічними і дистрофічними змінами серцевого м'яза. За допомогою ЕКГ можна визначити ознаки гіпертрофії і, а також їх комбінації. Порушення кровопостачання міокардаЗа допомогою ЕКГ можна в деяких випадках оцінити кровопостачання серцевого м'яза. Особливо велике значення цей метод придбав в діагностиці інфаркту міокарда: гострого порушення кровотоку в коронарних судинах, що супроводжується омертвінням (некрозом) ділянки серцевого м'яза, з подальшим формуванням в цій зоні рубцевих змін. ЕКГ в процесі перебігу інфаркту міокарда має закономірну динаміку, що дозволяє стежити за розвитком процесу, визначати його поширеність і виявляти ускладнення. За допомогою ЕКГ визначається і локалізація інфаркту міокарда. Інші зміни ЕКГАналізуючи зміни шлуночковогокомплексу, сегмента ST і зубця Т, можна діагностувати багато інших патологічних станів, наприклад, перикардит, міокардит, порушення електролітного обміну та інші процеси. Відеокурс «ЕКГ під силу кожному», урок 1 - «Провідна система серця, електроди»
Відеокурс «ЕКГ під силу кожному», урок 2 - «Зубці, сегменти, інтервали»
Відеокурс «ЕКГ під силу кожному», урок 3 - «Алгоритм аналізу ЕКГ»
|
Популярне:
нове
- Застосування перцевої настоянки для прискорення росту волосся Аптечної настойки стручкового перцю перцовка
- Біфідумбактерин ліофілізат для приготування суспензії «Мікроген Бифидумбактерин для чого призначають дорослим
- Фармакологічні властивості калини, рецепти соку, чаю, відвару, настоянки від різних захворювань
- Інструкція для медичного застосування, відгуки і аналоги, ціна в аптеках
- Проблемний сон в нічний час у малюків восьми місяців
- Тромбоасс і Кардіомагніл що краще
- Тромбоасс і Кардіомагніл що краще
- Соляна печера - користь і шкода галокамери Від чого допомагає соляна печера
- Дитячі змови щоб дитина добре спав Щоб немовля спав всю ніч
- Коли і як приймати Кардіомагніл кардіомагніл інструкція із застосування аналоги