| 指から献血する方法とその理由 毛細血管血 |
|
血液検査は最も一般的な臨床検査であり、予防検査および医師療法士への事実上あらゆる治療のために処方されています。 ほとんどの場合、一般的な(臨床的)分析が必要です。 この場合、血液は指から渡されます。 配達のアルゴリズムそして規則は幼年期以来例外なく皆によく知られている。 分析は午前中、常に空腹時に行われるべきであることを誰もが知っています。 手順は非常に簡単で、結果は通常次の日に準備ができています。 毛細血管を取るのはなぜ?以下の場合には、採血が行われます。
準備ルール
一般的な分析子供から毛細血管血をとる 拡張分析では、以下のような他の指標が追加されました。
道具多くの人々は分析中の彼ら自身の安全性について心配しているので、彼らは彼らが何を突き刺してそして彼らがどうやって血を引くかについて質問をするかもしれません。 今日では、ほとんどすべての医療機関が使い捨て指穿孔器具の使用に切り替えています。 このツールはスカーファイヤーと呼ばれます。 それは患者の前で開かれていない包装から取り除かれなければなりません。 そのようなパンクは十分に痛みを伴うので、子供たちはその手順をあまり好まないと言わなければなりません。 今日、献血は痛みを伴わないことができます。 ますます、採血するときに新しい装置を使用してください。 これはプラスチックケースの中の自動ランセットです。 針はすぐに皮膚を突き刺すので、痛みは感じられません。 新しいランセットには多くの利点があります。
フェンスアルゴリズム実験室の技術者は、作業するために次のことを準備する必要があります。
撮影のアルゴリズムとテクニックは次のとおりです。
小児における毛細血管採血のためのアルゴリズムは成人のそれと全く同じです。 薬指からなぜ?おそらく、誰かが彼らがどの指から血を引き出すのか、そしてその理由に興味があります。 それは中指または人差し指から許可されていますが、フェンスは薬指から来ています。 穿刺は、皮膚の完全性を侵害するだけでなく、感染を引き起こす可能性があります。 無題の人差し指と中指は隔離された内殻を持っているので、侵入の場合には感染が最初に局在化するでしょう。 大指と小指は直接手の殻につながっており、感染すると感染は手全体に広がります。 薬指の選択は、それが最も少ない運動量を運ぶという事実によるものである。 分析は何を示していますか?指紋は、治療を診断および監視するための予防策です。 これは基本的な検査であり、医師にとって最も必要な基本的な検査の特徴は次のとおりです。
臨床分析を使用して、医師は以下の病理学的状態を診断することができます。
結果の解釈復号化は主治医によってのみ行われるべきです。 各指標の規範が示されている表に基づいて自分でやろうとしないでください。 医師は主なパラメーターを別々に評価するだけでなく、全体として評価します。
静脈または毛細血管 - 分析のために渡すために最もよい血液は何ですか?外部からは、静脈と指からの血液はわずかに異なります。 静脈 - 濃い血、毛細血管 - 軽い血。 患者は、なぜ静脈から摂取するのがより簡単でより便利であるかに関わらず、なぜ彼らが静脈を摂取するのかに興味を持っています。 世界で最も優れた検査室が静脈と連携していると考えられており、新しい方法を用いた研究はより正確な結果をもたらします。 結論として指の血液検査は体の一般的な状態だけを反映していますが、かなり有益な方法です。 これらの基準の規範または他の指標からの逸脱は、何らかの疾患の存在の確認と見なすことはできません。 血液の変化は、発症中の病状を疑い、症状が見られない初期の段階で特定の検査を受けることを可能にします。 規則に従わず、空腹時ではなく食事の後に献血すると、結果が歪むことがあります。 この場合、繰り返し分析が規定されています。 確認済み 副大臣 略語 [見せる] .
はじめに 自動化された血液分析の最新技術を使用する時代には、造血系の状態およびさまざまな外的要因および内的要因に対するその反応についてのより多くの臨床情報を提供することが現実的になりました。 血液検査の結果の分析は、診断プロセスおよびその後の治療の背景に対するモニタリングにおいて欠くことのできない部分です。 ハイテク血液分析装置は、32を超える血液パラメータを測定し、5つの主要な母集団:好中球、好酸球、好塩基球、単球、リンパ球における白血球の完全な示差計数を行うことができます。
血液分析装置にはマーキングシステム(フラグまたは「アラーム」)があり、パラメータが設定された制限から外れていることを示します。 それらは、特定の細胞の数の増加または減少、およびそれらの機能状態の変化の両方に関係する可能性があり、それは装置によって測定される細胞の特性に反映される。 これらすべての場合において、適切なコメントを付けた染色調製物の厳密な目視検査が必要である。 すべての利点にもかかわらず、最新の血液分析装置でさえ病理学的細胞の正確な形態学的評価(例えば白血病による)に関連するいくつかの制限があり、そして光学顕微鏡を完全に置き換えることができない。 血液学研究の分析前段階 血液学的研究における分析前因子の管理は、質の高い検査結果を確実にするための鍵です。 サンプル採取中の標準からの逸脱、サンプルの輸送および保管、妨害物質、さらには患者に関連する要因は、不正確または不正確な試験結果を招き、その結果、誤った診断を招く可能性があります。 臨床検査誤差の最大70%が血液検査の分析前段階に正確に関連しています。 分析前の準備のどの段階でもエラーの数を減らすことによって、血液検査の質を大幅に向上させ、繰り返しサンプルの数を減らし、作業時間のコストと患者を検査するための費用を減らすことが可能です。 分析前および分析段階の作業を標準化することで、起こり得るエラーを最小限に抑え、高品質の血液学研究を確実に行うことが可能です。 採血 結果の正確さおよび正確さは、採血技術、使用される器具(針、掻爬器など)、ならびに血液が採られそしてその後貯蔵されそして輸送される試験管によって影響される。
静脈血 静脈血は臨床血液研究のための最良の材料と考えられています。 静脈血の採取、貯蔵、輸送のプロセスの周知の標準化により、最小限の外傷および細胞活性化、組織液の不純物を達成することが可能であり、そして例えば網状赤血球研究を追加することによって分析を繰り返すおよび/または拡大することは常に可能である。 静脈血から行われた血液学的研究の信頼性と正確さは、主に採血のテクニックによって決定されます。 静脈から血液を採取するための患者の準備にはいくつかのステップがあります。 静脈穿刺部位は、70°アルコールで湿らせたガーゼナプキンまたは特別な糸くずの出ない布で消毒し、消毒剤が乾くまで待ちます(30-60秒)。 綿棒およびこの種の他の繊維状材料の使用は、計数室およびヘモグロビン室を繊維で目詰まりさせる可能性があり、それは測定精度および再現性の低下を招く。 それは肌を日焼けさせ、肌の毛穴を閉じ、そして殺菌が不完全であるかもしれないので、96°アルコールを使用することはお勧めできません。 治療後に静脈を触診するために穿刺部位を拭いて吹くことはお勧めできません。 患者の手は硬い面の上に置き、肩と前腕が直線になるように少し伸ばして少し傾けます。 採血時に患者の拳が解放されたことを確認する必要があります。 止血帯は、1〜2分以内に適用されるべきであり、それによって血球が損傷されない最小の停滞を確実にする。 血栓症を回避するために、針は十分に大きな直径のものであり、静脈の反対側の壁を傷つけないようにショートカットを有するべきである。 採血後は、静脈穿刺部位に乾いた無菌の布を貼り、その後腕や殺菌パッチに圧迫包帯を貼る必要があります。 血液学的検査用の血液は、抗凝固剤K x EDTAを含むチューブに直接自由電流を供給する必要があります。 抗凝固剤を含まない注射器での採血とそれに続くチューブへの輸血は、マイクロバンチの形成および溶血のために望ましくない。 毛細管血を取るとき、それは毛細管血のためにEDTAの特別な管を使用する必要があります。 直径13、チューブ高さ75 mmの小容量(4〜5 ml)の静脈血を採取するためのチューブの合理的な使用。 静脈血採血は、例えば、Becton Dickinsonによって製造されているBD Vacutainer(登録商標)のような閉鎖真空システムの使用によって促進される。 真空の影響下で、静脈からの血液はチューブに素早く入ります(図1は示されていません)。これは、採取の手順を単純化し、止血帯の適用の時間を短縮します。 真空システムは、採血の過程で相互接続されている3つの主要な要素から成ります。蓋と分注された真空内容物を備えた滅菌使い捨てチューブ、両側が保護キャップで閉じられた滅菌使い捨て両面針、そして単一または再使用可能な針ホルダー。 与えられた)。 閉鎖真空システムに入る試験管は、血液学的研究を実施するためを含む、様々な添加剤および抗凝固剤を含んでいます。 閉鎖真空システムを用いた採血方法にはいくつかの利点があり、その主な目的は高品質のサンプルを確保し、患者の血液との接触を防止し、したがって血液感染による感染の危険を大幅に減らすことによって医療関係者や他の患者の安全を確保することです。 自動血液分析装置を用いて血球を計算する場合、EDTA(K 2 EDTAまたはK 3 EDTA)が好ましい抗凝固剤です。 Na 2 EDTAの使用は、血液中での溶解度が低いため推奨されていない。 推奨濃度のK 2 EDTAおよびK 3 EDTAを使用した場合、および採血後1〜4時間以内に血液分析装置で分析を行った場合、これら2種類の抗凝固剤を使用したサンプル間の結果に有意差はありませんでした。 実験室条件下で調製されたEDTAの蒸発溶液を含むチューブを使用しないでください。 管の底部での蒸発中に、EDTAの大きな結晶が形成され、それは非常にゆっくり血液中に溶解する。 これにより、血液サンプルの上部にフィブリンフィラメントが形成される可能性があります。 多くの企業がドライEDTAチューブを製造しています(特に毛細血管用)。 これらの管の製造技術の特徴は、壁上にEDTAを均一に分布させることにつながる。 一部の患者は、軽度の自発的血小板凝集、またはあまり一般的ではない、いわゆるEDTA依存性偽血小板減少症(免疫)を経験することがあり、これらの現象は、採血後の経過時間が経過するにつれて進行する。 そのような人では、抗凝固剤としてクエン酸塩を用いて血液を採取することによって赤血球数の正確な計数を行うことができる。 抗凝固剤としてのヘパリンまたはクエン酸ナトリウムの使用は細胞内の構造変化を伴うので、自動化血液検査および形態学的血液検査の両方での使用には推奨されないことを忘れないでください。 クエン酸ナトリウムは、主にWestergrenまたはPanchenkovの方法によって赤血球沈降速度(ESR)を決定するために使用される。 これを行うために、静脈血を4:1の比で3.8%クエン酸ナトリウムを含む試験管に集める。 同じ目的で静脈血を使用することができ、EDTA(1.5 mg / ml)で撮影した後、4:1の比率でクエン酸ナトリウムで希釈します。 チューブに表示されている量まで血液を満たした直後に、チューブを少なくとも2分間穏やかに回して回転させることによってサンプルを穏やかに混合する必要があります(ESTAを決定するためにEDTAを8〜10回、クエン酸ナトリウムを含むチューブ - 8〜10回)。 3 - 与えられていない)。 チューブを振ることはできません - それは泡立ちや溶血を引き起こす可能性があるだけでなく、赤血球の機械的溶解につながる可能性があります。 血液サンプルの短期間の貯蔵および混合のために、さまざまな装置があります。 最も便利な装置の1つは、ELMI(Latvia)社のRotamiks RM-1であり、これは血液サンプルを混合するのに最も最適なモードを選択することを可能にします(図4 - 指定なし)。 毛細血管血 血液学的研究のために、以下の場合には毛細血管血を採取することが推奨されます:
毛細血管採血のために、無菌の使い捨てランセットスカーファイヤー(例えば、Becton Dickinson、Gem、Medicon LTDなどからのBD Genie(商標))またはレーザー穿孔器が使用される。 得られる血液の量と穿刺深さとの間には直接的な関係がある。 この点で、穿刺部位と様々な研究を実行するために必要な血液の量に応じてスカーファイヤーを選択する必要があります。 この目的のために、BDはさまざまなサイズのブレードを備えたBD Genie™スカーファイアを製造しています(図5 - 不図示)。 これは骨の損傷につながる可能性があるので、指の穿刺は乳児には行わないでください。 新生児では、血液はかかとから採取されます、それは同じ会社によって製造された特別な非外傷性のBD Quickheel™スカーファイアを使うことが勧められます(図6 - 与えられていません)。 突き刺す前に、患者の指の皮膚を70°アルコールで湿らせた滅菌綿棒で処理します。 穿刺部位の皮膚は、乾燥していてピンク色で暖かいはずです。 穿刺部位は溶血を引き起こす可能性があるため、残留アルコールを除去するために自然な方法で乾燥させる必要があります。 綿棒や他の繊維質材料の使用は推奨されていません。なぜなら、それは計数室やヘモグロビン室を繊維で詰まらせることになるからです。 結果として、測定の精度および再現性が低下する。 皮膚の穿刺後に得られた最初の一滴の血液は、綿棒で取り除かれるべきです。なぜなら、この一滴は組織液の混合物を含んでいるからです。 血滴は自由に流れるはずです。組織液が血中に流れ込むため、指を押して穿刺部周辺をマッサージすることは不可能です。これは研究の結果を著しく歪めます。 採血後、70°アルコールで湿らせた新しい滅菌綿棒を創傷表面に塗布します。 タンポンは出血が止まるまで保持されるべきです。 穿刺後、毛細管血を、抗凝血剤K 2 EDTA(Deltalab、Sarstedt、BD Microtainer(登録商標)など)で処理した特別なマイクロキャピラリーまたは特別なプラスチックの使い捨て試験管に入れる(図7、8-図示せず)。 試験管の端が穿刺部位に触れると、毛細管現象の作用で血液滴がそこに流れ込みます。 採血が完了したら、チューブをしっかり閉めます。 品質試験の前提条件は、チューブを静かに10回回転させて抗凝固剤とすぐに混合する必要があることです。 毛細管血をいくつかのマイクロチューブに連続的に取り込む場合、それらの充填の一定の順序に従う必要がある。 採血の順序は以下の通りです:最初にすべてのチューブにEDTAを充填し、次に他の試薬を充填し、最後のチューブに血清検査用のチューブを充填します。
毛細血管血が採取されるとき、多くの特徴が可能であり、それらを標準化することは非常に難しい場合があることに注意すべきです:
これらすべてが得られた結果に著しい変動をもたらし、その結果として、結果を明確にするために研究を繰り返す必要がある。 研究用の配達、保管およびサンプル調製 研究結果の質を保証するために、分析の前にサンプルの保管の時間と条件を注意深く管理することが必要です。
採血の場所からかなり離れたところで血液学的研究を行うときには、輸送の不利な条件のために必然的に問題が起こります。 振とう、振動、絶え間ない混合、温度の乱れ、サンプルのこぼれや汚染は分析の質に大きな影響を与えます。 これらの原因を排除するために、密封プラスチックチューブ(Becton Dickinson、Deltalab、Sarstedtにより製造されたBD Vacutainer(登録商標))および特別な輸送等温容器(堅いHem)を血液チューブの輸送のために使用することが推奨される。 患者による前分析要因の影響 血液学的研究の結果は、個人の特性および患者の生理的状態に関連する要因によって影響を受ける可能性があります。 末梢血の細胞組成の変化は、さまざまな疾患だけでなく、年齢、性別、食事、喫煙およびアルコール摂取、月経周期、妊娠、運動、情緒的状態および精神的ストレス、概日リズムおよび季節リズムによっても異なります。 気候および気象条件 採血時の患者の位置。 例えば、新生児の赤血球数やヘモグロビン濃度は成人よりも高くなっています。 海抜高度の増加に伴い、ヘマトクリット値とヘモグロビン値が著しく増加しています(標高1400 mで最大8%)。 運動は、ホルモンの変化により、白血球数に著しい変化をもたらします。 腹臥位から立位への移行を伴う患者では、ヘモグロビン値および白血球数は6〜8%増加し、ヘマトクリット値および赤血球数は15〜18%増加する。 この効果は、静水圧の増加の結果としての血管床から組織への流体の移動によるものである。 重度の下痢や嘔吐は、著しい脱水症や血液濃縮を引き起こします。 水分補給後、ヘモグロビンとヘマトクリットの減少が観察されますが、これは失血と誤認される可能性があります。 これらの要因の影響を排除または最小限に抑えるために、繰り返し分析するための血液は最初の試験と同じ条件で採取する必要があります。 血液分析装置 血液検査の解釈 2007年3月21日からの方法論的推奨事項N 2050-РХ 血液検査の分析前段階自動血液検査の主なパラメータとその値に影響を与える要因自動血液検査の結果の解釈血液検査装置の品質管理 主な文学 [見せる]
科学としての血液学の直接的な目的は血液系であり、それは造血器官(骨髄、脾臓、リンパ節)および末梢血からなる。 血液学者の活動の範囲が、末梢血、骨髄およびリンパ節の細胞組成の形態学の研究に限られていたのであれば、今度はこれが体の免疫系の研究を含みます。 赤血球(赤血球、赤血球 - 赤血球)、白血球(白血球、白血球 - 白血球)、そして血小板(プレット):血液は造形要素が懸濁されている血漿 - 複雑な組成の液体です。 血餅が分離した後に血液が凝固すると、液体が残ります。これは血清と呼ばれます。 末梢血は通常成熟細胞成分を含む。 未熟な祖先は造血器官 - 赤骨髄に見られます。 血液細胞の定量的および定性的研究の方法のうち、最も一般的な臨床血液検査:ヘモグロビン濃度、カラーインデックス、赤血球数、白血球数、白血球数の決定、血球の形態学的パターンの記述、赤血球沈降速度(ESR)の評価。 これらの指標に変化がある場合、網状赤血球および血小板の数がさらに決定される。 これらの研究はすべての入院患者によって行われます。 外来患者の設定では、それらはしばしば「トロイカ」の不十分な情報提供的定義、すなわちヘモグロビン、白血球数およびESRに限定されます。 末梢血の臨床分析は最も重要な臨床検査の一つであり、時には診断検索の方向を直ちに決定することを可能にします(例えば、血液製剤中の芽球の出現または絶対リンパ球増加を伴う白血球増加症、Gumprecht体の存在)。 臨床血液検査に基づいて、造血を全体として判断することは困難です。 より完全な発表は、骨髄の並行研究(細胞学的、細胞化学的および細胞遺伝学的)によって提供されます。 病理学的状態において、血液学的変化は、プロセスの重症度、疾患の病期および合併症の存在、付随する病理学、および治療に応じて変化する。 臨床検査値の変化(白血球数や血球数など)は病理学的条件下だけでなく、特定の診断手順、身体の生理的状態の変化(気候変動、時\u200b\u200b刻、年齢、運動、ホルモン)によっても観察されることを考慮する必要があります。 。 採血と治療この研究は、朝の空腹時または軽い朝食の1時間後に推奨されます。 主に毛細血管血を調べ、静脈血(空腹時にも採取)を使用することができます。 特に静脈内または筋肉内に投与した場合、および理学療法の手順の後に、身体的および精神的ストレス、薬物の使用の後に採血することは推奨されません。 緊急の場合、これらの規則は無視されます。 血液の形態学的組成は一日を通して変動しやすいので、繰り返し研究を同時に実施する必要があります。 血液塗抹標本の準備と同様に、必要なすべての研究はできるだけ早く行われるべきです。 迅速に研究することが不可能である場合には、抗凝固剤と十分に混合した血液試料を4℃の冷蔵庫に入れる。 容器または試験管から採血する前に、それは可能性のあるエラーを排除するために繰り返し反転することによって穏やかに混合される。 試薬:
設備:
毛細血管採血 毛細管血は穿刺によって得られます:1)耳たぶ。 2)指の末端指節骨の果肉。 3)新生児や幼児 - かかとやつま先の足底の表面。 穿刺は約3-4 mmの深さであるべきです。 炎症を起こした部位や損傷した部位から血液を飲まないでください。 穿刺の疑いのある部位が寒いまたはチアノーゼである場合、それを肢をマッサージまたは温水に浸すことによって予熱され、そうでなければ誤った結果が得られる可能性がある。 皮膚を70%エチルアルコールまたは特別な消毒液で処理し、乾かしてから穴を開けます。 最初の一滴は綿棒で取り除き、血液を絞ることはお勧めできません。 十分な血液を得るために、滅菌綿棒を使って軽い圧力をかけます。 赤血球と白血球の数を決定するために、N.M. Nikolaeva(1954)によってチューブフリー(メラナンゲル)技術が使用されています。 赤血球数を計算するために、0.02mlの血液を採取し、4mlの0.9%塩化ナトリウム溶液を試験管内で希釈する(200倍希釈)。 白血球数を計算するために、0.02mlの血液も採取し、試験管中に、数滴のメチレンブルー溶液(白血球の核を染色するための)で着色した3〜5%の酢酸溶液0.4mlを試験管で希釈する。 徹底的に混ぜる。 酢酸は赤血球を溶血します。 乾いた滅菌ピペット中のヘモグロビン濃度を測定するには、0.02 mlの血液を採取し、試験管でそれを変換溶液(5 ml)で希釈し、混合します。 5%クエン酸ナトリウム溶液で洗浄したPanchenkov装置からのキャピラリー中のESRを測定するために、血液をマーク(100分割)まで吸い上げ、そして調製した5%クエン酸ナトリウム溶液と共に血液を試験管に慎重に吹き込む(血液と試薬の比は4:1)、管を振盪する。 採血する時間を記録する。 網状赤血球の数を数えるために、調製物の調製をガラス上または試験管内で直接行うことが可能である。 網状赤血球の数を数える統一された方法を使用してください。 一滴の血液を調製したスライドガラスに染料(クレシルブルーダイアモンド、紺碧IまたはII)の1つと共に塗布し、薄い塗抹標本を調製する。 試験管内で染色するために、0.04mlの血液をクレジルブルーダイヤモンドの作業溶液(5滴)に添加し、徹底的にしかし注意深く混合し、そして30分後に薄い塗抹標本を調製する。 1000個の赤血球あたりの血小板数は、染色した血液塗抹標本におけるFonioの統一法によって決定することができます。 Panchenkovキャピラリーを使用して、マーク「75」まで試薬(硫酸マグネシウムの14%溶液または6%EDTA溶液)を取り、マーク「0」まで同じ毛細管で採取した血液と混合する。 ストロークをかき混ぜる。 Romanovsky-Giemsaによる固定と染色。 計数チャンバ内の血小板を計数するための統一された方法もある。 シュウ酸アンモニウムの1%溶液4mlに0.02mlの血液を加え、混合し、赤血球の溶血のために25〜30分間放置する。 白血球処方の研究のために、赤血球の形態、白血球、血小板、製剤を調製する。 乾いたスキムガラススライドに一滴の血を入れて、すりガラスを使って素早く細いストロークを準備します。 現在、血液自動分析装置の出現により、EDTA粉末を含む特別なプラスチック製の使い捨てチューブまたは別の抗凝固剤を含むガラスチューブのいずれかで採取される静脈血の一般的な臨床分析に広く使用されるようになった。 採血直後に、試験管を栓で閉じ、そして血液をかき混ぜずに数回徹底的に混合し、それにより凝血塊の形成を避け、その存在は結果を歪める。 静脈採血 患者は今後の手術の性質を説明します。 必要に応じて止血帯を使用して、静脈を検査します。 分析に必要な血液量に対応する容量の注射器を取ります。 針は長さ2.5から4センチメートル、22サイズ未満でなければなりません。 肩には「静脈」止血帯を付けます。 ハーネスの代わりに、特定の患者の収縮期血圧と拡張期血圧の平均である血圧計用カフを圧迫下で使用することができます。 患者は拳を数回絞って開くように求められます。 意図したコレクションの部位(通常は肘の曲がりの内面の尺骨静脈)の皮膚を70%エタノールまたは他の消毒液で慎重に処理し、静脈を穿刺します。 すぐに血管に入ることが不可能な場合があります。その場合は、皮膚が静脈の近くで穿刺され、その後静脈が穿刺されます。 その瞬間、針が静脈に入ると、血液がシリンジに入ります。 血液が得られない場合、針はそれ自体の上に締められ、そして血液は通常注射器に流れ込み始める。 止血帯はゆるめ、患者に彼の拳を解き放つように求める。 手順の後、滅菌コットンウールの断片を軽く押して、注射部位を拭きます。 患者を手放す前に、出血が止まっていることを確認してください。 乳児では、血液は大腿静脈または外頸静脈から得ることができます。 注射器からの血液は、針を抜いた後、試験管または特別な容器に慎重に注がれます。 最近、様々な会社によって市場に供給されている使い捨てシステムが、静脈血および毛細血管血の両方を収集するために広く使用されている。 特に、ロシアの市場では、Greiner Bioone(オーストリア)によって製造されている開催地採血システムがある。 静脈から採血するためのすべてのよく知られている現代の要件。 これらの要件を満たすには、多くの困難に直面しなければなりません。これには、針内の血液の血栓症、および針を通る血液の二重通過によって引き起こされる溶血が含まれます。 試験管を数本血液で満たす必要がある場合は、採血の期間が長くなります。 凝固因子を決定することが計画されているならば、血液抗凝固剤比を厳密に観察することは非常に重要であり、それは常に可能ではない。 検査室への血液チューブの配達中にもさまざまな問題が発生します。チューブが壊れている、血液がこぼれている、または一部の血液が綿棒に吸収されているためにチューブが閉じていることがよくあります。 さらに、スタッフが手袋で作業するという事実にもかかわらず、患者の血が手に入る可能性があります。 これらのおよび他の多くの問題は、血液バキュームを取るために真空システムを使用するときに簡単に解決されます。 患者の血液と環境との接触が完全に排除されているため、採血時に作業を行う際にシステムは医療関係者の完全な安全性を保証します。 採血手順は30秒しかかからず、患者にとって痛みがありません。 システムは実験室研究の分析前段階の規則の最も正確な遵守を確実にし、誤った結果の可能性をかなり減らします。 さまざまなシステムコンポーネントにより、あらゆる種類の実験室分析に便利で安全に採血することができます。 Vacuette® - 静脈から採血するための完全に「閉じた」真空システム。 Vacuette®システムは従来のシリンジと似ていますが、試験管内に真空が生じるため、ピストンの代わりに圧力差が使用されます。 このシステムは最も便利に使用でき、医療従事者を汚染の可能性から完全に保護します。 血清または血漿用に採取した血液を試験管内で直接遠心分離します。 遠心分離後、凝血塊から血清(血漿)を分離し、逆混合を完全に防止するゲル入りチューブを使用することも可能です。 採血時の合併症 早期の合併症:血腫と虚脱(失神) 血腫は、タイトな包帯を当てて穿刺部位に適切な圧力をかけることで回避できます。 患者が気分が悪くなった場合は、患者を寝台に寝かせ、液体アンモニアの溶液を与えて医師に連絡する必要があります。 晩期局所合併症:静脈血栓症、血栓性静脈炎が時々発症することがあります。 晩期合併症:B型およびC型肝炎ウイルスの感染、感染した針または注射器を介したHIV。 合併症の予防:
「小児科で患者のベッドサイドでポイントオブケアテスト(GROWTH)テストを分析する際には、指先、かかと、耳たぶからサンプルを採取することが特に重要です。」 毛細血管血とは何ですか? 毛細血管血は、動脈、静脈および毛細血管、さらに間質液および細胞内液からの血液の混合物です。 注目! その組成に関して液体の混合物が凝固の正確な分析に適していないことを考えると。 したがって、クエン酸塩を含む毛細血管は提供されていません。 毛細血管サンプル
毛細血管血症の研究が除外された症例:
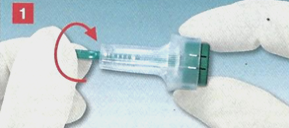
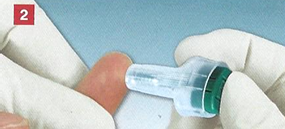
1.1毛細血管血をとる。1.準備 : - 材料、 - 患者、 - 穿刺部位。 穿刺 サンプリング 材料の準備 手袋 - タンポン - 皮膚を消毒する手段 半自動使い捨てランセット(安全安全ランセット)、 試料用試験管(血液ガス分析用キャピラリー(BGA)、マイクロベット、ビリルビン用試料採取用キャピラリーなど) リサイクルコンテナMulti-Safe、 必要に応じてプラスター(プラスターを飲み込む危険性があるので注意して小さな子供にお勧めします)。 患者の準備 患者の識別 採血の目的と手術の手順について患者に伝えます。 穿刺部位を選択してください、 必要ならば、加熱して穿刺部位への血液供給を増やします。 穿刺部位 穿刺を加熱することの利点 血流の増加は通常の約7倍です。 毛細管血液ガス分析のための条件 血流の増加は毛細血管血の動脈化をもたらし、それ故に動脈血検査との許容できる相関関係を達成する。 穿刺部位を温める 患者の脚または腕は39〜40度に加熱された布で包まれています。 最良の選択肢は、布の上にゴム手袋をはめることです。 ウォームアップ時間は3〜5分 成人患者の血液ガスの毛細管分析のために、耳たぶは温かい軟膏で治療することができます。 穿刺とサンプリング 手袋を着用してください。 皮膚を消毒する: 消毒剤を塗る 完全に乾かします(消毒剤が完全に蒸発するまで)。 患者の指やかかとを手で正しく固定します。 安全なランセットを突き刺します。 重要な指示 最初の一滴の血を使わないでください。 穿刺部位を傾けて保持する。 一滴の血を塗るのは避けましょう。 採血管を正しく持ちます。 強い圧力(搾乳)を繰り返さないでください。 指示に違反すると、溶血および組織液サンプルの汚染につながります。 1.1 1.安全なランセットと安全なランセットメス
無菌の使い捨て製品の使用は、使用の前後で針と刃が常にランセットの本体内にあるので、針刺しによる怪我を防ぐ。 安全なスタートボタンは、不注意による意図しないシステムの作動を防\u200b\u200b止します。 さらに、安全なメスのランセットはEC2010 / 32EU、BioStoffVおよびTRBA 250指令に準拠しています。 製品範囲 - 安全ランセット 安全ランセットの提案モデルは、指、耳たぶおよび踵の穿刺のための穿刺の異なる深さを有する異なるサイズの針および刃のために設計されている
製品範囲 - 安全なランセットメス
穿刺の深さが小さい特別な切開技術のおかげで、大量の血液で血流が可能です。 浅い穿刺の深さは速い治療を保障し、血腫の形成を防ぎます。 安全性安全ランセットの取り扱い 安全で滑らかな表面を持つハンドルは、顕著な翼と溝のあるランセット本体のノッチのためにランセットを捕獲する様々な方法を可能にします
|
| 読む: |
|---|