साइट अनुभाग
संपादक की पसंद:
- उंगली से रक्त दान कैसे करें और क्यों?
- सस्ता मतलब खराब नहीं है!
- सूजन के चरण
- एक बच्चे को एस्कोरिल क्या खांसी देता है?
- सफेद लेकिन ट्यूबलर मशरूम
- प्रयोग: मानचित्र पर यात्रा का विवरण प्राप्त करना "प्लांटैन
- एकीकृत ट्रोइका और एरो: उपयोग के लिए निर्देश
- मानव प्रतिरक्षा प्रणाली
- त्वचा की बाधा की मरम्मत
- प्राकृतिक Immunostimulants और Immunomodulators
विज्ञापन
| एक उंगली से रक्त दान कैसे और क्यों। केशिका रक्त। |
|
एक रक्त परीक्षण सबसे आम प्रयोगशाला परीक्षण है, जो निवारक परीक्षाओं के लिए और डॉक्टर-चिकित्सक को लगभग किसी भी उपचार के लिए निर्धारित है। सबसे अधिक बार एक सामान्य (नैदानिक) विश्लेषण की आवश्यकता होती है। इस मामले में, उंगली से रक्त पारित किया जाता है। एल्गोरिथ्म और डिलीवरी के नियम बचपन से ही बिना किसी अपवाद के सभी को पता हैं। हर कोई जानता है कि विश्लेषण सुबह में लिया जाना चाहिए, हमेशा एक खाली पेट पर। प्रक्रिया बहुत सरल है, और परिणाम आमतौर पर अगले दिन तैयार होता है। केशिका रक्त क्यों लेते हैं?फिंगर ब्लड सैंपलिंग निम्नलिखित मामलों में किया जाता है:
तैयारी के नियम
सामान्य विश्लेषणएक बच्चे से केशिका रक्त लेना विस्तारित विश्लेषण में, अन्य संकेतक जोड़े जाते हैं, जिनमें शामिल हैं:
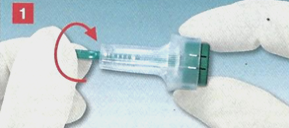
उपकरणोंविश्लेषण के दौरान कई लोग अपनी खुद की सुरक्षा के बारे में चिंतित हैं, इसलिए उनके पास एक सवाल हो सकता है कि वे क्या छेदते हैं और कैसे वे खून खींचते हैं। आज, लगभग सभी चिकित्सा संस्थानों ने डिस्पोजेबल फिंगर पियर्सिंग टूल का उपयोग किया है। इस टूल को एक स्कारिफायर कहा जाता है। इसे रोगी के सामने बिना बंद पैकेजिंग से हटाया जाना चाहिए। यह कहा जाना चाहिए कि इस तरह के एक पंचर पर्याप्त दर्दनाक है, इसलिए बच्चों को प्रक्रिया बहुत पसंद नहीं है। आज, रक्त दान दर्द रहित हो सकता है। रक्त लेते समय तेजी से, एक नए उपकरण का उपयोग करें। यह एक प्लास्टिक के मामले में एक स्वचालित लैंसेट है। सुई जल्दी से त्वचा को छेद देती है, इसलिए दर्द महसूस नहीं होता है। नए लैंसेट के कई फायदे हैं:
बाड़ एल्गोरिथ्मकाम करने के लिए, प्रयोगशाला तकनीशियन को तैयार होना चाहिए:
एल्गोरिथ्म और लेने की तकनीक इस प्रकार है:
एक बच्चे में केशिका रक्त के नमूने के लिए एल्गोरिथ्म बिल्कुल एक वयस्क के समान है। अनामिका से क्यों?शायद किसी को दिलचस्पी है कि वे किस उंगली से रक्त खींचते हैं और क्यों। बाड़ अनामिका से आती है, हालांकि इसे मध्य या तर्जनी से अनुमति है। एक पंचर, साथ ही त्वचा की अखंडता का कोई भी उल्लंघन, संक्रमण का कारण बन सकता है। अनुत्तरित, तर्जनी और मध्य उंगलियों में एक पृथक आंतरिक खोल होता है, इसलिए, पैठ के मामले में, संक्रमण पहले स्थानीयकृत होगा, जिसका अर्थ है कि इसे खत्म करने का समय है। बड़ी उंगली और छोटी उंगली सीधे हाथ के खोल से जुड़ी होती है, और संक्रमित होने पर संक्रमण पूरे हाथ में फैल जाता है। अनामिका का चुनाव इस तथ्य के कारण है कि यह कम से कम शारीरिक परिश्रम करता है। विश्लेषण क्या दिखाता है?उपचार के निदान और निगरानी के लिए फिंगरप्रिंटिंग एक रोगनिरोधी उपाय है। यह एक बुनियादी परीक्षा है, और चिकित्सकों के लिए बुनियादी, सबसे आवश्यक है, रक्त शो इस प्रकार हैं:
नैदानिक विश्लेषण का उपयोग करते हुए, चिकित्सक निम्नलिखित रोग स्थितियों का निदान कर सकते हैं:
परिणामों की व्याख्याडिकोडिंग केवल उपस्थित चिकित्सक द्वारा किया जाना चाहिए। आपको इसे उन तालिकाओं के आधार पर स्वयं करने का प्रयास नहीं करना चाहिए जिनमें प्रत्येक संकेतक के लिए मानक इंगित किया गया है। डॉक्टर मुख्य मापदंडों का न केवल अलग-अलग, बल्कि कुल में भी आकलन करता है।
विश्लेषण के लिए पारित करने के लिए सबसे अच्छा रक्त क्या है - शिरापरक या केशिका?बाह्य रूप से, एक नस से और एक उंगली से रक्त थोड़ा अलग होता है। शिरापरक - गहरा रक्त, केशिका - हल्का रक्त। मरीजों को अक्सर दिलचस्पी होती है कि वे शिरा क्यों लेते हैं, अगर यह उंगली से लेना आसान और अधिक सुविधाजनक है। यह माना जाता है कि दुनिया में सबसे अच्छी प्रयोगशालाएं शिरापरक के साथ काम करती हैं, और नए तरीकों का उपयोग करके इसके शोध अधिक सटीक परिणाम देते हैं। निष्कर्ष मेंएक उंगली रक्त परीक्षण एक काफी जानकारीपूर्ण विधि है, हालांकि यह शरीर की केवल सामान्य स्थिति को दर्शाता है। उन या अन्य संकेतकों के आदर्श से विचलन को किसी भी बीमारी की उपस्थिति की पुष्टि नहीं माना जा सकता है। रक्त में परिवर्तन एक विकासशील विकृति पर संदेह करना और प्रारंभिक अवस्था में एक विशिष्ट परीक्षा से गुजरना संभव बनाता है, जब लक्षण अनुपस्थित होते हैं। परिणाम विकृत हो सकता है यदि आप नियमों का पालन नहीं करते हैं और एक खाली पेट पर नहीं, बल्कि भोजन के बाद रक्त दान करते हैं। इस मामले में, पुन: विश्लेषण निर्धारित है। मैं संघर्ष उप मंत्री संक्षिप्त रूपों की सूची [देखें] .
परिचय स्वचालित रक्त विश्लेषण की आधुनिक तकनीकों का उपयोग करने के युग में, हेमटोपोइएटिक प्रणाली की स्थिति और विभिन्न बाहरी और आंतरिक कारकों के प्रति इसकी प्रतिक्रिया के बारे में अधिक नैदानिक जानकारी प्रदान करना वास्तविक हो गया। रक्त परीक्षणों के परिणामों का विश्लेषण नैदानिक प्रक्रिया और चिकित्सा की पृष्ठभूमि के खिलाफ निगरानी में एक अभिन्न अंग है। हाई-टेक हेमटोलॉजी एनालिसिस 32 से अधिक रक्त मापदंडों को माप सकता है, 5 मुख्य आबादी में ल्यूकोसाइट्स की एक पूरी अंतर गणना करता है: न्युट्रोफिल, ईोसिनोफिल, बेसोफिल, मोनोसाइट्स और लिम्फोसाइट्स, जो इन संकेतकों के संदर्भ मूल्यों से मैनुअल ल्यूकोसाइट गणना गणना को अंजाम नहीं देना संभव बनाता है।
हेमाटोलॉजिकल एनालाइज़र में एक अंकन प्रणाली होती है - झंडे या "अलार्म" - यह दर्शाता है कि पैरामीटर स्थापित सीमाओं से विचलन करते हैं। वे कुछ कोशिकाओं की संख्या में वृद्धि या कमी, और उनकी कार्यात्मक स्थिति में बदलाव दोनों की चिंता कर सकते हैं, जो डिवाइस द्वारा मापी गई कोशिकाओं की विशेषताओं में परिलक्षित होता है। इन सभी मामलों में, उपयुक्त टिप्पणियों के साथ सना हुआ तैयारी का सख्त दृश्य निरीक्षण आवश्यक है। सभी लाभों के बावजूद, यहां तक कि सबसे आधुनिक हेमटोलॉजिकल विश्लेषक में कुछ सीमाएं हैं जो पैथोलॉजिकल कोशिकाओं के सटीक रूपात्मक मूल्यांकन से संबंधित हैं (उदाहरण के लिए, ल्यूकेमिया के साथ), और पूरी तरह से प्रकाश माइक्रोस्कोपी को बदलने में सक्षम नहीं हैं। आनुवांशिकीय अनुसंधान के प्रायोगिक चरण गुणात्मक अध्ययन में उपदेशात्मक कारकों का नियंत्रण गुणवत्ता परीक्षण परिणामों को सुनिश्चित करने के लिए महत्वपूर्ण है। नमूने के परिवहन, भंडारण और भंडारण के दौरान मानकों से विचलन, हस्तक्षेप करने वाले पदार्थ, साथ ही साथ रोगी से संबंधित कारक, गलत या गलत परीक्षण के परिणाम और, परिणामस्वरूप, एक गलत निदान के लिए नेतृत्व कर सकते हैं। प्रयोगशाला त्रुटियों के 70% तक रक्त परीक्षण के उपदेशात्मक चरण के साथ ठीक से जुड़ा हुआ है। पूर्व-विश्लेषणात्मक तैयारी के किसी भी चरण में त्रुटियों की संख्या को कम करके, हेमटोलॉजिकल परीक्षणों की गुणवत्ता में काफी सुधार करना संभव है, दोहराया नमूनों की संख्या को कम करना, और रोगियों की जांच के लिए काम करने के समय और धन की लागत को कम करना। संभावित त्रुटियों को कम करना और काम के पूर्व-विश्लेषणात्मक और विश्लेषणात्मक चरणों के मानकीकरण के कारण हीमेटोलॉजिकल अध्ययन की उच्च गुणवत्ता सुनिश्चित करना संभव है। खून लेना परिणामों की सटीकता और सटीकता रक्त आरेखण तकनीक, उपयोग किए गए उपकरणों (सुइयों, स्कार्टिक्टर्स, आदि), साथ ही परीक्षण ट्यूबों जिसमें रक्त लिया जाता है, और बाद में संग्रहीत और परिवहन किया जाता है, से प्रभावित होती है।
शिरापरक रक्त। शिरापरक रक्त को नैदानिक रक्त अनुसंधान के लिए सबसे अच्छी सामग्री माना जाता है। शिरापरक रक्त को लेने, संग्रहीत करने, परिवहन करने की प्रक्रियाओं के एक प्रसिद्ध मानकीकरण के साथ, कम से कम आघात और सेल सक्रियण, ऊतक द्रव की अशुद्धियों को प्राप्त करना संभव है, और विश्लेषण को दोहराना और / या विस्तार करना हमेशा संभव है, उदाहरण के लिए, रेटिकुलोसाइट परीक्षण को जोड़कर। शिरापरक रक्त से संचालित हेमटोलॉजिकल अध्ययन की विश्वसनीयता और सटीकता, काफी हद तक रक्त संग्रह की तकनीक द्वारा निर्धारित की जाती है। एक मरीज को नस से रक्त लेने के लिए तैयार करना कई चरणों में शामिल है। Venipuncture साइट को एक धुंध रुमाल या एक विशेष लिंट-मुक्त कपड़े से 70 ° शराब के साथ सिक्त किया जाना चाहिए, और एंटीसेप्टिक सूखने तक इंतजार करें (30-60 सेकंड)। कपास झाड़ू और इस तरह की अन्य रेशेदार सामग्री के उपयोग से तंतुओं के साथ गिनती और हीमोग्लोबिन कक्षों को बंद किया जा सकता है, जो माप सटीकता और प्रजनन क्षमता में कमी की ओर जाता है। यह 96 ° अल्कोहल का उपयोग करने के लिए अनुशंसित नहीं है, क्योंकि यह त्वचा को तन देता है, त्वचा के छिद्र बंद हो जाते हैं, और नसबंदी अधूरी हो सकती है। यह एक पंचर साइट को पोंछने और उड़ाने की सिफारिश नहीं की जाती है, उपचार के बाद एक नस को पलटने के लिए। रोगी के हाथ को एक कठिन सतह पर आराम करना चाहिए, फैला हुआ होना चाहिए और थोड़ा नीचे झुका हुआ होना चाहिए ताकि कंधे और प्रकोष्ठ एक सीधी रेखा बन जाए। यह सुनिश्चित करना आवश्यक है कि रक्त लेने के समय रोगी की मुट्ठी को छोड़ दिया गया था। टूर्निकेट को 1-2 मिनट से अधिक समय तक नहीं लगाया जाना चाहिए, जिससे न्यूनतम ठहराव सुनिश्चित होता है, जिसमें रक्त कोशिकाएं क्षतिग्रस्त नहीं होती हैं। सुई पर्याप्त रूप से बड़े व्यास की होनी चाहिए और शॉर्ट कट होनी चाहिए ताकि घनास्त्रता से बचने के लिए नस की विपरीत दीवार को घायल न करें। रक्त संग्रह के बाद, शिरापरक साइट पर एक सूखी बाँझ कपड़े लागू करना आवश्यक है, और फिर हाथ या एक जीवाणुनाशक पैच पर एक दबाव पट्टी लागू करें। हेमटोलॉजिकल परीक्षाओं के लिए रक्त को एंटीकोआगुलेंट के एक्स ईडीटीए युक्त ट्यूब में सीधे वर्तमान के साथ आपूर्ति की जानी चाहिए। एक एंटीकोआगुलेंट के बिना सिरिंज के साथ रक्त का नमूना ट्यूब में संक्रमण के बाद माइक्रोबंच और हेमोलिसिस के गठन के कारण अवांछनीय है। केशिका रक्त लेते समय, केशिका रक्त के लिए EDTA के साथ विशेष ट्यूबों का उपयोग करना आवश्यक है। 13 के व्यास और 75 मिमी की ट्यूब ऊंचाई के साथ एक छोटी मात्रा (4-5 मिलीलीटर) के शिरापरक रक्त लेने के लिए ट्यूबों का तर्कसंगत उपयोग। शिरापरक रक्त संग्रह को बंद निर्वात प्रणालियों के उपयोग द्वारा सुगम किया जाता है, उदाहरण के लिए, बीडी वेकटाइनर (आर) जो कि बेक्टेट डिकिन्सन द्वारा निर्मित है। वैक्यूम के प्रभाव के तहत, एक नस से रक्त जल्दी से ट्यूब में प्रवेश करता है (छवि 1 नहीं दी गई है), जो लेने की प्रक्रिया को सरल करता है और दौरे के आवेदन के समय को कम करता है। वैक्यूम सिस्टम में तीन मुख्य तत्व होते हैं जो रक्त संग्रह की प्रक्रिया में परस्पर जुड़े होते हैं: ढक्कन के साथ एक बाँझ डिस्पोजेबल ट्यूब और एक डोज़ेड वैक्यूम सामग्री, एक बाँझ डिस्पोजेबल डबल-साइड सुई, जो सुरक्षात्मक टोपी के साथ दोनों तरफ से बंद होती है, और एक एकल या पुन: प्रयोज्य सुई धारक दिए गए)। बंद वैक्यूम सिस्टम में प्रवेश करने वाले टेस्ट ट्यूब में विभिन्न एडिटिव्स और एंटीकोगुलेंट्स होते हैं, जिनमें हेमेटोलॉजिक शोध शामिल हैं। बंद वैक्यूम सिस्टम का उपयोग करके रक्त संग्रह की विधि के कई फायदे हैं, जिनमें से मुख्य नमूना की उच्च गुणवत्ता सुनिश्चित करना और रोगी के रक्त के साथ किसी भी संपर्क को रोकना है, और इसलिए रक्त-जनित संक्रमणों के संक्रमण के जोखिम में महत्वपूर्ण कमी के कारण चिकित्सा कर्मियों और अन्य रोगियों की सुरक्षा सुनिश्चित करना है। EDTA (K 2 EDTA या K 3 EDTA) स्वचालित हीमैटोलॉजी एनालाइज़र का उपयोग करते हुए रक्त वाहिकाओं की गणना करते समय पसंदीदा थक्कारोधी है। रक्त में इसकी खराब घुलनशीलता के कारण Na 2 EDTA के उपयोग की अनुशंसा नहीं की जाती है। K 2 EDTA और K 3 EDTA की अनुशंसित सांद्रता का उपयोग करते समय और रक्त नमूने के बाद 1 से 4 घंटे के भीतर हेमेटोलॉजी विश्लेषण पर विश्लेषण करते समय, इन दो एंटीकायगुलेंट्स के साथ लिए गए नमूनों के बीच परिणामों में कोई महत्वपूर्ण अंतर नहीं थे। प्रयोगशाला स्थितियों में तैयार EDTA के वाष्पित समाधान के साथ ट्यूबों का उपयोग न करें। ट्यूब के तल पर वाष्पीकरण के दौरान EDTA के बड़े क्रिस्टल बनते हैं, जो रक्त में बहुत धीरे-धीरे घुल जाते हैं। इससे रक्त के नमूने के ऊपरी हिस्से में फाइब्रिन फिलामेंट्स का निर्माण हो सकता है। कई कंपनियां सूखी EDTA ट्यूब (विशेष रूप से केशिका रक्त के लिए) का उत्पादन करती हैं। इन ट्यूबों की तैयारी की तकनीक की विशेषताएं दीवारों पर EDTA के समान वितरण को जन्म देती हैं। कुछ रोगियों को मामूली सहज प्लेटलेट एकत्रीकरण का अनुभव हो सकता है या, कम सामान्यतः, तथाकथित EDTA- निर्भर स्यूडोथ्रोम्बोसाइटोपेनिया (प्रतिरक्षा), और रक्त संग्रह बढ़ने के बाद समय बीतने के साथ ये घटनाएँ बढ़ जाती हैं। ऐसे व्यक्तियों में, एंटीकायगुलेंट के रूप में साइट्रेट के साथ रक्त लेकर लाल रक्त कोशिकाओं की संख्या की एक सटीक गणना की जा सकती है। यह याद रखना चाहिए कि एंटीकोआगुलंट के रूप में हेपरिन या सोडियम साइट्रेट का उपयोग कोशिकाओं में संरचनात्मक परिवर्तन के साथ होता है और इसलिए स्वचालित और रूपात्मक रक्त परीक्षण दोनों में उपयोग के लिए अनुशंसित नहीं है। सोडियम साइट्रेट मुख्य रूप से वेस्टेरग्रेन या पैंचेनकोव की विधि द्वारा एरिथ्रोसाइट अवसादन दर (ईएसआर) निर्धारित करने के लिए उपयोग किया जाता है। ऐसा करने के लिए, शिरापरक रक्त को टेस्ट ट्यूब में 3.8% सोडियम साइट्रेट के साथ 4: 1 के अनुपात में एकत्र किया जाता है। एक ही उद्देश्य के साथ शिरापरक रक्त का उपयोग किया जा सकता है, EDTA (1.5 मिलीग्राम / एमएल) के साथ लिया जाता है और फिर 4: 1 अनुपात में सोडियम साइट्रेट के साथ पतला होता है। उस पर बताई गई मात्रा के लिए ट्यूब को रक्त से भरने के तुरंत बाद, नमूना को धीरे से घुमाकर और ट्यूब को कम से कम 2 मिनट (EDTA 8 से 10 बार के साथ एक ट्यूब, ESR निर्धारित करने के लिए सोडियम साइट्रेट वाली एक ट्यूब) को 8 से 10 बार (चित्रा) से घुमाया जाना चाहिए। 3 - नहीं दिया गया)। ट्यूबों को हिलाया नहीं जा सकता है - यह झाग और हेमोलिसिस का कारण बन सकता है, साथ ही साथ लाल रक्त कोशिकाओं के यांत्रिक लसीका का कारण बन सकता है। रक्त के नमूनों के अल्पकालिक भंडारण और मिश्रण के लिए, विभिन्न उपकरण हैं। सबसे सुविधाजनक उपकरणों में से एक कंपनी ELMI (लातविया) के रोटामिक्स आरएम -1 है, जो आपको रक्त के नमूनों के मिश्रण का सबसे इष्टतम मोड चुनने की अनुमति देता है (चित्र 4 - नहीं दिया गया)। केशिका रक्त। हेमटोलॉजिकल अध्ययनों के लिए, केशिका रक्त को निम्नलिखित मामलों में लेने की सलाह दी जाती है:
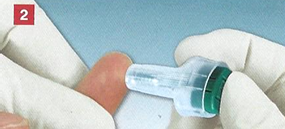
केशिका रक्त के नमूने के लिए, बाँझ एकल-उपयोग लैंसेट स्कारिफ़ायर का उपयोग किया जाता है (उदाहरण के लिए, बेक्टन डिकिंसन से बीडी जिन्न ™, जेम, मेडिकॉन लिमिटेड,) या लेजर छिद्रक। रक्त की मात्रा और पंचर की गहराई के बीच सीधा संबंध है। इस संबंध में, पंचर साइट और विभिन्न अध्ययन करने के लिए आवश्यक रक्त की मात्रा के आधार पर स्कारिफ़ायर का चयन किया जाना चाहिए। यह अंत करने के लिए, बीडी विभिन्न आकारों के ब्लेड के साथ बीडी जिन्न ™ स्कार्फ बनाती है (चित्र 5 - नहीं दिखाया गया है)। फिंगर पंचर शिशुओं पर नहीं किया जाना चाहिए, क्योंकि इससे हड्डियों को नुकसान हो सकता है। नवजात शिशुओं में, एड़ी से रक्त लिया जाता है, यह उसी कंपनी द्वारा उत्पादित विशेष एट्रूमैटिक बीडी क्विकेल ™ स्कारिफ़ायर का उपयोग करने की सिफारिश की जाती है (छवि 6 - नहीं दी गई)। छेद करने से पहले, रोगी की उंगली की त्वचा को 70 ° शराब के साथ सिक्त एक बाँझ झाड़ू के साथ संसाधित किया जाता है। पंचर साइट पर त्वचा सूखी, गुलाबी और गर्म होनी चाहिए। अवशिष्ट शराब को हटाने के लिए पंचर साइट को प्राकृतिक तरीके से सूखना चाहिए, क्योंकि यह हेमोलिसिस का कारण बन सकता है। कपास झाड़ू और अन्य रेशेदार सामग्री का उपयोग करने की सिफारिश नहीं की जाती है, क्योंकि यह फाइबर के साथ गिनती और हीमोग्लोबिन कक्षों को बंद करने की ओर जाता है। नतीजतन, माप की सटीकता और प्रजननशीलता कम हो जाती है। त्वचा के पंचर के बाद प्राप्त रक्त की पहली बूंद को एक स्वास के साथ हटाया जाना चाहिए, क्योंकि इस बूंद में ऊतक द्रव का एक मिश्रण होता है। रक्त की बूंदों को स्वतंत्र रूप से प्रवाह करना चाहिए, उंगली पर दबाव डालना और पंचर के आसपास के क्षेत्र की मालिश करना असंभव है, क्योंकि ऊतक द्रव रक्त में बहता है, जो अध्ययन के परिणामों को काफी विकृत करता है। रक्त संग्रह के बाद, घाव की सतह पर 70 ° शराब के साथ सिक्त एक नया बाँझ झाड़ू लगाया जाता है। टैम्पोन को तब तक रखा जाना चाहिए जब तक रक्तस्राव बंद न हो जाए। एक पंचर के बाद, केशिका रक्त को K2 EDTA एंटीकोआगुलेंट (डेल्टालैब, सरस्टेड, बीडी माइक्रोटेन्डर (आर), आदि) (चित्र 7, 8 - दिखाया नहीं गया) के साथ इलाज किए गए एक विशेष माइक्रोकैपिलरी या विशेष डिस्पोजेबल प्लास्टिक टेस्ट ट्यूब में रखा जाता है। जब टेस्ट ट्यूब का किनारा पंचर साइट को छूता है, तो केशिका प्रभाव की कार्रवाई के तहत रक्त की बूंदें उसमें बहने लगती हैं। रक्त संग्रह पूरा होने के बाद, ट्यूब को कसकर बंद कर दिया जाना चाहिए। गुणवत्ता परीक्षण के लिए एक शर्त यह है कि इसे तुरंत एंटीकोआगुलेंट के साथ धीरे से ट्यूब को 10 बार मोड़कर मिलाया जाना चाहिए। केशिका रक्त को लगातार कई सूक्ष्मनलियों में ले जाने के मामले में, उनके भरने के एक निश्चित क्रम का पालन करना आवश्यक है। रक्त के नमूने का क्रम निम्नानुसार है: सबसे पहले सभी ट्यूबों को ईडीटीए से भरा जाता है, फिर अन्य अभिकर्मकों के साथ, और आखिरी में रक्त सीरम के अध्ययन के लिए ट्यूबों से भरा जाता है।
यह ध्यान दिया जाना चाहिए कि जब केशिका रक्त लिया जाता है, तो कई सुविधाएँ संभव हैं, जिन्हें मानकीकृत करना बहुत मुश्किल हो सकता है:
यह सब प्राप्त परिणामों में महत्वपूर्ण बदलाव की ओर जाता है और, परिणामस्वरूप, परिणाम को स्पष्ट करने के लिए बार-बार अध्ययन की आवश्यकता के लिए। अनुसंधान के लिए वितरण, भंडारण और नमूना तैयार करना अनुसंधान परिणामों की गुणवत्ता सुनिश्चित करने के लिए, विश्लेषण करने से पहले नमूनों के समय और भंडारण की स्थिति को सावधानीपूर्वक नियंत्रित करना आवश्यक है।
रक्त संग्रह की साइट से काफी दूरी पर हेमटोलॉजिकल अध्ययन करते समय, परिवहन की प्रतिकूल परिस्थितियों के कारण समस्याएँ उत्पन्न होती हैं। झटकों, कंपन, लगातार मिश्रण, तापमान में गड़बड़ी, संभावित रिसाव और नमूनों के संदूषण का विश्लेषण की गुणवत्ता पर महत्वपूर्ण प्रभाव पड़ सकता है। इन कारणों को खत्म करने के लिए, रक्त नलिकाओं के परिवहन के लिए बेक्टन डिकिंसन, डेल्टालैब, सरस्टेड) द्वारा निर्मित हर्मेटाइली सीलबंद प्लास्टिक ट्यूबों (BD Vacutainer (R) का उपयोग करने की सिफारिश की जाती है और रक्त नलिकाओं के परिवहन के लिए विशेष परिवहन इज़ोटेर्मल कंटेनर (फर्म हेम) का उपयोग किया जाता है। रोगी के आधार पर पूर्व-विश्लेषणात्मक कारकों का प्रभाव हेमेटोलॉजिकल अध्ययनों के परिणाम व्यक्तिगत विशेषताओं और रोगी की शारीरिक स्थिति से संबंधित कारकों से प्रभावित हो सकते हैं। परिधीय रक्त की सेलुलर संरचना में परिवर्तन न केवल विभिन्न रोगों में मनाया जाता है, वे उम्र, लिंग, आहार, धूम्रपान और शराब की खपत, मासिक धर्म, गर्भावस्था, व्यायाम, भावनात्मक स्थिति और मानसिक तनाव, सर्कैडियन और मौसमी लय पर भी निर्भर करते हैं; जलवायु और मौसम संबंधी स्थिति; रक्त संग्रह के समय रोगी की स्थिति; औषधीय दवाएं लेना, उदाहरण के लिए, लाल रक्त कोशिकाओं की संख्या और नवजात शिशुओं में हीमोग्लोबिन की एकाग्रता वयस्कों की तुलना में अधिक है। समुद्र तल से ऊंचाई में वृद्धि के साथ, हेमटोक्रिट और हीमोग्लोबिन (1400 मीटर की ऊंचाई पर 8% तक) के लिए एक महत्वपूर्ण वृद्धि देखी गई है। व्यायाम हार्मोनल परिवर्तनों के कारण ल्यूकोसाइट्स की संख्या में महत्वपूर्ण बदलाव ला सकता है। एक प्रवण स्थिति से एक स्थायी स्थिति में संक्रमण वाले रोगियों में, हीमोग्लोबिन मूल्यों और ल्यूकोसाइट्स की संख्या 6-8% तक बढ़ सकती है, और हेमटोक्रिट और एरिथ्रोसाइट्स की संख्या 15-18% तक बढ़ जाती है। यह प्रभाव हाइड्रोस्टेटिक दबाव में वृद्धि के परिणामस्वरूप संवहनी बिस्तर से ऊतक में तरल पदार्थ के हस्तांतरण के कारण होता है। गंभीर दस्त और उल्टी से महत्वपूर्ण निर्जलीकरण और हेमोकोनट्रेशन हो सकता है। पुनर्जलीकरण के बाद, हीमोग्लोबिन और हेमटोक्रिट में कमी देखी गई है, जिसे रक्त की हानि के लिए गलत किया जा सकता है। इन कारकों के प्रभाव को खत्म करने या कम करने के लिए, बार-बार विश्लेषण के लिए रक्त को पहले अध्ययन के समान परिस्थितियों में लिया जाना चाहिए। हेमटोलॉजिक विश्लेषणकर्ता। रक्त परीक्षण की व्याख्या। 21 मार्च, 2007 N 2050-Р recommendations से विधिपूर्वक सिफारिशें हेमटोलॉजिकल अध्ययन के उपदेशात्मक चरण रक्त कोशिकाओं का स्वचालित अध्ययन स्वचालित मूल्यों और उनके मूल्यों को प्रभावित करने वाले कारकों के मुख्य पैरामीटर स्वचालित हीमेटोलॉजिकल विश्लेषण के परिणामों की व्याख्या हेमेटोलॉजिकल विश्लेषणकर्ताओं पर गुणवत्ता नियंत्रण मुख्य साहित्य [देखें]
एक विज्ञान के रूप में हेमटोलॉजी की प्रत्यक्ष वस्तु रक्त प्रणाली है, जिसमें रक्त बनाने वाले अंग (अस्थि मज्जा, प्लीहा, लिम्फ नोड्स) और परिधीय रक्त होते हैं। यदि पहले एक हेमटोलॉजिस्ट की गतिविधि की सीमा परिधीय रक्त, अस्थि मज्जा और लिम्फ नोड्स के सेलुलर रचना के आकारिकी के अध्ययन तक सीमित थी, तो अब इसमें शरीर की प्रतिरक्षा प्रणाली का अध्ययन शामिल है। रक्त जटिल संरचना का एक तरल है - प्लाज्मा जिसमें आकार के तत्व निलंबित होते हैं: लाल रक्त कोशिकाएं (लाल रक्त कोशिकाएं, आरबीसी - लाल रक्त कोशिकाएं), सफेद रक्त कोशिकाएं (श्वेत रक्त कोशिकाएं, डब्ल्यूबीसी - श्वेत रक्त कोशिकाएं) और प्लेटलेट्स (पेलेट्स)। जब थक्का अलग होने के बाद रक्त जमा होता है, तो एक तरल रहता है, जिसे सीरम कहा जाता है। परिधीय रक्त में आम तौर पर परिपक्व सेलुलर तत्व होते हैं। अपरिपक्व पूर्वज रक्त बनाने वाले अंग में पाए जाते हैं - लाल अस्थि मज्जा। रक्त कोशिकाओं के मात्रात्मक और गुणात्मक अध्ययन के तरीकों में से, सबसे आम नैदानिक रक्त परीक्षण: हीमोग्लोबिन एकाग्रता, रंग सूचकांक, लाल रक्त कोशिका गणना, श्वेत रक्त कोशिका गणना, ल्यूकोसाइट गिनती, रक्त कोशिकाओं के रूपात्मक पैटर्न का वर्णन, एरिथ्रोसाइट अवसादन दर (ईएसआर) का मूल्यांकन। यदि इन संकेतकों में परिवर्तन होते हैं, तो रेटिकुलोसाइट्स और प्लेटलेट्स की संख्या अतिरिक्त रूप से निर्धारित की जाती है। ये अध्ययन सभी inpatients द्वारा आयोजित किए जाते हैं। आउट पेशेंट सेटिंग में, वे अक्सर "ट्रोइका" की एक अपर्याप्त जानकारीपूर्ण परिभाषा तक सीमित होते हैं: हीमोग्लोबिन, ल्यूकोसाइट गिनती और ईएसआर। परिधीय रक्त का नैदानिक विश्लेषण सबसे महत्वपूर्ण प्रयोगशाला परीक्षणों में से एक है और कभी-कभी नैदानिक खोज की दिशा को निर्धारित करना संभव बनाता है (उदाहरण के लिए, रक्त सूत्र में धमाकों की उपस्थिति या निरपेक्ष ल्यूकोसाइटोसिस, गम्प्रेक्ट निकायों के साथ हाइपरलेकोसाइटोसिस की उपस्थिति)। एक नैदानिक रक्त परीक्षण के आधार पर, हेमटोपोइजिस को समग्र रूप से आंकना मुश्किल है। एक अधिक पूर्ण प्रस्तुति अस्थि मज्जा (साइटोलॉजिकल, साइटोकैमिकल और साइटोजेनेटिक) के समानांतर अध्ययन द्वारा प्रदान की जाती है। रोग की स्थिति में, प्रक्रिया की गंभीरता, रोग की अवस्था और जटिलताओं, सहवर्ती रोगविज्ञान, और चिकित्सा की उपस्थिति के आधार पर हेमटोलॉजिकल परिवर्तन भिन्न होते हैं। यह ध्यान में रखना आवश्यक है कि प्रयोगशाला मापदंडों में परिवर्तन (उदाहरण के लिए, श्वेत रक्त कोशिका गणना और रक्त गणना) न केवल रोग संबंधी स्थितियों के तहत मनाया जाता है, बल्कि कुछ नैदानिक प्रक्रियाओं के साथ, शरीर की शारीरिक स्थिति में परिवर्तन (जलवायु परिवर्तन, दिन का समय, आयु, व्यायाम, हार्मोन) । रक्त संग्रह और उपचारअध्ययन की सिफारिश सुबह में खाली पेट या हल्के नाश्ते के 1 घंटे बाद की जाती है। मुख्य रूप से केशिका रक्त की जांच करें; शिरापरक रक्त (एक खाली पेट पर भी लिया जाता है) का उपयोग किया जा सकता है। शारीरिक और मानसिक तनाव, दवाओं के उपयोग के बाद रक्त लेने की सिफारिश नहीं की जाती है, खासकर जब अंतःशिरा या इंट्रामस्क्युलर रूप से प्रशासित, एक्स-रे के संपर्क में और फिजियोथेरेपी प्रक्रियाओं के बाद। आपातकाल के मामले में, इन नियमों की उपेक्षा की जाती है। दोहराया अध्ययनों को उसी समय किया जाना चाहिए, क्योंकि रक्त की रूपात्मक संरचना पूरे दिन उतार-चढ़ाव के अधीन होती है। सभी आवश्यक अध्ययन, साथ ही रक्त स्मीयरों की तैयारी जल्द से जल्द की जानी चाहिए। यदि जल्दी से अनुसंधान करना असंभव है, तो एक एंटीकोआगुलेंट के साथ मिश्रित रक्त का नमूना रेफ्रिजरेटर में 4 डिग्री सेल्सियस पर रखा जाता है। कंटेनर या टेस्ट ट्यूब से रक्त लेने से पहले, संभावित त्रुटियों को खत्म करने के लिए इसे बार-बार उलटा करके धीरे से मिलाया जाता है। अभिकर्मकों:
उपकरण:
केशिका रक्त संग्रह केशिका रक्त पंचर द्वारा प्राप्त किया जाता है: 1) कान पालि; 2) उंगलियों के टर्मिनल phalanges का गूदा; 3) नवजात शिशुओं और छोटे बच्चों में - एड़ी या बड़े पैर की अंगुली की तल की सतह। पंचर लगभग 3-4 मिमी गहरा होना चाहिए। सूजन वाले या क्षतिग्रस्त क्षेत्रों से रक्त न लें। यदि कथित पंचर की साइट ठंडी या सियानोटिक है, तो यह गर्म पानी में अंग को मालिश या डुबोकर प्रीहेट किया जाता है, अन्यथा गलत परिणाम प्राप्त हो सकते हैं। त्वचा को 70% एथिल अल्कोहल या एक विशेष एंटीसेप्टिक समाधान के साथ इलाज किया जाता है, सूखने और फिर छेद करने की अनुमति दी जाती है। पहली बूंद एक कपास झाड़ू के साथ हटा दी जाती है, रक्त को निचोड़ने की सिफारिश नहीं की जाती है। पर्याप्त रक्त प्राप्त करने के लिए, एक बाँझ झाड़ू का उपयोग करके हल्का दबाव लगाया जाता है। एरिथ्रोसाइट्स और ल्यूकोसाइट्स की संख्या निर्धारित करने के लिए, एन। एम। निकोलेवा (1954) द्वारा एक ट्यूब-फ्री (मेलानैंगल) तकनीक का उपयोग किया जाता है। लाल रक्त कोशिकाओं की संख्या की गणना करने के लिए, 0.02 मिलीलीटर रक्त लिया जाता है और 0.9% सोडियम क्लोराइड समाधान के 4 मिलीलीटर एक टेस्ट ट्यूब (200-गुना कमजोर पड़ने) में पतला होता है। ल्यूकोसाइट्स की संख्या की गणना करने के लिए, 0.02 मिलीलीटर रक्त भी लिया जाता है और एक परखनली में 0.4 मिलीलीटर में 3-5% एसिटिक एसिड का घोल मिलाया जाता है, जिसमें मिथाइलीन ब्लू (लियोसाइट्स के नाभिक के धुंधला होने के लिए) के घोल की कुछ बूंदों को मिलाया जाता है। अच्छी तरह मिलाएं। एसिटिक एसिड लाल रक्त कोशिकाओं को हेमोलिज़ करता है। एक सूखी बाँझ पिपेट में हीमोग्लोबिन की एकाग्रता का निर्धारण करने के लिए, 0.02 मिलीलीटर रक्त लें और इसे एक परखनली में एक परिवर्तित समाधान (5 मिलीलीटर) के साथ पतला करें, मिलाएं। 5% सोडियम साइट्रेट समाधान के साथ धोए गए पैनचेनकोव उपकरण से केशिका में ईएसआर निर्धारित करने के लिए, रक्त को निशान (100 डिवीजनों) तक खींचा जाता है और इसे तैयार ट्यूब 5% सोडियम साइट्रेट समाधान (रक्त और अभिकर्मक का अनुपात 4: 1 है) के साथ टेस्ट ट्यूब में सावधानी से उड़ाएं, ट्यूब हिल जाता है। रक्त लेने का समय दर्ज किया गया है। रेटिकुलोसाइट्स की संख्या की गणना करने के लिए, ग्लास पर या टेस्ट ट्यूब में सीधे तैयारी की तैयारी का संचालन करना संभव है। रेटिकुलोसाइट्स की संख्या गिनने की एकीकृत विधि का उपयोग करें। रक्त की एक बूंद को डाई ग्लास (क्रेसेल ब्लू डायमंड, एज़्योर I या II) में से एक के साथ तैयार किया जाता है, एक पतली स्मीयर तैयार की जाती है। एक टेस्ट ट्यूब में धुंधला होने के लिए, 0.04 मिलीलीटर रक्त को क्रैसिल ब्लू डायमंड (5 बूंद) के एक काम के घोल में डाला जाता है, अच्छी तरह से लेकिन सावधानी से मिलाया जाता है और 30 मिनट के बाद पतले स्मीयर तैयार किए जाते हैं। प्रति 1000 एरिथ्रोसाइट्स में प्लेटलेट्स की संख्या निर्धारित रक्त स्मीयरों में फोनियो की एकीकृत विधि द्वारा निर्धारित की जा सकती है। पैंचेनकोव केशिका का उपयोग करके, अभिकर्मक (मैग्नीशियम सल्फेट का 14% या EDTA का 6% समाधान) चिह्न "75" तक ले जाएं और इसे उसी केशिका के साथ रक्त के साथ मिलाएं "निशान" 0 तक। हिलाओ, स्ट्रोक तैयार करो। रोमनोवस्की-गिमेसा द्वारा निर्धारित और दागदार। मतगणना कक्ष में प्लेटलेट्स की गिनती के लिए एक एकीकृत विधि भी है। अमोनियम ऑक्सालेट के 1% समाधान के 4 मिलीलीटर में रक्त के 0.02 मिलीलीटर मिलाएं, एरिथ्रोसाइट्स के हेमोलिसिस के लिए 25-30 मिनट के लिए छोड़ दें। ल्यूकोसाइट सूत्र के अध्ययन के लिए एरिथ्रोसाइट्स, ल्यूकोसाइट्स, प्लेटलेट्स की आकृति विज्ञान तैयार किया जाता है। एक सूखी स्किम ग्लास स्लाइड पर रक्त की एक बूंद डालें और ग्राउंड ग्लास का उपयोग करके जल्दी से पतले स्ट्रोक तैयार करें। वर्तमान में, हेमटोलॉजिकल स्वचालित एनालाइज़र के आगमन के कारण, यह शिरापरक रक्त के सामान्य नैदानिक विश्लेषण के लिए अधिक व्यापक रूप से उपयोग किया जाता है, जिसे या तो विशेष प्लास्टिक डिस्पोजेबल ट्यूबों में ईडीटीए पाउडर के साथ लिया जाता है, या एक अन्य थक्कारोधी के साथ ग्लास ट्यूबों में। रक्त संग्रह के तुरंत बाद, टेस्ट ट्यूब को एक डाट के साथ बंद कर दिया जाता है और रक्त को आंदोलन के बिना कई बार अच्छी तरह से मिलाया जाता है, इस प्रकार थक्कों के गठन से बचा जाता है, जिनकी उपस्थिति परिणामों को विकृत करती है। शिरापरक रक्त संग्रह रोगी आगामी प्रक्रिया की प्रकृति की व्याख्या करता है। यदि आवश्यक हो, तो एक टूर्निकेट का उपयोग करके इसकी नसों का निरीक्षण करें। विश्लेषण के लिए आवश्यक रक्त की मात्रा के अनुरूप क्षमता वाला सिरिंज लें। सुई की लंबाई 22 से कम होनी चाहिए, लंबाई 2.5 से 4 सेमी तक। कंधे पर "शिरापरक" टूर्निकेट लगाते हैं। एक दोहन के बजाय, आप दबाव में एक स्पिग्मोमैनोमीटर कफ का उपयोग कर सकते हैं, किसी दिए गए रोगी में सिस्टोलिक और डायस्टोलिक के बीच का औसत। रोगी को कई बार अपनी मुट्ठी निचोड़ने और खोलने के लिए कहा जाता है। 70% इथेनॉल या अन्य एंटीसेप्टिक समाधान के साथ इरादा संग्रह (कोहनी मोड़ की आंतरिक सतह पर आमतौर पर ulnar नस) की साइट पर त्वचा की सावधानीपूर्वक प्रक्रिया करें और नस को पंचर करें। कभी-कभी तुरंत पोत में उतरना असंभव होता है, जिस स्थिति में नस के पास त्वचा को पंचर किया जाता है, और फिर नस को पंचर किया जाता है। उस समय, जब सुई नस में प्रवेश करती है, रक्त सिरिंज में प्रवेश करती है। यदि रक्त प्राप्त नहीं होता है, तो सुई को खुद पर कस दिया जाता है, और रक्त आमतौर पर सिरिंज में बहना शुरू हो जाता है। ट्राईकनीकेट लूजेंस करता है और मरीज को मुट्ठी खोलने के लिए कहता है। प्रक्रिया के बाद, बाँझ कपास ऊन के एक टुकड़े को हल्के से दबाकर, इंजेक्शन साइट को पोंछ लें। रोगी को जाने देने से पहले, सुनिश्चित करें कि रक्तस्राव बंद हो गया है। शिशुओं में, रक्त को ऊरु या बाहरी गले की नस से प्राप्त किया जा सकता है। सुई निकालने के बाद, सिरिंज से रक्त सावधानीपूर्वक टेस्ट ट्यूब या एक विशेष कंटेनर में डाला जाता है। हाल ही में, विभिन्न कंपनियों द्वारा बाजार में आपूर्ति की जाने वाली डिस्पोजेबल प्रणालियों का व्यापक रूप से शिरापरक और केशिका रक्त दोनों को इकट्ठा करने के लिए उपयोग किया गया है। विशेष रूप से, रूसी बाजार में ग्रीनर बायोने (ऑस्ट्रिया) द्वारा निर्मित वेनेट ब्लड कलेक्शन सिस्टम हैं। एक नस से रक्त के नमूने के लिए सभी प्रसिद्ध आधुनिक आवश्यकताएं। इन आवश्यकताओं को पूरा करने में, किसी को अक्सर कई कठिनाइयों का सामना करना पड़ता है: इसमें सुई में रक्त का घनास्त्रता और सुई के माध्यम से रक्त के दोहरे मार्ग के कारण हेमोलिसिस शामिल है। यदि रक्त को कई परीक्षण ट्यूबों से भरना आवश्यक है, तो रक्त संग्रह की अवधि बढ़ जाती है। यदि यह जमावट कारकों को निर्धारित करने की योजना बनाई गई है, तो रक्त-थक्कारोधी अनुपात का कड़ाई से निरीक्षण करना बहुत महत्वपूर्ण है, जो हमेशा संभव नहीं होता है। प्रयोगशाला में रक्त नलिकाओं की डिलीवरी के दौरान कई तरह की परेशानियाँ भी होती हैं: अक्सर ऐसा होता है कि ट्यूब टूट गई है, रक्त फैल गया है, या कुछ रक्त कपास झाड़ू में अवशोषित हो गया है, जिसके साथ ट्यूब बंद हो गया है। इसके अलावा, इस तथ्य के बावजूद कि कर्मचारी दस्ताने में काम करता है, रोगी का खून उसके हाथों पर मिल सकता है। ब्लड वेक्युलेट लेने के लिए वैक्यूम सिस्टम का उपयोग करते समय ये और कई अन्य समस्याएं आसानी से हल हो जाती हैं। रक्त संग्रह के समय काम करते समय प्रणाली चिकित्सा कर्मियों की पूरी सुरक्षा सुनिश्चित करती है, क्योंकि पर्यावरण के साथ रोगी के रक्त के संपर्क को पूरी तरह से बाहर रखा गया है। रक्त संग्रह की प्रक्रिया में केवल 30 सेकंड लगते हैं और रोगी के लिए दर्द रहित होता है। प्रणाली प्रयोगशाला अनुसंधान के पूर्व-विश्लेषणात्मक चरण के नियमों का सबसे सटीक पालन सुनिश्चित करती है, एक गलत परिणाम की संभावना को काफी कम करती है। विभिन्न प्रकार के सिस्टम घटक आपको किसी भी प्रकार के प्रयोगशाला विश्लेषण के लिए आसानी से और सुरक्षित रूप से रक्त लेने की अनुमति देते हैं। Vacuette® - एक नस से रक्त खींचने के लिए एक पूरी तरह से "बंद" वैक्यूम सिस्टम)। Vacuette® प्रणाली एक पारंपरिक सिरिंज के समान है, लेकिन एक पिस्टन के बजाय, एक दबाव अंतर का उपयोग किया जाता है, टेस्ट ट्यूब में बनाए गए वैक्यूम के कारण। प्रणाली का उपयोग करने के लिए सबसे सुविधाजनक है और संभव प्रदूषण से चिकित्सा कर्मियों के लिए पूर्ण सुरक्षा प्रदान करता है। सीरम या प्लाज्मा के लिए लिया गया रक्त सीधे एक परखनली में सिकुड़ जाता है। जेल के साथ ट्यूबों का उपयोग करना भी संभव है, जो कि सेंट्रीफ्यूजेशन के बाद, सीरम (प्लाज्मा) को थक्के से अलग करता है, पूरी तरह से रिवर्स मिक्सिंग को रोकता है। रक्त लेते समय जटिलताओं प्रारंभिक जटिलताओं: हेमटोमा और पतन (सिंकोप)। हेमटॉमस को तंग पट्टी लगाने से पंचर साइट पर पर्याप्त दबाव बनाने से बचा जा सकता है। यदि रोगी बेहोश हो जाता है, तो रोगी को सोफे पर रखना आवश्यक है, तरल अमोनिया का एक समाधान दें और डॉक्टर को बुलाएं। देर से स्थानीय जटिलताओं: शिरा घनास्त्रता, थ्रोम्बोफ्लिबिटिस कभी-कभी विकसित हो सकता है। देर से आम जटिलताओं: हेपेटाइटिस बी और सी वायरस से संक्रमित, संक्रमित सुई या सिरिंज के माध्यम से एचआईवी। जटिलताओं की रोकथाम:
"विशेष रूप से महत्व बाल चिकित्सा में उंगलियों, एड़ी या इयरलोब से एक नमूना प्राप्त करने और रोगी के बेड पर प्वाइंट ऑफ़ केयर टेस्ट (जीओटीटीएच) परीक्षणों के विश्लेषण के दौरान जुड़ा हुआ है।" केशिका रक्त क्या है? केशिका रक्त धमनियों, शिराओं और केशिकाओं से रक्त का मिश्रण है, यह भी अंतरालीय और अंतःकोशिका तरल पदार्थ है। चेतावनी! इसकी संरचना के संबंध में तरल पदार्थों के मिश्रण को देखते हुए थक्के के सटीक विश्लेषण के लिए उपयुक्त नहीं है। इसलिए, साइट्रेट वाले केशिकाओं की पेशकश नहीं की जाती है। केशिका रक्त के नमूने
ऐसे मामले जिनमें केशिका रक्त का अध्ययन शामिल नहीं है:
1.1 केशिका रक्त लेना।1. तैयारी : - सामग्री, - रोगी, - पंचर साइट। 2. पंचर 3. नमूना सामग्री तैयार करना दस्ताने - एक टैम्पोन - त्वचा कीटाणुरहित करने का एक साधन है, अर्ध-स्वचालित डिस्पोजेबल लैंसेट (सुरक्षा सुरक्षा लैंसेट), नमूना के लिए टेस्ट ट्यूब (रक्त गैस विश्लेषण के लिए केशिकाएं (बीजीए), माइक्रोटेक्ट, बिलीरुबिन के लिए नमूने लेने के लिए केशिकाएं, आदि) पुनर्चक्रण कंटेनर बहु-सुरक्षित, यदि आवश्यक हो तो एक प्लास्टर (प्लास्टर को निगलने के खतरे के कारण सावधानी के साथ छोटे बच्चों के लिए अनुशंसित)। रोगी की तैयारी रोगी की पहचान रोगी को रक्त ड्रा के उद्देश्य और प्रक्रिया के लिए प्रक्रिया के बारे में सूचित करें, एक पंचर साइट चुनें, यदि आवश्यक हो, तो पंचर साइट को गर्म करके रक्त की आपूर्ति बढ़ाएं। पंचर साइटों पंचर साइट को गर्म करने के फायदे रक्त प्रवाह में वृद्धि सामान्य की तुलना में लगभग सात गुना है, केशिका रक्त गैस विश्लेषण के लिए शर्त। रक्त के प्रवाह में वृद्धि से केशिका रक्त का धमनीकरण होता है और इस प्रकार, धमनी रक्त परीक्षण के साथ एक स्वीकार्य सहसंबंध प्राप्त करने के लिए। पंचर साइट को गर्म करना रोगी का पैर या हाथ कपड़े में लपेटकर 39-40 डिग्री पर गर्म किया जाता है; सबसे अच्छा विकल्प कपड़े पर एक रबर दस्ताने पहनने की अनुमति देता है, वार्म-अप का समय 3 से 5 मिनट वयस्क रोगियों में रक्त गैसों के केशिका विश्लेषण के लिए, इयरलोब को एक वार्मिंग मरहम के साथ इलाज किया जा सकता है। पंचर और सैंपलिंग दस्ताने पहनें; निस्संक्रामक त्वचा: कीटाणुनाशक लागू करें पूरी तरह से सूखने की अनुमति दें (जब तक कीटाणुनाशक पूरी तरह से वाष्पित न हो जाए); रोगी की उंगली या एड़ी को हाथ से ठीक करें; सुरक्षित लांसेट पियर्स। महत्वपूर्ण निर्देश रक्त की पहली बूंद का उपयोग न करें। पंचर साइट को नीचे झुकाकर रखें। खून की एक बूंद को सूंघने से बचें। ब्लड कलेक्शन ट्यूब को ठीक से पकड़ें। बार-बार मजबूत दबाव (दूध देने) से बचें। निर्देशों का उल्लंघन हेमोलिसिस और ऊतक द्रव के नमूनों के संदूषण की ओर जाता है! 1.1 1. सुरक्षित लांसेट और सुरक्षित लैंसेट-स्केलपेल
बाँझ डिस्पोजेबल उत्पादों का उपयोग सुई चुभन से चोटों को रोकता है, क्योंकि सुई और ब्लेड हमेशा लैंसेट के शरीर में उपयोग करने से पहले और बाद में होते हैं। एक सुरक्षित स्टार्ट बटन सिस्टम की अनजाने और अनजाने में सक्रियता को रोकता है। इसके अलावा, सुरक्षित स्केलपेल लैंसेट EC2010 / 32EU, BioStoffV और TRBA 250 निर्देशों का अनुपालन करता है। उत्पाद रेंज - सुरक्षा लैंसेट सुरक्षित लैंसेट के प्रस्तावित मॉडल को विभिन्न प्रकार की सुइयों और ब्लेडों के लिए डिज़ाइन किया गया है, जिसमें उंगली की पंचर के लिए पंचर की अलग-अलग गहराई, कान की लोब और एड़ी हैं।
उत्पाद रेंज - सुरक्षित लैंसेट-स्केलपेल
एक छोटी सी पंचर गहराई के साथ एक विशेष चीरा तकनीक के लिए धन्यवाद, बड़ी मात्रा में रक्त के साथ रक्त का प्रवाह संभव है। उथले पंचर की गहराई तेजी से चिकित्सा सुनिश्चित करती है और हेमटॉमस के गठन को रोकती है। हैंडलिंग सुरक्षा सुरक्षा लेंस एक सुरक्षित, चिकनी सतह के साथ हैंडल स्पष्ट पंखों के कारण एक लैंसेट को पकड़ने के विभिन्न तरीकों के लिए अनुमति देता है और पीछे की ओर लैंसेट बॉडी पर एक पायदान होता है।
|
| पढ़ें: |
|---|
सबसे लोकप्रिय:
बैंगनी रंग का खाद्य
|
नई
- रक्त। रक्त का प्रकार। आरएच कारक
- विभिन्न आयु समूहों में ड्राइंग सीखने के तरीके
- मूनशाइन कैसे चलाएं - मध्यवर्ती सफाई के साथ डबल आसवन
- घर पर रिब फ्रैक्चर का उपचार
- विट्रम सेंटुरी - उपयोग के लिए आधिकारिक निर्देश
- पृथ्वी पर सबसे गर्म स्थान
- रक्तस्रावी स्ट्रोक का उपचार - चिकित्सा के प्रकार
- भूमध्य सागर के पर्यटकों के द्वीप क्या प्रदान करते हैं
- चपरासी फूल के बाद कब काटे जाते हैं?
- एक साल के बच्चे के लिए कौन से विटामिन अच्छे हैं?