साइट अनुभाग
संपादक की पसंद:
- तेजी से बढ़ते रक्त ल्यूकोसाइट्स के लिए उपलब्ध तरीके
- नाखून और त्वचा के कवक कॉफी के मैदान का विरोध नहीं करेंगे
- क्रोकस फर्नीचर प्रदर्शनी। फर्नीचर प्रदर्शनियों
- भुजा मूल्य पर उल्लू का टैटू
- दुनिया में सबसे बड़े सदस्य हैं
- फोटो के पैर की उंगलियों के फंगल का फ्रैक्चर
- "बुरा" और "अच्छा" कोलेस्ट्रॉल क्या है
- नाखूनों के आसपास की त्वचा सूख जाए तो क्या करें
- सबसे सुरक्षित प्राकृतिक वार्निश सूची
- जैतून का तेल: क्या महंगी किस्मों को खरीदने का कोई मतलब है?
विज्ञापन
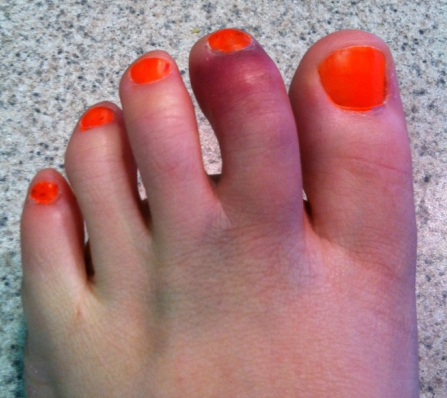
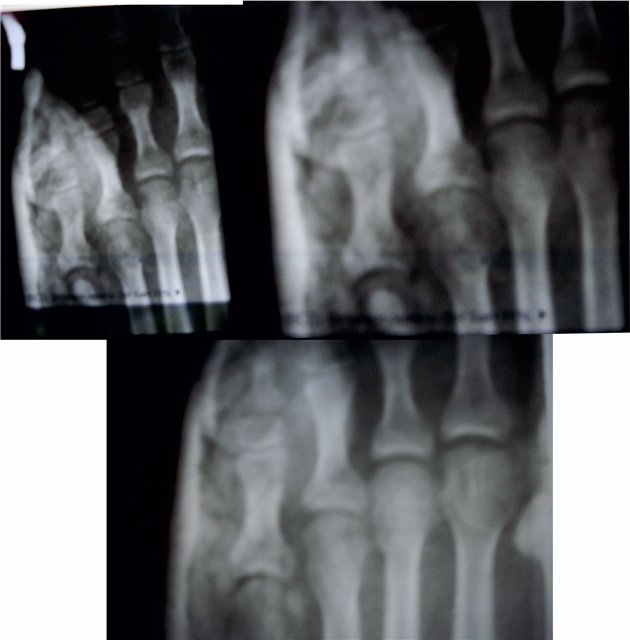
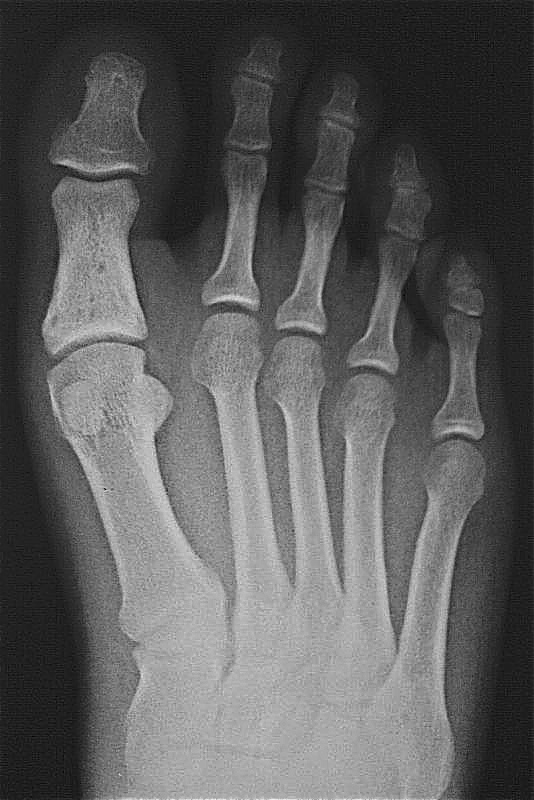
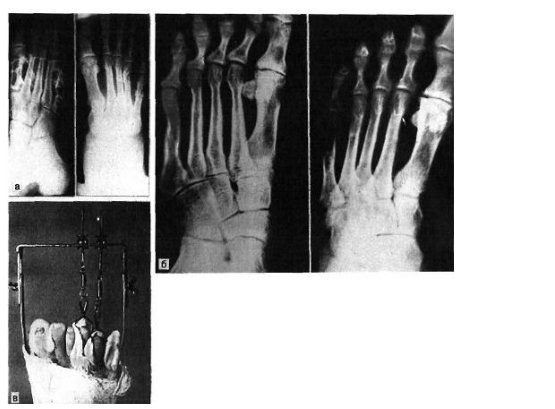
| मध्य पैर की अंगुली का फ्रैक्चर। फोटो के पैर की उंगलियों के फंगल का फ्रैक्चर |
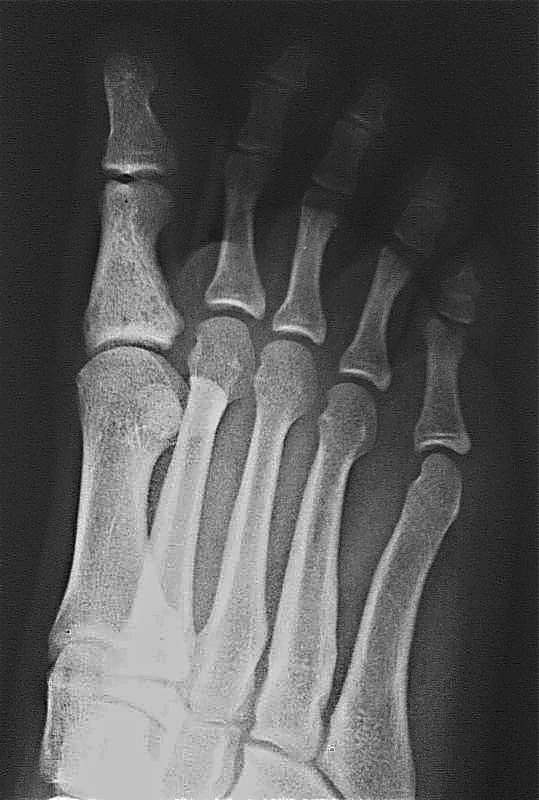
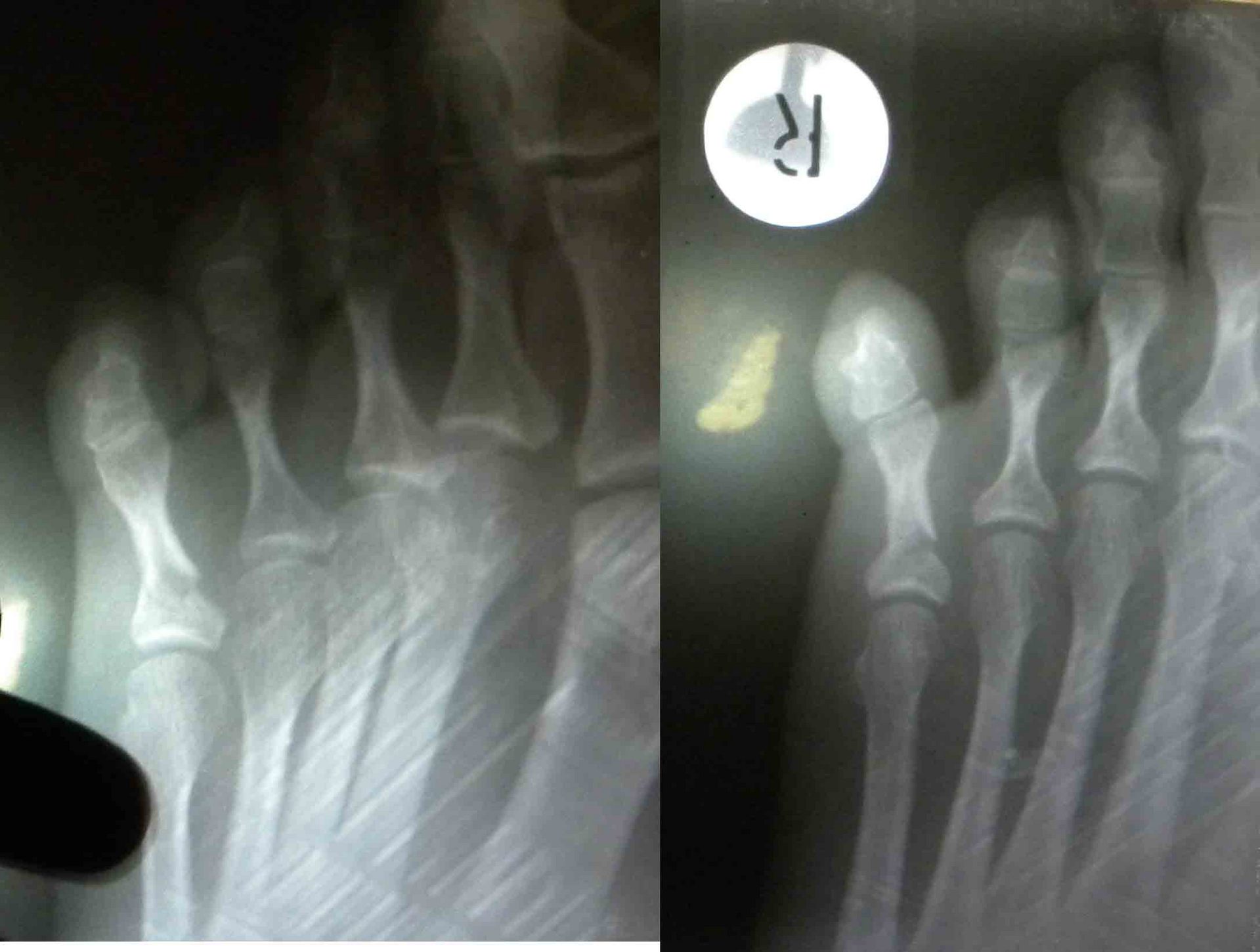
पैर की उंगलियों का फाल्गुन क्या हैइस तरह के फ्रैक्चर अक्सर होते हैं। यह इस तथ्य के कारण है कि उंगलियों के फालंज बाहरी प्रभावों से कम संरक्षित हैं। ज्यादातर, फ्रैक्चर सीधे आघात के कारण होते हैं और अपेक्षाकृत कम ही अप्रत्यक्ष रूप से होते हैं। I और II उंगलियों के डिस्टल फालैंग सबसे अधिक बार फ्रैक्चर के अधीन होते हैं। दूसरों के साथ तुलना में ये अंगुलियां अधिक प्रमुख हैं। फालानक्स का पूरा फ्रैक्चर अनुप्रस्थ, तिरछा, टी-आकार या कमिटेड हो सकता है। अंगूठे के डिस्टल फलाक्स के एपिफिसिस के दुर्लभ आँसू। समीपस्थ फलन का कमानीकृत फ्रैक्चर अपेक्षाकृत आम है। पैर की उंगलियों के फंगल के फ्रैक्चर के लक्षणचोट के बाद पहले घंटों के दौरान पैर की उंगलियों के फाल्गन्स के फ्रैक्चर के मामले में, महत्वपूर्ण सूजन, तालमेल के दौरान फ्रैक्चर के स्तर पर दर्द, साथ ही घायल उंगली पर अक्षीय भार और उंगली के निष्क्रिय आंदोलनों का निर्धारण किया जाता है; ब्रूसिंग पार्श्व और पीछे की सतहों पर निर्धारित किया जाता है, कम बार प्लांटर की तरफ। ज्यादातर मामलों में पैर की उंगलियों के फाल्गन्स के बंद फ्रैक्चर के साथ टुकड़ों का विस्थापन नहीं होता है। कभी-कभी एक्स्टेंसर का जोर टुकड़ों के कोणीय विस्थापन की ओर जाता है, पीछे की तरफ एक कोण। विशेष रूप से तेजी से ऑफसेट अंगूठे के समीपस्थ फलन पर व्यक्त किया जाता है। दर्द और लंगड़ाहट लंबे समय तक बनी रहती है। दर्द को कम करने के लिए, रोगी आमतौर पर एड़ी पर सहारा देता है। बहुत बार, एक फ्रैक्चर जो चोट के समय बंद लग रहा था, जटिल है, क्योंकि फ्रैक्चर साइट के ऊपर की त्वचा भी क्षतिग्रस्त है और प्राकृतिक रूप से क्षतिग्रस्त है। नाखून का बिस्तर अक्सर क्षतिग्रस्त और संक्रमण की साइट है। पैर की उंगलियों के फंगल के निदानपैर की उंगलियों के फंगल के फ्रैक्चर की जांच ललाट और पार्श्व के अनुमानों में रेडियोग्राफिक रूप से की जाती है। टुकड़ों के विस्थापन को स्पष्ट करने के लिए, अर्ध-पक्षीय प्रक्षेपण (तिरछा में) में एक स्नैपशॉट बनाया गया है। कई डॉक्टरों को सीसमॉयड हड्डी के फ्रैक्चर की याद आती है। ऐसी हड्डियों के फ्रैक्चर, विशेष रूप से पहली उंगली का फ्रैक्चर, केवल रेडियोलॉजिकल रूप से पहचाना जा सकता है। पहली उंगली के सीसमॉयड हड्डी के थकावट वाले फ्रैक्चर हैं। कभी-कभी एक कैलस के विकास के बाद ही निश्चितता के साथ एक सीसमाइड हड्डी के फ्रैक्चर को पहचानना संभव है। अक्सर, एक गलत संयुक्त का गठन होता है। यह माना जाता है कि सीसेमॉइड हड्डी थकान फ्रैक्चर के रूप में पेरेस्त्रोइका प्रक्रिया के विकास के परिणामस्वरूप एक लोब्यूलर संरचना प्राप्त करती है। रेडियोग्राफ पढ़ते समय अंतर निदान में, किसी को मेटाटार्सोफैंगलियल आर्टिक्यूलेशन (द्विदलीय, त्रिकोणीय) के क्षेत्र I में सीसमॉयड हड्डियों के जन्मजात विस्तार के बारे में पता होना चाहिए, जो आधे मामलों में द्विपक्षीय है। फ्रैक्चर के विपरीत, अतिरिक्त हड्डियों में एक गोल आकार और स्पष्ट आकृति होती है। सीसमॉइड हड्डी के फ्रैक्चर को टुकड़े की दाँतेदार सतह की विशेषता है। पैर की उंगलियों के फालानक्स फ्रैक्चर का उपचारएक नियम के रूप में, पैर की उंगलियों के फ्रैक्चर वाले रोगियों का उपचार एक आउट पेशेंट के आधार पर किया जाता है। अस्थायी विकलांगता की अवधि छोटी है। विस्थापन के बिना उंगलियों के फालैंग्स के फ्रैक्चर पर, एक परतदार पैच को कई परतों में संबंधित उंगली पर लागू किया जाता है। उपचार की इस पद्धति के साथ काम करने की क्षमता 2 सप्ताह के बाद बहाल हो जाती है। बिना किसी स्थिरीकरण के इस तरह के फ्रैक्चर को छोड़ना गलत माना जाना चाहिए। एक प्लास्टर स्प्लिंट की मदद से स्थिरीकरण अत्यधिक, बोझिल होता है, कुछ मामलों में स्प्लैश दर्द को बढ़ाता है और विकलांगता की अवधि को बढ़ाता है। एक चिपचिपा पैच का उपयोग आपको चोट के बाद पहले दिनों से घायल उंगली के जोड़ों में सक्रिय आंदोलनों को शुरू करने की अनुमति देता है, जिससे भविष्य में इसके कार्य पर सकारात्मक प्रभाव पड़ता है। आमतौर पर 2-3 वें दिन, पट्टी कमजोर हो सकती है, और फिर इसे एक चिपचिपा प्लास्टर के साथ फिर से समर्थन किया जाता है। कई फ्रैक्चर के मामले में, 2-3 सप्ताह की अवधि के लिए "जूता" के रूप में प्लास्टर कास्ट के साथ स्थिरीकरण किया जाता है। पहली उंगली के समीपस्थ फलन के फ्रैक्चर के मामले में, प्लास्टर स्थिरीकरण 4 सप्ताह तक रहता है। टुकड़ों के विस्थापन के साथ पैर की उंगलियों के फ्रैक्चर्स का उपचार कोई विशेष कठिनाइयों को प्रस्तुत नहीं करता है। क्षतिग्रस्त उंगली की धुरी के साथ खींचकर सबसे अधिक बार विस्थापन को हटा दें। इस परिणाम के लिए कंकाल-ज़ैध टायर का उपयोग करके कंकाल के कर्षण के उपयोग से सर्वोत्तम परिणाम सुनिश्चित किए जाते हैं। टुकड़ों के एक बड़े विस्थापन के साथ, कंकाल का कर्षण मैनुअल रिपोजिशन के बाद लगाया जाता है, जिसकी मदद से वे टुकड़ों के सही खड़े होने को प्राप्त करने का प्रयास करते हैं। कर्षण को प्राथमिक कैलस (10-15 दिनों) के गठन तक जारी रखा जाता है। आगे और लगाए प्लास्टर कास्ट फ्रैक्चर की चिकित्सा को पूरा करने के लिए "जूते" के रूप में। बोगदानोव या किरचनर की एक पतली छड़ द्वारा फिक्सेशन के साथ टुकड़ों का ओपन रिपोजिशन दिखाया गया है जब रूढ़िवादी तरीके से टुकड़ों के विस्थापन को खत्म करना असंभव है। टुकड़ों के विस्थापन के साथ पैर की उंगलियों के फालैंग्स के फ्रैक्चर के लिए विकलांगता की औसत अवधि 3-4 सप्ताह है। यदि आपको पैर की उंगलियों के फाल्कन फ्रैक्चर हैं, तो कौन से डॉक्टरों से परामर्श किया जाना चाहिए
प्रचार और विशेष प्रस्तावचिकित्सा समाचार14.08.2017 15 अगस्त से 15 सितंबर, 2017 तक, मैडिस क्लिनिक नेटवर्क में स्कूलों और किंडरगार्टन के परीक्षण के लिए एक विशेष मूल्य मान्य है। 18.04.2017 उत्तरी कैरोलिना विश्वविद्यालय के वैज्ञानिकों ने पाया कि इम्युनोडेफिशिएंसी वायरस न केवल रक्त कोशिकाओं (टी कोशिकाओं) में पाया जा सकता है, बल्कि शरीर के अन्य ऊतकों में भी पाया जा सकता है। विशेषज्ञों ने निर्धारित किया है कि वायरस तथाकथित मैक्रोफेज (अमीबा जैसी कोशिकाओं) के अंदर स्थित हो सकता है। 13.04.2017 रूसी संघ के स्वास्थ्य मंत्रालय ने बच्चों में उपयोग के लिए ड्रग रेवोलिड (एल्ट्रोम्बोपाग) को मंजूरी दी। नई दवा यह क्रोनिक इम्यून थ्रोम्बोसाइटोपेनिया (अज्ञातहेतुक थ्रोम्बोसाइटोपेनिक पुरपुरा, आईटीपी), एक दुर्लभ रक्त प्रणाली रोग से पीड़ित रोगियों को दिखाया गया है। सारकोमास सभी घातक ट्यूमर का लगभग 5% बनता है। वे उच्च आक्रामकता की विशेषता है, हेमेटोजेनस मार्ग द्वारा तेजी से फैलता है और उपचार के बाद छूटने की प्रवृत्ति है। कुछ सार्कोमा वर्षों में विकसित होते हैं, कुछ भी नहीं दिखाते ... वायरस न केवल हवा में मंडराते हैं, बल्कि अपनी गतिविधि को बनाए रखते हुए, हैंड्रिल, सीटों और अन्य सतहों पर भी गिर सकते हैं। इसलिए, यात्राओं या सार्वजनिक स्थानों पर यह न केवल अन्य लोगों के साथ संचार को बाहर करने के लिए वांछनीय है, बल्कि इससे बचने के लिए भी ... अच्छी दृष्टि लौटना और चश्मे और कॉन्टैक्ट लेंस को हमेशा के लिए अलविदा कहना कई लोगों का सपना होता है। अब इसे जल्दी और सुरक्षित रूप से वास्तविकता बनाया जा सकता है। लेजर दृष्टि सुधार की नई विशेषताएं पूरी तरह से फेम्टो-लेसिक संपर्क रहित तकनीक खुलती हैं। कॉस्मेटिक की तैयारीहमारी त्वचा और बालों की देखभाल करने के लिए डिज़ाइन वास्तव में उतना सुरक्षित नहीं हो सकता है जितना हम सोचते हैं। आधे से अधिक पैर की हड्डियों को उंगलियों के फालैंग्स द्वारा दर्शाया जाता है, और, हालांकि ये हड्डियां बहुत छोटी हैं, अगर वे क्षतिग्रस्त हो जाती हैं, तो देर से या अनुचित उपचार के कारण चलने और गंभीर जटिलताओं में काफी कठिनाई हो सकती है। इस तरह की पैर की चोट असामान्य नहीं है, क्योंकि उंगलियों को बाहरी प्रभावों को नुकसान पहुंचाने से थोड़ा संरक्षित किया जाता है। नुकसान प्रभावों के कारण हो सकता है, पैरों पर भारी वस्तुएं गिरना, अत्यधिक भार। पैथोलॉजिकल फ्रैक्चर भी हैं - वे कुछ बीमारियों के कारण होते हैं जो ताकत में उल्लेखनीय कमी लाते हैं। अस्थि ऊतक। उदाहरण के लिए, यह ऑस्टियोपोरोसिस, ट्यूमर, ऑस्टियोमाइलाइटिस, हाइपरपरथायरायडिज्म में होता है। सबसे अधिक बार अंगूठे और दूसरे पैर के अंगूठे में फ्रैक्चर होते हैं। इसके अलावा, पहली उंगली के सीसमॉयड हड्डी के तथाकथित थकान फ्रैक्चर अक्सर होते हैं। नैदानिक अभिव्यक्तिउंगली के फ्रैक्चर के मुख्य लक्षण अक्सर इस स्थान पर अन्य प्रकार की चोट के संकेतों के समान होते हैं। इसकी उपस्थिति को निर्धारित करना मुश्किल हो सकता है या इसे खरोंच से अलग कर सकता है, लेकिन आपको हमेशा समय पर नियुक्ति के लिए एक सटीक निदान करना चाहिए। प्रभावी उपचार। पैर की अंगुली के फ्रैक्चर के लक्षण अन्य साइटों से फ्रैक्चर के संकेत के समान हैं। विश्वसनीयता की डिग्री के अनुसार सापेक्ष और पूर्ण लक्षणों को आवंटित करें। रिश्तेदार हमें यह धारणा बनाने की अनुमति देते हैं कि उंगली टूट गई है, और पूर्ण फ्रैक्चर के विश्वसनीय संकेत हैं।
सापेक्ष लक्षण
पूर्ण लक्षण
जब बंद-प्रकार के फ्रैक्चर बनते हैं, तो खंडित विस्थापन आमतौर पर मनाया नहीं जाता है। कभी-कभी विस्तार की मांसपेशियां टुकड़ों के कोणीय विस्थापन की ओर ले जाती हैं। सबसे अधिक बार मनाया जाने वाला विस्थापन, अगर उसके समीपस्थ फलन में बड़े पैर की अंगुली का फ्रैक्चर है। यदि इस स्थिति में हड्डी एक साथ बढ़ती है, तो चलने पर दर्द लंबे समय तक रहता है। दर्द को कम करने के लिए, रोगी एड़ी पर कदम रखता है। बहुत बार, एक बंद फ्रैक्चर एक खुला हो जाता है अगर चोट की जगह पर प्युलुलेंट-नेक्रोटिक जटिलताओं का विकास होता है। अक्सर नाखून बिस्तर को नुकसान होता है, जो संक्रमण का द्वार बन सकता है। पैर की अंगुली फ्रैक्चर के साथ, नैदानिक तस्वीर हमेशा स्पष्ट नहीं होती है, खासकर अगर पैर के टुकड़े को विस्थापित किए बिना पैर की अंगुली टूट जाती है या केवल एक छोटी सी दरार होती है। ऐसे मामलों में, रोगी अक्सर लक्षणों की अनदेखी करता है और फ्रैक्चर की उपस्थिति से अनजान होता है। इसलिए, पैर की किसी भी चोट के मामले में, संभव जटिलताओं से बचने के लिए जल्द से जल्द डॉक्टर से परामर्श करना आवश्यक है। निदान
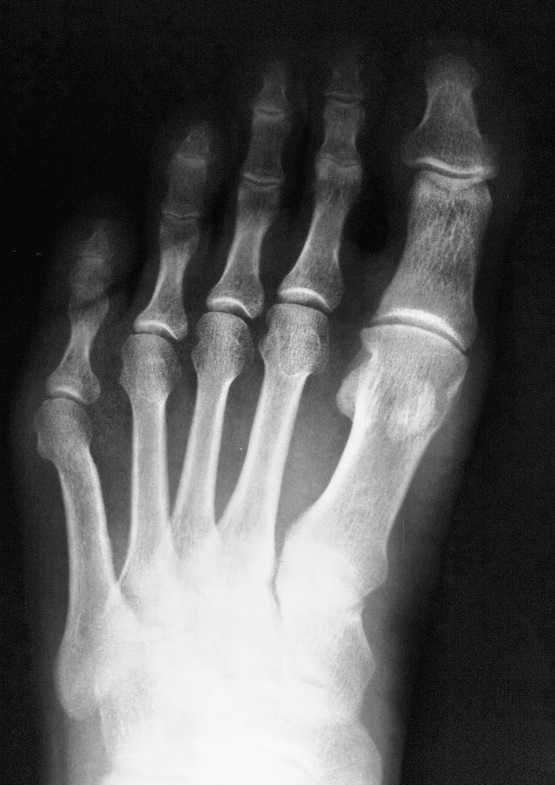
विश्वसनीय निदान और phalangeal क्षति का सटीक स्थानीयकरण केवल दो अनुमानों में एक्स-रे द्वारा स्थापित किया जा सकता है। कभी-कभी आपको तिरछा प्रक्षेपण में एक तस्वीर लेनी होती है। यह अध्ययन आपको 99% की सटीकता के साथ एक सटीक निदान करने की अनुमति देता है। दो अनुमानों में रेडियोग्राफी डॉक्टर को यह निर्धारित करने की अनुमति देता है कि कौन सी उंगली टूट गई है, दोष का स्थानीयकरण और हड्डी के टुकड़े का स्थान, जो चिकित्सक को उपचार की रणनीति पर निर्णय लेने की अनुमति देता है। सीसमॉइड (अतिरिक्त) अस्थि भंग को पहचानना मुश्किल हो सकता है। उनकी उपस्थिति केवल रेडियोग्राफिक रूप से सेट की जा सकती है। कभी-कभी सीसमॉयड हड्डी को नुकसान केवल कैलस के गठन के बाद ही पाया जा सकता है। जटिलताओंपैर की अंगुली का फ्रैक्चर उन मामलों में भी गंभीर परिणाम दे सकता है जहां चोट अपेक्षाकृत मामूली थी। कुछ लोग जो घायल हुए हैं वे चिकित्सा सहायता लेने के लिए जल्दी नहीं करते हैं, क्योंकि वे क्षति को महत्वपूर्ण नहीं मानते हैं या संदेह नहीं करते हैं कि उंगली टूट गई है, और परिणामस्वरूप, वे एक सफल आत्म चिकित्सा की उम्मीद में समय खो देते हैं। कभी-कभी वसूली सफल होती है, और कभी-कभी जटिलताएं चोट की तुलना में अधिक असुविधा लाती हैं। शुरुआती और विलंबित जटिलताएं हैं। प्रारंभिक शामिल हैं: खुले फ्रैक्चर, हेमटोमा। देर से जटिलताओं: पुराना दर्द, गठिया, ऑस्टियोमाइलाइटिस, एंकिलोसिस (सीमित गतिशीलता), उंगली की विकृति, झूठी संयुक्त (गैर-संघ), कैलस। एक समय पर और सटीक निदान डॉक्टर को जल्द से जल्द सही उपचार निर्धारित करने की अनुमति देगा, जो रोक देगा खतरनाक परिणाममामूली मामूली लेकिन गंभीर चोट। इलाज
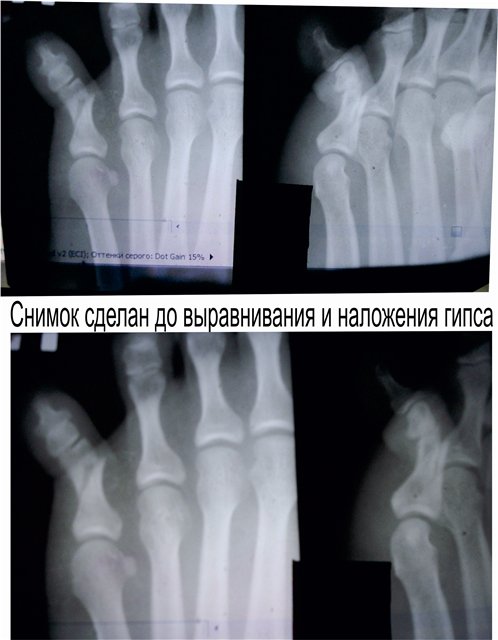
यदि कोई संदेह है कि उंगली टूट गई है, तो तुरंत डॉक्टर से परामर्श करना या एम्बुलेंस को कॉल करना आवश्यक है। दर्द और सूजन को कम करने के लिए, आप चोट वाली जगह पर ठंड लगा सकते हैं। Immobilizing ड्रेसिंग को अपने दम पर नहीं बनाया जाना चाहिए, क्योंकि अतिरिक्त आघात या टुकड़ों के विस्थापन का कारण होना संभव है। एक नियम के रूप में, ऐसी चोटों वाले रोगियों का इलाज एक सर्जन द्वारा एक आउट पेशेंट के आधार पर किया जाता है। उपचार की रणनीति इस बात पर निर्भर करती है कि कौन सी उंगली टूटी हुई है, जिसमें फालानक्स, फ्रैक्चर का प्रकार, जटिलताओं और अन्य परिस्थितियों की उपस्थिति है। यदि जटिलताएं हैं, तो सर्जरी आवश्यक है। कभी-कभी इसे रिपोजिशन और कंकाल कर्षण दिखाया जाता है। स्थिरीकरण की हमेशा सिफारिश की जाती है। उसकी विधि फ्रैक्चर की गंभीरता और स्थान पर निर्भर करती है: यह चिपकने वाला टेप, एक प्लास्टर स्प्लिंट या "जूता" के रूप में प्लास्टर कास्ट से बनाई गई पट्टी हो सकती है। प्लास्टर के स्थिरीकरण की अवधि क्षति की गंभीरता और पुनर्जनन अवधि के दौरान जटिलताओं की उपस्थिति से निकटता से संबंधित है। अस्थायी विकलांगता दो से चार सप्ताह तक रह सकती है। फ्रैक्चर रिकवरी - मूल तकनीक सबसे तेज़ चिकित्सा और फ़ंक्शन की सबसे अच्छी बहाली के लिए, प्लास्टर पट्टी को हटाने के बाद, फिजियोथेरेप्यूटिक प्रक्रियाएं और चिकित्सीय अभ्यास निर्धारित हैं। एक उंगली के फ्रैक्चर के लक्षण एक उंगली के फालानक्स के फ्रैक्चर
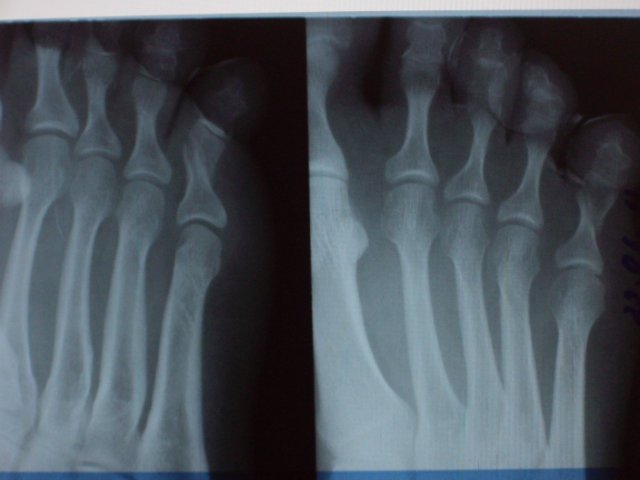
... 2-5 मेटाटार्सल हड्डियों के डायफिसिस के कम्यूटेड फ्रैक्चर की डिग्री, 5 उंगलियों के समीपस्थ फलन का फ्रैक्चर, एक्सटेंडर कण्डरा का टूटना दाहिने पैर की 4 उंगलियां। ... 2-5 मेटाटार्सल हड्डियों के डायफिसिस के कम्यूटेड फ्रैक्चर की डिग्री, 5 उंगलियों के समीपस्थ फलन का फ्रैक्चर, एक्सटेंडर कण्डरा का टूटना दाहिने पैर की 4 उंगलियां।
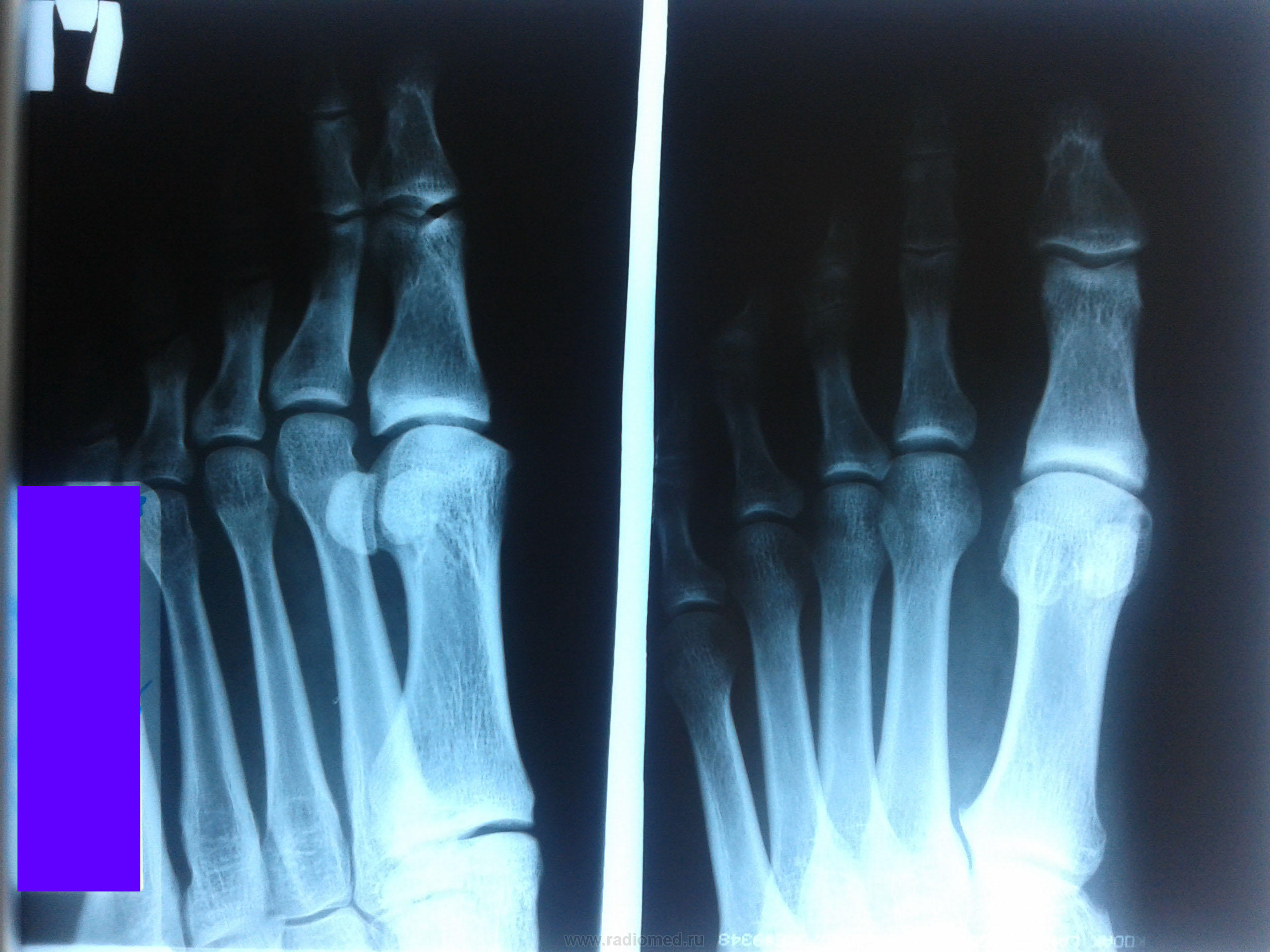
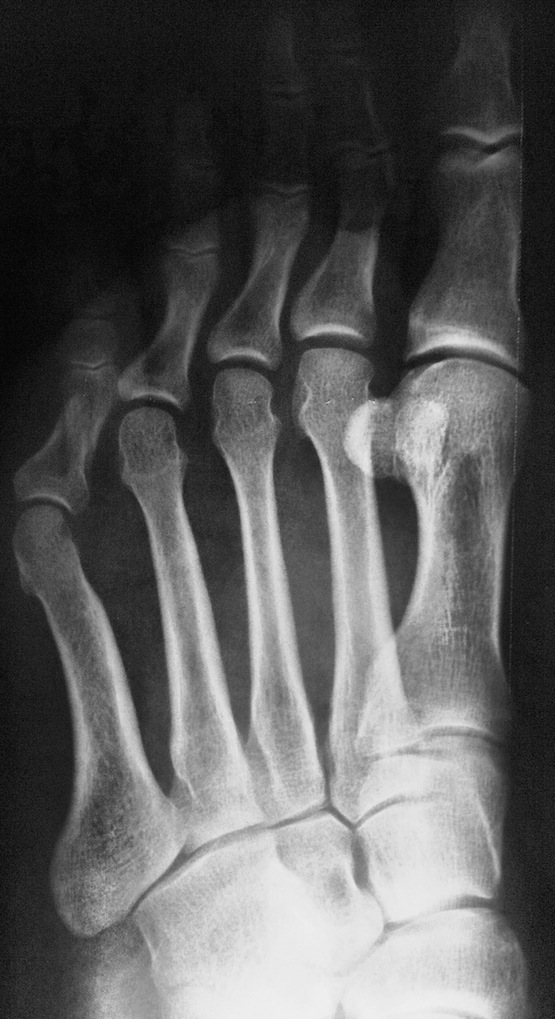
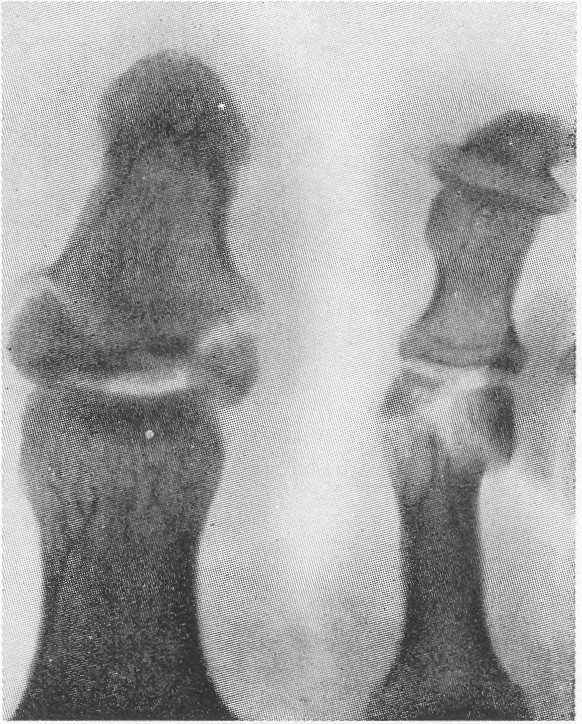
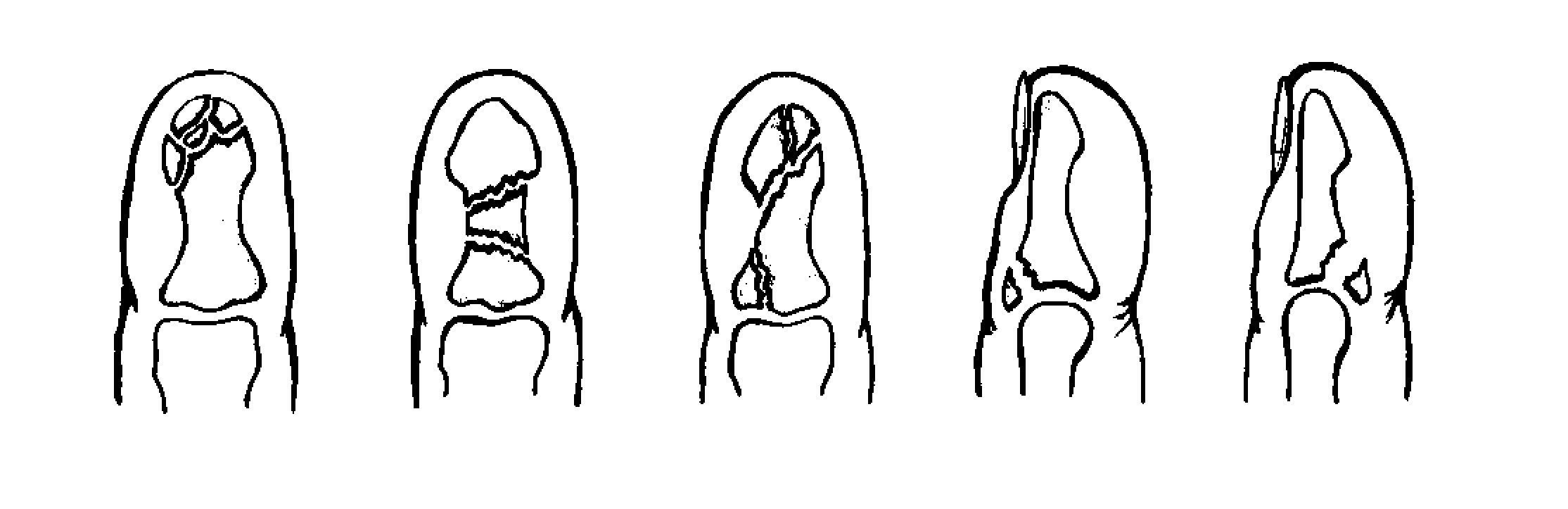
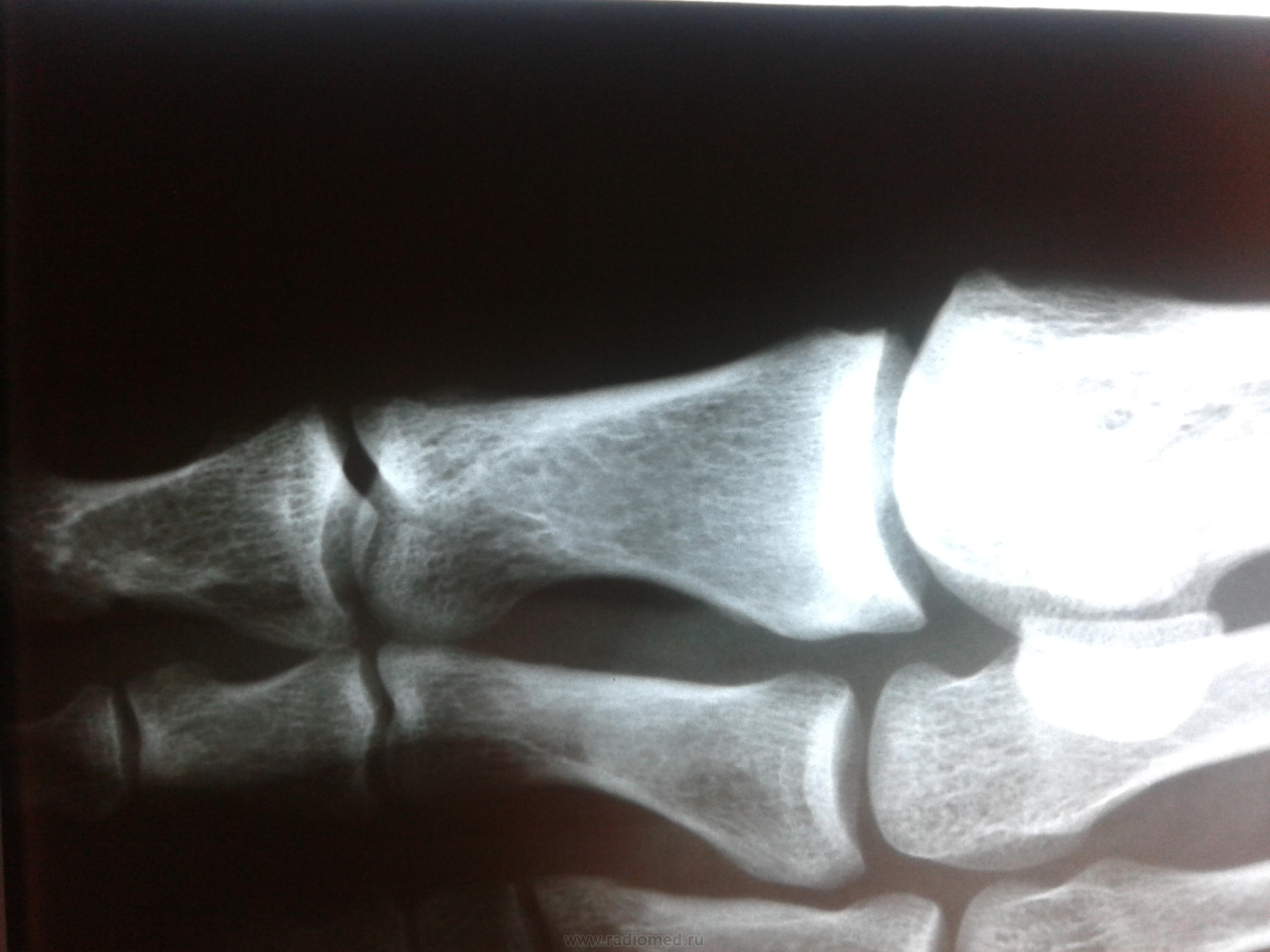
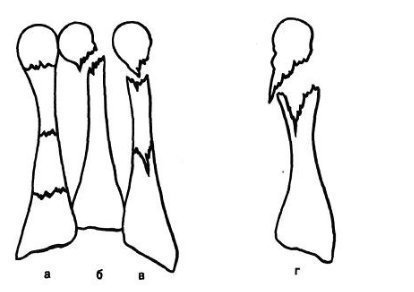
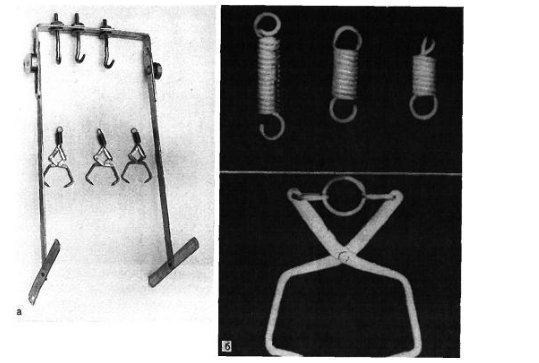
फ्रैक्चर और सबसे आगे के फ्रैक्चर विभिन्न स्रोतों के आंकड़ों के अनुसार, वे इस स्थानीयकरण के सभी नुकसान के 27.6 से 62.6% तक हैं। इनमें उंगलियों के फालैंग्स के फ्रैक्चर और मेटाटार्सल हड्डियों के फ्रैक्चर शामिल हैं। पैर की उंगलियों के फाल्गन्स के फ्रैक्चर अक्सर होता है, क्योंकि, पैर का अंतिम भाग होने के नाते, उंगलियों को बाहरी प्रभावों से कम से कम संरक्षित किया जाता है। ज्यादातर अक्सर ऐसी चोटें प्रत्यक्ष चोट में होती हैं, कम बार अप्रत्यक्ष चोटों में (एक ऊंचाई से गिरने, एक निश्चित भारी वस्तु को पैर से मारना, आदि)। अप्रत्यक्ष चोट तंत्र मुख्य रूप से एथलीटों में होता है। I और II पैर की उंगलियों के डिस्टल फलांक्स, जो बहुत अधिक प्रमुख और सबसे कम संरक्षित हैं, वे फ्रैक्चर के लिए अतिसंवेदनशील होते हैं। उंगलियों के फालेंजों की चोटों को एक महान विविधता द्वारा प्रतिष्ठित किया जाता है - एक साधारण फ्रैक्चर से लेकर कमनीय मूर्तियां (चित्र। 4.1)। फालेंजों के अधूरे (आंशिक) फ्रैक्चर के मामले में, हड्डी के ऊतकों का एक टुकड़ा अक्सर समीपस्थ या डिस्टल फालानक्स के क्षेत्र में एक छोटे से पच्चर के रूप में होता है। एक ही समय में एक फालानक्स के दो टुकड़ों का पृथक्करण संभव है। फालानक्स के पूर्ण फ्रैक्चर को अनुप्रस्थ, तिरछा, टी-आकार और कमिटेड किया जा सकता है। अंगूठे के डिस्टल फलांक्स का एपिफिसिस कम आम है। समीपस्थ फलन का एक कमानी फ्रैक्चर काफी आम है। क्लिनिकल तस्वीर चोट लगने के बाद पहले घंटों के दौरान पैर की उंगलियों के फाल्गन्स के फ्रैक्चर के मामले में, महत्वपूर्ण सूजन, तालमेल के दौरान फ्रैक्चर के स्तर पर दर्द, साथ ही घायल उंगली पर अक्षीय भार और इसके निष्क्रिय आंदोलनों के दौरान, पार्श्व और पृष्ठीय सतहों पर उभार, कम अक्सर तल के किनारे निर्धारित होते हैं। ज्यादातर मामलों में पैर की उंगलियों के फाल्गन्स के बंद फ्रैक्चर के साथ टुकड़ों का विस्थापन नहीं होता है, लेकिन कभी-कभी एक्स्टेंसर पुल के कोण से पीछे तक टुकड़ों के कोणीय विस्थापन की ओर जाता है। अंजीर। 4.1। पैर की उंगलियों के फाल्गन्स के प्रकार।
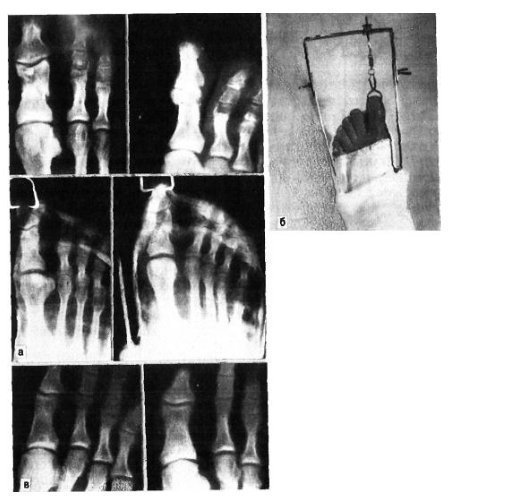
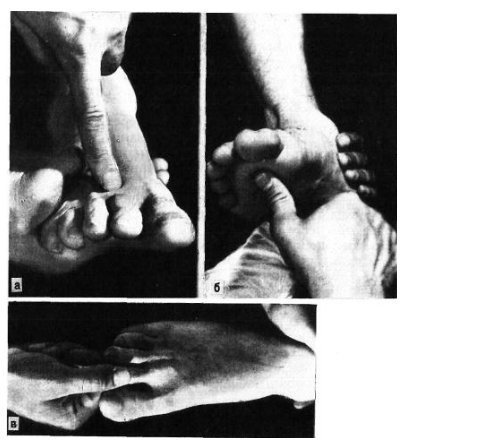
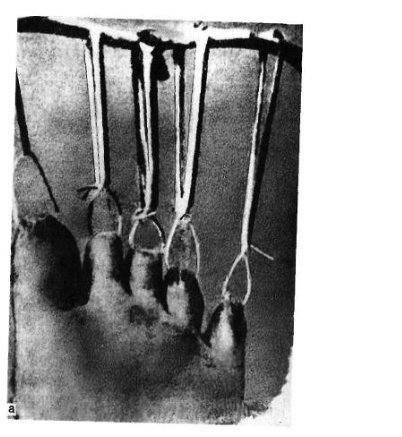
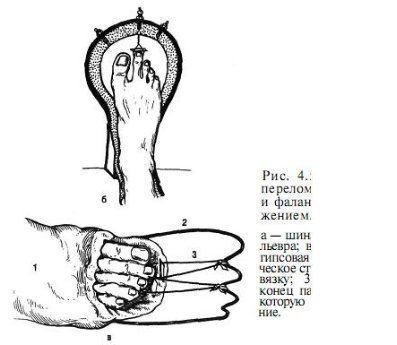
विशेष रूप से तेजी से ऑफसेट अंगूठे के समीपस्थ फलन पर व्यक्त किया जाता है। यदि इस स्थिति में फ्रैक्चर एक साथ बढ़ता है, अर्थात्। कोणीय विस्थापन के साथ, दर्द और लंगड़ापन लंबे समय तक रहता है। पैर को फैलाते हुए, रोगी आमतौर पर एड़ी को समर्थन स्थानांतरित करता है। इस बात पर जोर दिया जाना चाहिए कि बहुत बार फ्रैक्चर जो चोट के समय बंद होने के लिए लगता था, जटिल है, क्योंकि फ्रैक्चर साइट के ऊपर की त्वचा भी क्षतिग्रस्त और नेक्रोटाइज़्ड है। नाखून बिस्तर अक्सर क्षतिग्रस्त हो जाता है और संक्रमण का प्रवेश द्वार हो सकता है। रेडियोडायगनोसिस पैर की उंगलियों के फ्रैक्चर के लिए एक्स-रे परीक्षा ललाट और पार्श्व अनुमानों में की जाती है। अर्द्ध-पार्श्व (तिरछा) प्रक्षेपण का सहारा लिए गए टुकड़ों के विस्थापन की दिशा और डिग्री को स्पष्ट करने के लिए। कई डॉक्टर अभी भी सीसमाइड हड्डियों को तोड़ने की संभावना पर संदेह नहीं करते हैं। ये फ्रैक्चर और विशेष रूप से अंगूठे को केवल रेडियोलॉजिकल रूप से पहचाना जा सकता है। दो अनुमानों में सामान्य रेडियोग्राफ़ के अलावा, ज़ेडजेनिडेज़ के अनुसार पैर के विशेष स्टैकिंग को सीसमाइड हड्डी के अस्थिभंग का पता लगाने की आवश्यकता होती है: चित्र पेट की तरफ रोगी की स्थिति में प्लांटर की तरफ से लिए जाते हैं। कभी-कभी एक कैलस की उपस्थिति के बाद ही एक सीसमॉयड हड्डी के फ्रैक्चर को पहचानना संभव है, हालांकि यह हमेशा नहीं बनता है और इन मामलों में एक गलत संयुक्त का गठन होता है। दूसरे शब्दों में, कुछ मामलों में, एक सीसमाइड हड्डी का फ्रैक्चर अपरिचित रह सकता है। विभेदक निदान में, रेडियोग्राफ का विश्लेषण करते हुए, किसी व्यक्ति को पहले मेटाटार्सोफैंगल जोड़ के क्षेत्र में सीसमॉयड हड्डियों के जन्मजात दरार की संभावना के बारे में पता होना चाहिए, और आधे मामलों में यह द्विपक्षीय (द्विदलीय, त्रिपक्षीय विभाजन) है। बरकरार गौण हड्डियों में एक गोल आकार और स्पष्ट आकृति होती है। सीसमॉइड हड्डियों के फ्रैक्चर को खंडित सतह की विशेषता है। इलाज आमतौर पर पैर की उंगलियों के फाल्गन्स का इलाज पॉलीक्लिनिक स्थितियों में किया जाता है, उनके साथ अस्थायी विकलांगता की अवधि छोटी होती है। हम इस प्रकार के रूप में विस्थापन के बिना बाहर के phalanges के फ्रैक्चर के उपचार की सलाह देते हैं। नरम ऊतक डिस्टल फालैंग्स ने नोवोकेन के 2% समाधान के 2-3 मिलीलीटर इंजेक्शन लगाए। यह दर्द को दूर करता है, और आपको आगे जोड़तोड़ करने की अनुमति देता है। यदि सबमनल हेमोरेज है (और यह काफी सामान्य है), तो आपको मूर्खतापूर्वक नाखून शाफ्ट को लगभग स्थानांतरित करना चाहिए और हेमेटोमा को खाली करना चाहिए। फिर क्षतिग्रस्त फालानक्स को आयोडीन के एक शराबी समाधान के साथ इलाज किया जाता है और कई परतों में चिपकने वाला टेप के साथ पट्टी लगाई जाती है। यह क्षतिग्रस्त फालानक्स को स्थिर करने के लिए पर्याप्त है। प्लास्टर के साथ स्थिरीकरण Longuet यहाँ अनावश्यक, बोझिल है, और कभी-कभी दर्द बढ़ जाता है और विकलांगता की अवधि बढ़ जाती है। चिपकने वाला प्लास्टर का उपयोग आपको पहले दिनों से घायल उंगली के जोड़ में सक्रिय आंदोलनों को शुरू करने की अनुमति देता है, जो इसके कार्यों को अनुकूल रूप से प्रभावित करता है। 2-3 वें दिन, चिपकने वाली टेप के साथ कमजोर पट्टी तय की जाती है। विस्थापन के बिना या टुकड़ों के मामूली विस्थापन के साथ उंगलियों (अंगूठे को छोड़कर) के मध्य और समीपस्थ phalanges के फ्रैक्चर के मामले में, चिपकने वाली टेप के साथ स्थिरीकरण भी किया जाता है। 2-3 सप्ताह के लिए "जूता" के रूप में एक प्लास्टर कास्ट के साथ कई फ्रैक्चर के मामले में स्थिरीकरण किया जाता है। अंगूठे के समीपस्थ फालानक्स के मोड़ पर, 4 सप्ताह तक प्लास्टर स्थिरीकरण जारी रहता है। टुकड़ों के विस्थापन के साथ पैर की उंगलियों के फ्रैक्चर्स का उपचार कोई विशेष कठिनाइयों को प्रस्तुत नहीं करता है। विस्थापन को खत्म करने के लिए, वे अक्सर क्षतिग्रस्त उंगली को निकालने के लिए अक्षीय रूप से सहारा लेते हैं। इस उद्देश्य के लिए हमारे डिजाइन के टायर पर कंकाल कर्षण के उपयोग द्वारा सर्वोत्तम परिणाम सुनिश्चित किए जाते हैं (चेरक्स-ज़ेड टायर)। टुकड़ों के एक बड़े विस्थापन के साथ, मैनुअल रिपोजिशन के बाद कंकाल कर्षण लगाया जाता है, जिसकी मदद से खड़े होने के टुकड़े ठीक से तैनात किए जा सकते हैं। ट्रैक्शन तब तक जारी रहा जब तक कि प्राइमरी बोन स्पर (10-15 दिन) नहीं बन गया। भविष्य में, फ्रैक्चर की चिकित्सा को पूरा करने के लिए "जूते" के रूप में एक प्लास्टर कास्ट लगाओ। हम अवलोकन देते हैं। पतले बोगदानोव रॉड या किरचनर द्वारा फिक्सेशन के साथ अंशों का खुला पुनरावृत्ति दिखाया गया है जब रूढ़िवादी तरीके से टुकड़ों के विस्थापन को समाप्त करना असंभव है। टुकड़ों के विस्थापन के साथ पैर की उंगलियों के फाल्गन्स के फ्रैक्चर के लिए विकलांगता की औसत अवधि 3-4 सप्ताह। मेटाटार्सल हड्डियों के फ्रैक्चर कंकाल की हड्डी के फ्रैक्चर के 2.3% और पैर की हड्डी के फ्रैक्चर के 27.845% होते हैं, अलग-थलग होते हैं, कई होते हैं, और अन्य पैर की हड्डियों के फ्रैक्चर के साथ जोड़ा जा सकता है, अक्सर उंगलियों के फालैंगेस। बेस, डायफिसिस और सर्वाइकल मेटाटार्सल हड्डियों के फ्रैक्चर हैं। फ्रैक्चर लाइन तिरछा, अनुप्रस्थ, पच्चर के आकार का, आदि हो सकती है (छवि। 4.3)। ज्यादातर मामलों में, फ्रैक्चर एक सीधी चोट के परिणामस्वरूप होता है: पैर के सामने एक भारी वस्तु का गिरना, चलती गाड़ी के पहिये के नीचे पैर का गिरना। चोट के एक अप्रत्यक्ष तंत्र (ऊंचाई से गिरने, पैर की तेज टक) के मामले हैं। मेटाटार्सल हड्डियों का फ्रैक्चर तब होता है जब एक पैर पर गिरने से दर्दनाक वस्तु द्वारा विकसित बल मेटाटार्सल हड्डियों के प्रतिरोध की मात्रा से अधिक हो जाता है। फ्रैक्चर की प्रकृति और टूटी हुई मेटाटार्सल हड्डियों की संख्या दर्दनाक वस्तु के द्रव्यमान पर निर्भर करती है, पैर के एक विशेष खंड पर इसकी कार्रवाई की गति और दिशा। महत्वपूर्ण द्रव्यमान और गति के साथ, कतरनी तंत्र के अनुसार फ्रैक्चर होता है चौड़ाई में विस्थापित टुकड़ों के साथ, छोटे द्रव्यमान और गति के साथ - मोड़ तंत्र के साथ एक फ्रैक्चर, जिस पर टुकड़े विस्थापन नगण्य या अनुपस्थित है। चपटा के प्रकार से मेटाटार्सल हड्डियों का फ्रैक्चर काफी दुर्लभ है। यह तब होता है जब दर्दनाक बल की कार्रवाई हड्डी की सहायक सतह पर आती है। इन मामलों में चोट का तंत्र हड्डियों को कुचल रहा है। अप्रत्यक्ष चोट में पैर की मेटाटार्सल हड्डियों के फ्रैक्चर की प्रकृति इसके तंत्र पर निर्भर करती है: फ्लेक्सन, टुकड़ी, वेडिंग, ट्विस्टिंग। ज्यादातर मामलों में, दर्दनाक बल किसी के अपने शरीर की गंभीरता है। यदि समर्थन पैर की पीठ पर पड़ता है, तो पीछे के खंड की हड्डियों का एक फ्रैक्चर है - एड़ी और तालु। यदि, गिरने की स्थिति में, पैर तल के फ्लेक्सियन की स्थिति में होता है, तो मेटाटार्सर हड्डियों का फ्रैक्चर होता है। उनकी अखंडता का उल्लंघन उस समय होता है जब मेटाटार्सल हड्डियों के अंगुलियां और सिर समर्थन से टकराते हैं, और शरीर जड़ता से आगे बढ़ता रहता है। ऐसे मामलों में, मेटाटार्सल हड्डियों के फ्रैक्चर किसी भी स्तर पर हो सकते हैं। फ्रैक्चर तंत्र flexion है। यह भी ध्यान दिया जाना चाहिए कि गिरावट के समय पैर, एक नियम के रूप में, झुकने की प्रवृत्ति होती है, इसलिए लिस्प्रेंक संयुक्त में फ्रैक्चर अक्सर होते हैं, विशेष रूप से विचलन वाले। जाहिर है, यह भी मेटाटार्सल हड्डियों के आधारों के फ्रैक्चर पर चोट का तंत्र है। हमारे पास मेटाटार्सल हड्डियों के फ्रैक्चर के 181 अवलोकन हैं। प्रत्यक्ष हिंसा से फ्रैक्चर 58.5% में, अप्रत्यक्ष से - 41.5% मामलों में प्राप्त हुआ था। हमारे आंकड़ों के अनुसार, मेटाटार्सल हड्डी के फ्रैक्चर का स्थानीयकरण चोट के तंत्र पर निर्भर करता है। एक प्रत्यक्ष तंत्र के साथ, I, III और IV मेटाटार्सल हड्डियां अधिक बार फ्रैक्चर होती हैं, जबकि आईवी और वी मेटाटार्सल हड्डियों के साथ अप्रत्यक्ष फ्रैक्चर अधिक बार अप्रत्यक्ष होते हैं। चोट के अप्रत्यक्ष तंत्र के साथ मेटाटार्सल हड्डियों के आधार के फ्रैक्चर क्रमशः 30.7 और 17.9% मामलों में प्रत्यक्ष तंत्र की तुलना में अधिक थे। अप्रत्यक्ष (क्रमशः 45.3 और 29.3%) की तुलना में प्रत्यक्ष चोट के साथ इन हड्डियों के अस्थिभंग फ्रैक्चर बहुत अधिक बार दिखाई दिए। वी मेटैटारस के एक फ्रैक्चर का विशिष्ट स्थानीयकरण इसका आधार है। ऐसा फ्रैक्चर बहुत बार होता है और हड्डी के आधार से जुड़ी छोटी फाइब्युलर मांसपेशी कण्डरा के तेज संकुचन का परिणाम है। इन फ्रैक्चर का अक्सर स्ट्रेचिंग के रूप में निदान किया जाता है। सभी मामलों में, एनामनेसिस से, वे यह पता लगाते हैं कि क्या घायल पैर, अधिक या कम ऊंचाई से गिरने पर टक गया था, जब वाहन को सीढ़ियों पर छोड़ दिया गया था। यह ध्यान दिया जाना चाहिए कि वी मेटेटारस के आधार का एक फ्रैक्चर भी प्रत्यक्ष चोट के परिणामस्वरूप हो सकता है। प्रत्यक्ष चोट तंत्र का झुकाव और पैर को अंदर की ओर मोड़ना संभव है। कभी-कभी यह फ्रैक्चर पार्श्व टखने के एक फ्रैक्चर के साथ जोड़ा जाता है। हमें इसके व्यक्तिगत विकास के संस्करण के बारे में नहीं भूलना चाहिए, जिसे वयस्कों में देखा जा सकता है और अक्सर एक फ्रैक्चर के रूप में व्याख्या की जाती है। वी मेटाटार्सल हड्डी का फ्रैक्चर, साथ ही साथ मैं, दोनों को अलग किया जा सकता है और पैर की अन्य हड्डियों के फ्रैक्चर के साथ जोड़ा जा सकता है। क्लिनिकल तस्वीर मेटाटार्सल हड्डियों के ताजा फ्रैक्चर की नैदानिक तस्वीर हमेशा विशिष्ट नहीं होती है और चोट की प्रकृति, फ्रैक्चर के स्थान, टूटी हड्डियों की संख्या, टुकड़ों के महत्वपूर्ण विस्थापन की उपस्थिति या अनुपस्थिति पर निर्भर करती है। एक मेटाटार्सल का फ्रैक्चर एक बहुत अलग नैदानिक चित्र देता है, जिसके आधार पर मेटाटार्सल हड्डी टूट जाती है। सामान्य लक्षण विकृति और क्रेपिटस हैं; हड्डी के टुकड़ों की गतिशीलता शायद ही कभी निर्धारित होती है। मेटाटार्सल हड्डियों के फ्रैक्चर में एडिमा का परिमाण भी क्षति की गंभीरता और टूटी हड्डियों की संख्या पर निर्भर करता है। एक अपेक्षाकृत मामूली चोट और I या II मेटाटार्सल हड्डियों का एक फ्रैक्चर पैर की पीठ पर अधिक, हल्के सूजन को दर्शाता है। वी मेटाटार्सल हड्डी के आधार के फ्रैक्चर पर, फ्रैक्चर साइट के ऊपर पैर की पीठ-बाहरी सतह पर एक सीमित सूजन होती है, अक्सर टखने के जोड़ की बाहरी सतह पर सूजन फैलती है। मेटाटार्सल हड्डियों के फ्रैक्चर के मामलों में रक्तस्राव काफी सामान्य है और पैर के पार्श्व पक्षों पर, एक नियम के रूप में, स्थानीयकृत हैं। उनका आकार नरम ऊतकों और हड्डियों को नुकसान की गंभीरता और सीमा पर निर्भर करता है। फ्रैक्चर के क्षेत्र में स्थानीय दर्द से मेटाटार्सल हड्डियों का फ्रैक्चर अक्सर प्रकट होता है। दर्द और पड़ोसी की हड्डियां हैं, मुख्य रूप से नरम ऊतक की चोट के कारण। दर्द के स्थानीयकरण को स्पष्ट करने के लिए, चिकित्सक धीरे से तर्जनी के साथ सभी मेटाटार्सल हड्डियों (चित्र। 4.4, ए) के साथ तालमेल करता है। एक टूटी हुई हड्डी के सिर पर प्लांटर की तरफ से दबाने पर, आप जैकबसन (चित्र। 4.4,6) के अनुसार परिलक्षित दर्द का लक्षण पैदा कर सकते हैं। फ्रैक्चर साइट पर दर्द घायल उंगली को दबाना द्वारा चिह्नित है। परिलक्षित दर्द का लक्षण फ्रैक्चर साइट पर पाया जाता है और जब संबंधित उंगली के मेटाटारस के सिर को धक्का दिया जाता है (धक्का)। हालांकि, यदि इस लक्षण को गलत तरीके से पहचाना जाता है, तो मेटाटार्सल हड्डियों के फ्रैक्चर के संकेतों का पता नहीं लगाया जा सकता है। इसलिए, जब उंगलियों के डिस्टल फलांक्स पर टैप करते हैं, तो फ्रैक्चर के स्थान पर दर्द नहीं देखा जा सकता है, क्योंकि पैर की उंगलियां आसानी से मुड़ी हुई होती हैं या पक्षों पर विक्षेपित होती हैं और आवेग मेटाटार्सल हड्डियों में संचरित नहीं होता है (अपवाद अंगूठा)। इस लक्षण के साथ दर्द का पता लगाने के लिए, पूरी उंगली को पकड़ना और मेटाटार्सल हड्डी के सिर को धक्का देना आवश्यक है (चित्र। 4.4, सी)। उच्चारण विस्थापन के बिना एक मेटाटार्सल हड्डी के फ्रैक्चर पर, मरीज खुद रिसेप्शन में आ सकते हैं, पैर के बाहरी या अंदरूनी किनारे पर एड़ी पर कदम रख सकते हैं। पैर के किसी विशेष विभाग पर भार इस बात पर निर्भर करता है कि क्या मेटाटार्सल हड्डी टूटी हुई है - बाहर या अंदर से। टुकड़ों के एक महत्वपूर्ण विस्थापन के साथ मेटाटार्सल हड्डियों के कई फ्रैक्चर के साथ, पैर की एक स्पष्ट शिथिलता है, विशेष रूप से सहायक हड्डी, और एड़ी के कारणों पर भी कदम रखने का प्रयास तेज दर्द। परिलक्षित दर्द के कारण टखने के जोड़ में आंदोलन भी सीमित है। एक या दो मेटाटार्सल हड्डियों के फ्रैक्चर से पैर की विकृति नहीं होती है। यह इस तथ्य से समझाया जा सकता है कि शेष बरकरार मेटाटार्सल हड्डियां डूबने वाले के रूप में कार्य करती हैं। मेटाटार्सल हड्डियों के फ्रैक्चर के मामलों में एडिमा कभी-कभी मौजूद टुकड़ों के विस्थापन को अस्पष्ट कर सकती है। उसी कारण से, हड्डी के टुकड़ों की रोग संबंधी गतिशीलता का पता लगाना हमेशा संभव नहीं होता है। मेटाटार्सल हड्डियों के फ्रैक्चर के मामले में टुकड़ों के कोमल crepitus अक्सर एक उंगली के अंत की जांच करते समय पता लगाया जाता है, लेकिन यह हमेशा एक ही हेरफेर के साथ इसे फिर से प्राप्त करना संभव नहीं है, क्योंकि पहली परीक्षा के बाद सुगंध अक्सर बदल जाती है। सावधानीपूर्वक एकत्र किया गया इतिहास चोट के तंत्र और फ्रैक्चर की संभावना के मुद्दे को स्पष्ट करता है। हालांकि, नैदानिक परीक्षण के आधार पर निदान स्थापित करना हमेशा संभव नहीं होता है, इसलिए, रेडियोग्राफी आवश्यक है। रेडियोडायगनोसिस मेटाटार्सल हड्डियों के रेडियोग्राफ सीधे, पार्श्व और अर्ध-पार्श्व अनुमानों में किए जाते हैं। कुछ मामलों में, केवल बार-बार रेडियोग्राफी और पैर के विशेष बिछाने से मेटाटार्सल हड्डी के एक फ्रैक्चर की पहचान की जा सकती है। चोट के बाद पहले घंटों में प्राप्त रेडियोग्राफ पर अक्सर फ्रैक्चर को देखना असंभव होता है, और केवल 2 सप्ताह के बाद, और कभी-कभी 3-4 सप्ताह, दोहराया एक्स-रे के साथ, हड्डी के टुकड़ों के किनारों के पुनरुत्थान के कारण टुकड़ों के बीच की खाई चौड़ी और स्पष्ट रूप से दिखाई देती है। फ्रैक्चर लाइन और दरारें हड्डी के विभिन्न स्तरों पर स्थित हो सकती हैं और एक अलग दिशा होती हैं। हमारे रोगियों में से एक में, रेडियोग्राफ़ पर, फ्रैक्चर लाइन का बिल्कुल भी पता नहीं लगाया गया था। केवल 2 सप्ताह बाद, तस्वीर में एक फ्रैक्चर पाया गया, जिसकी रेखा को बढ़ाया गया था और प्राथमिक कैलस के संकेत थे। एक्स-रे डायग्नोस्टिक परीक्षणों का विश्लेषण यह आश्वस्त करता है कि एक चोट के मामले में एक एकल एक्स-रे परीक्षा हमेशा निदान स्थापित करने के लिए पर्याप्त नहीं होती है। नैदानिक लक्षणों को ध्यान में रखना आवश्यक है और, यदि फ्रैक्चर का संदेह है, तो 2 सप्ताह के बाद फिर से एक्स-रे का सहारा लें। मेटाटार्सल हड्डियों के आधार के फ्रैक्चर का रेडियोलॉजिकल निदान, विशेष रूप से III और IV, टुकड़ों के महत्वपूर्ण विस्थापन के बिना काफी कठिनाई है। इस तथ्य के कारण कठिनाइयाँ कि पैर की छवि, रियर-प्लांटर दिशा में बनाई गई है, वहां ठिकानों की छाया है। विभेदक निदान का संचालन करते समय, किसी को रेडियोग्राफ़ पर अतिरिक्त हड्डियों की उपस्थिति की संभावना के बारे में याद रखना चाहिए और उन्हें फ्रैक्चर के संकेत के रूप में नहीं मानना चाहिए। इलाज विस्थापन के बिना या टुकड़ों के एक मामूली विस्थापन के साथ मेटाटार्सल हड्डियों के फ्रैक्चर को एक बूट के रूप में घुटने के जोड़ के लिए एक गहरे प्लास्टर कास्ट के साथ फिक्सिंग के साथ अंग को उतारने के द्वारा इलाज किया जाता है। मेटाटार्सल हड्डियों के कई फ्रैक्चर के मामले में, हम इस ड्रेसिंग के प्लांटार भाग में अपने स्वयं के डिजाइन का एक धातु इंस्टेप डालते हैं। एक प्लास्टर कास्ट में निर्धारण का समय टूटी हुई हड्डियों की संख्या, फ्रैक्चर के स्थान और प्रकृति और औसत 3-5 सप्ताह पर निर्भर करता है। प्लास्टर पट्टी को हटाने के बाद, भौतिक चिकित्सा, मालिश, पूल में तैरना निर्धारित है। एक या दो मेटाटार्सल हड्डियों के फ्रैक्चर पर 3 वें सप्ताह में और कई फ्रैक्चर के मामले में 4 वें सप्ताह पर डोज्ड लोड की अनुमति है। प्लास्टर कास्ट को हटाने के बाद पहले दिनों में, पैर को कसकर टेप करने और जूते में धूप में सुखाना डालने की सिफारिश की जाती है, और कभी-कभी आर्थोपेडिक जूते का उपयोग करें। विस्थापित टुकड़ों के साथ मेटाटार्सल हड्डियों के फ्रैक्चर के उपचार में बड़ी कठिनाइयां उत्पन्न होती हैं। ऐसे मामलों में एक शर्त टुकड़ों की सावधानीपूर्वक तुलना है। शेष अनसुलझे विस्थापन, विशेष रूप से महत्वपूर्ण, दर्द, सूजन, पैर की विकृति, स्टेटिक्स का उल्लंघन का कारण बनता है। सबसे ज्यादा सरल तरीके से एक ऑफसेट के साथ मेटाटार्सल हड्डियों के फ्रैक्चर के मामले में टुकड़ों का पुनरावृत्ति, उन्हें विस्थापन के विपरीत दिशा में टुकड़े पर एक साथ दबाव के साथ उंगलियों के पीछे की धुरी के साथ मैनुअल थ्रस्ट द्वारा सही करना है। मैनुअल रिपोजिशन तकनीक इस प्रकार है। गर्म पानी के साथ क्षतिग्रस्त पैर के सावधानीपूर्वक उपचार के बाद और रोगी के साबुन को पीठ पर मेज पर रखा जाता है, संज्ञाहरण किया जाता है (फ्रैक्चर साइट पर नोवोकेन के 1% समाधान के 10 मिलीलीटर का प्रशासन)। अपर्याप्त संज्ञाहरण के साथ, एक सफल कमी पर भरोसा करना आवश्यक नहीं है। टुकड़े को फिर से भरने की सुविधा के लिए, पैर अंदर झुका हुआ है घुटने का जोड़ एक समकोण पर ताकि एड़ी मेज के किनारे पर टिकी हो। एक हाथ से सर्जन इसी उंगली की लंबाई के साथ एक खिंचाव पैदा करता है। टखने के जोड़ के लिए सहायक और पैर के निचले तीसरे। 1-2 मिनट के बाद, जब यह माना जा सकता है कि टुकड़े फैले हुए हैं, तो दूसरे हाथ की उंगली के साथ सर्जन पीछे या तल की सतह से विस्थापित बाहर के टुकड़े पर दबाव डालते हैं (जिस तरह से उन्हें स्थानांतरित किया जाता है या विस्थापन के विपरीत दिशा में होता है)। यदि सर्जन को रिपोजिशन के दौरान दोनों हाथों की उंगलियों से टुकड़ों पर हेरफेर करने की आवश्यकता होती है, तो टुकड़ों को फैलाने के लिए एक दूसरे सहायक की आवश्यकता होती है। मैनुअल रिपोजिशन की दक्षता में सुधार करने के लिए, हम अनुशंसा करते हैं कि आप टूटे हुए मेटाटार्सल हड्डियों के अनुरूप पैरों के पंजों पर पट्टियों से छोरों को पहनें और उन्हें फैलाएं। टुकड़ों के घटने के परिणामों की निगरानी रेडियोग्राफिक रूप से की जाती है। मैनुअल रिपोजिशन अक्सर विफल हो जाता है, विशेष रूप से मेटाटार्सल हड्डियों के कई फ्रैक्चर के साथ। कटौती की विफलता अपर्याप्त कर्षण के साथ जुड़ी हुई है और कर्षण की समाप्ति के बाद स्थिति में विखंडन को बनाए रखने में कठिनाई होती है। परिणामस्वरूप, प्लास्टर कास्ट लगाते समय, माध्यमिक विस्थापन अक्सर होता है। अगर कंकालों के पुन: उपयोग और उन्हें कंकाल कर्षण का उपयोग करने के लिए सही स्थिति में रखने से, इन विफलताओं से बचा जा सकता है। मेटाटार्सल हड्डियों के फ्रैक्चर के लिए कंकाल कर्षण के विभिन्न तरीके हैं। उनमें से ज्यादातर रेशम के धागे या वायरल फंगल के नरम ऊतकों के लिए तार पर आधारित होते हैं (चित्र 4.5)। विस्तार की यह विधि, विशेष रूप से अगर इसे लंबे समय तक किया जाता है, तो नरम ऊतकों के विस्फोट का खतरा होता है, विस्तार और डिस्टल फंगैंग के परिगलन के स्थल पर मोटे निशान का गठन। कंकाल कर्षण की प्रभावशीलता को फिसलने वाले टायर सेरासियन-जेड (छवि। 4.6) का उपयोग करके बहुत सुधार किया जा सकता है, जो आपको विशेष नल का उपयोग करके सीधे बाहर के फालन की हड्डी पर खिंचाव करने की अनुमति देता है। ऐसे टायर में मरीज आसानी से कर्षण ले जाते हैं, बैसाखी के साथ स्वतंत्र रूप से आगे बढ़ते हैं। कंकाल के कर्षण को हटाने के बाद उपचार की विधि विस्थापन के बिना फ्रैक्चर के लिए समान है। हम अवलोकन देते हैं। दाहिने पैर के रेडियोग्राफ़ (चित्र। 4.7, ए) पर, विखंडन के साथ आईवी और वी मेटाटार्सल हड्डियों का एक कमानी फ्रैक्चर पाया गया था। स्थानीय संज्ञाहरण के तहत (फ्रैक्चर के क्षेत्र में नोवोकेन के एक 2% समाधान के 5 मिलीलीटर), विखंडन के विपरीत दिशा में टुकड़ों पर चोटों की लंबाई और दबाव के साथ खंडों को दबाकर विखंडन किया गया था। उसके बाद, नोवोकेन के 2% समाधान के 3 मिलीलीटर को IV और वी उंगलियों के डिस्टल फंगल के क्षेत्र में इंजेक्ट किया गया था और विशेष टेप और हमारे डिजाइन के फिसलने वाले टायर (छवि। 4.7, बी) का उपयोग करके लागू किया गया था। टायर प्लास्टर पट्टियों के साथ पैर के लिए तय हो गया है। रोगी ने आसानी से कर्षण को सहन किया, दूसरे दिन उसे बैसाखी के साथ घूमने की अनुमति दी गई। 3 सप्ताह के बाद, टायर और hoes हटा दिया। नियंत्रण रेडियोग्राफ़ पर, आईवी और वी मेटाटार्सल हड्डियों के टुकड़ों के विस्थापन को समाप्त कर दिया जाता है, एक हल्के कैलस को निर्धारित किया जाता है। हमारे डिजाइन के अंतर्निहित धातु instep के साथ प्रभावित प्लास्टर "बूट"। इसे हटाने के बाद (6 सप्ताह के बाद), फिजियोथेरेपी अभ्यास, मालिश और पूल में तैरना निर्धारित किया गया था। रोगी ने 2 महीने के बाद काम शुरू किया। 2 साल के बाद जांच की गई (चित्र। 4.7, सी)। कोई शिकायत नहीं, साधारण जूते पहनता है, एक ही काम करता है। मेटाटार्सल हड्डियों के कई और खुले फ्रैक्चर और फ्रैक्चर के मामले में जो रूढ़िवादी तरीकों से कम करने के लिए उत्तरदायी नहीं हैं, मेटाटार्सल हड्डियों के परिधीय भागों में या समीपस्थ phales में व्याकुलता द्वारा उपचार खुद को अच्छी तरह से साबित कर दिया है। इस विधि के उपचार के लिए Yu.Yu.Kolontay et al। (1980) एक विशेष उपकरण लागू करें। टुकड़ों के मिलान की रूढ़िवादी पद्धति की अप्रभावीता और अतिरिक्त-फोकल संपीड़न-व्याकुलता transosseous osteosynthesis की विधि को लागू करने की अक्षमता के मामले में, किसी को बोगदानोव की धातु की छड़ का उपयोग करके अपने निर्धारण के साथ टुकड़ों के परिचालन अनुकूलन का सहारा लेना चाहिए। अंतर्गर्भाशयी अस्थिमज्जा के लिए संकेत: खंडों के विस्थापन के साथ मेटाटार्सल हड्डियों के डायफिसिस के अनुप्रस्थ और तिरछे फ्रैक्चर जो बंद प्रजनन के लिए उत्तरदायी नहीं हैं; एक ही समय में कई स्थानों पर मेटाटार्सल हड्डियों के फ्रैक्चर। मतभेद: मेटाटार्सल हड्डियों के अंतःशिरा और अनुदैर्ध्य फ्रैक्चर; गर्दन और सिर के क्षेत्र में फ्रैक्चर। बोगदानोव की एक सपाट धातु की छड़ के साथ अंतःशिरा निर्धारण की विधि निम्नलिखित में शामिल है। पैर के पृष्ठीय पर नोवोकेन के 0.5% समाधान के साथ अंतःशिरा संज्ञाहरण के तहत, एक अनुदैर्ध्य चीरा क्षतिग्रस्त हड्डी के समानांतर बनाया जाता है। फ्रैक्चर साइट को उजागर करें; टुकड़े अलग और तुलना कर रहे हैं। फिर, टूटी हुई हड्डी के आधार पर, एक छेद एक पतली ड्रिल या त्रिकोणीय आवेग के साथ ड्रिल किया जाता है, इसमें एक धातु की छड़ डाली जाती है, और इसे फ्रैक्चर विमान के माध्यम से दूसरी टुकड़े की नहर में पारित किया जाता है। यह सुनिश्चित करते हुए कि टुकड़े सही ढंग से तैनात हैं, वे स्टेम के बाहरी हिस्से को निपर्स के साथ काटते हैं, और इसके छोर को थोड़ा मोड़ते हैं, इसे हड्डी के खिलाफ दबाते हैं, और इसके ऊपर की त्वचा को सीवे करते हैं। ऑपरेशन के बाद, नरम ऊतकों को पेनिसिलिन समाधान के साथ घुसपैठ किया जाता है, एक "बूट" प्रकार का प्लास्टर लगाया जाता है, जो कि प्लांटार भाग में एक विशेष धातु के इंस्टैप को सम्मिलित करता है। मेटाटार्सल हड्डियों की चोटों वाले रोगियों में, आमतौर पर गलत तरीके से जमा या गैर-उकसाने वाले फ्रैक्चर के साथ भी कोई स्थायी विकलांगता नहीं होती है। अपवाद फ्रैक्चर हैं जिसमें विस्थापित टुकड़े पीछे की ओर एक कोण बनाते हैं। इस वजह से, रोगी एकमात्र पर आराम नहीं कर सकता है। मेटाटार्सल हड्डी के टुकड़ों का सटीक पुनरावृत्ति पैर के अनुप्रस्थ और अनुदैर्ध्य मेहराब के संरक्षण के लिए महत्वपूर्ण है, जो इसके कार्य में महत्वपूर्ण भूमिका निभाते हैं। पैर की सर्जरी |
| पढ़ें: |
|---|
सबसे लोकप्रिय:
विस्तार के बाद नाखूनों को कैसे बहाल किया जाए?
|
नई
- आपको ऐक्रेलिक पाउडर की क्या आवश्यकता है
- उल्लू शुभंकर का क्या अर्थ है
- अग्नाशयशोथ के लिए विश्लेषण: क्या शोध किया जाना चाहिए और क्या संकेतक दिखाते हैं
- उल्लू - धन और अच्छी किस्मत को आकर्षित करने के लिए एक ताबीज
- बिल्ली के बच्चे की आवाज़ से रात में कौन सा पक्षी चिल्लाता है?
- कोलेस्ट्रॉल और तनाव
- घर पर मैनीक्योर
- प्रभावी चेहरे
- टूटे पैर के बाद एक आदमी क्या है?
- पार्क के पेड़ और झाड़ियाँ सर्दियों में अच्छी तरह बच जाती थीं