Odjeljci web-lokacije
Izbor urednika:
- Bijele mrlje na noktima, razlozi zbog kojih treba raditi, bijele mrlje na noktima i narodne znakove
- Dostupne metode za brzo povećanje leukocita u krvi
- Gljivice noktiju i kože neće se oduprijeti taloženju kave
- Izložba namještaja Crocus. Izložbe namještaja
- Tattoo sova na ruci
- Najveći članovi svijeta
- Prijelomi prstiju prstiju na fotografiji
- Što je "loš" i "dobar" kolesterol
- Što učiniti ako se koža oko noktiju suši
- Popis najsigurnijih prirodnih lakova
oglas
| Patogenetska uloga upalnog odgovora. Upalni medijatori: klasifikacija |
|
Pojava upalnih procesa kao odgovor na djelovanje patološkog faktora je adekvatan odgovor organizma. Upala je složen proces koji se razvija na lokalnoj ili općoj razini, a nastaje kao odgovor na djelovanje stranih agensa. Glavni zadatak razvoja upalni odgovor ima za cilj eliminirati patološke učinke i obnoviti tijelo. Upalni posrednici su posrednici koji su izravno uključeni u te procese. Ukratko o principima upalnih reakcijaImunološki sustav je čuvar ljudskog zdravlja. Kada je potrebno, ulazi u bitku i uništava bakterije, viruse, gljivice. Međutim, uz pojačano intenziviranje rada, proces suzbijanja mikroorganizama može se vizualno vidjeti ili osjetiti pojavu kliničke slike. U takvim slučajevima upala se razvija kao zaštitni odgovor tijela. Postoji akutni proces upalne reakcije i njegov kronični tijek. Prvi se javlja kao rezultat naglog djelovanja iritanta (trauma, ozljeda, alergijski učinci, infekcija). Kronična upala ima dugotrajnu prirodu i manje izražene kliničke znakove. U slučaju lokalnog odgovora imunološkog sustava u zoni ozljede ili ozljede, pojavljuju se sljedeći znakovi upalne reakcije:
Faza razvoja upaleProces upale temelji se na istovremenoj interakciji zaštitnih faktora kože, krvi i imunoloških stanica. Odmah nakon kontakta s stranim agensom, tijelo reagira lokalnom ekspanzijom krvnih žila u zoni izravne traume. Povećava se propusnost njihovih zidova i povećava lokalna mikrocirkulacija. Zajedno s tijelima protoka krvi dolazi i humoralna zaštita. U drugoj fazi, imunološke stanice počinju se boriti protiv mikroorganizama koji se nalaze na mjestu ozljede. Započinje proces koji se naziva fagocitoza. Neutrofilne stanice mijenjaju svoj oblik i apsorbiraju patološka sredstva. Dalje, postoje posebne tvari usmjerene na uništavanje bakterija i virusa. Paralelno s mikroorganizmima, neutrofili uništavaju stare mrtve stanice koje se nalaze u zoni upale. Tako počinje razvoj treće faze reakcije organizma. Fokus upale kao da je zaštićen od cijelog tijela. Ponekad se na ovom mjestu može osjetiti pulsiranje. Počinju se stvarati stanični upalni medijatori. mastocitikoji vam omogućuje čišćenje ozlijeđenog područja od toksina, šljake i drugih tvari.
Opći pojmovi o medijatorimaUpalni medijatori su aktivne tvari biološkog podrijetla, čije je oslobađanje popraćeno glavnim fazama promjene. Oni su odgovorni za pojavu upalnih reakcija. Na primjer, povećana propusnost stijenki krvnih žila ili lokalno povećanje temperature u području traume. Glavni upalni medijatori ističu se ne samo razvojem patološkog procesa. Njihova se proizvodnja stalno odvija. Namijenjen je regulaciji tjelesnih funkcija na tkivu i staničnoj razini. Ovisno o smjeru djelovanja, modulatori imaju učinak:
S pojavom oštećenja ili na mjestu djelovanja mikroorganizama, posrednička veza kontrolira procese interakcije upalnih efektora i promjene karakterističnih faza procesa. Vrste medijatora upaleSvi upalni modulatori podijeljeni su u dvije velike skupine, ovisno o njihovom podrijetlu:
Humoralni upalni medijatori su u ljudskom tijelu prije izlaganja patološkom faktoru, tj. Tijelo ima zalihu tih tvari. Njihovo taloženje se događa u stanicama u neaktivnom obliku. Vazoaktivni amini, neuropeptidi i lizosomalni faktori također su već postojeći modulatori. Preostale tvari koje pripadaju skupini staničnih medijatora proizvode se izravno tijekom razvoja upalnog odgovora.
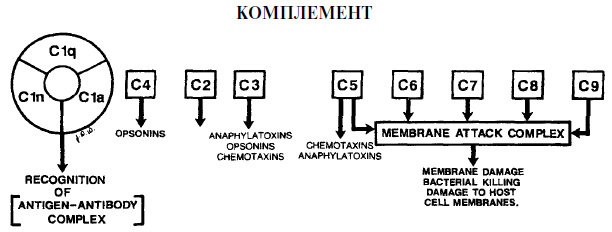
Derivati komplementaMedijatori upale su derivati komplimenta. Ova skupina biološki aktivnih tvari smatra se najvažnijom među humoralnim modulatorima. Derivati uključuju 22 različita proteina, čije se formiranje događa kada se komplement aktivira (stvaranje imunog kompleksa ili imunoglobulina).
Ova skupina medijatora nastaje iz plazme i tekućine iz tkiva. Zbog ulaska u patološku zonu javljaju se procesi eksudacije. Uz pomoć derivata komplementa, oslobađaju se interleukin, neurotransmiteri, leukotrieni, prostaglandini i čimbenici aktivacije trombocita. kininaOva skupina tvari je vazodilator. Nastaju u tkivnoj tekućini i plazmi iz specifičnih globulina. Glavni predstavnici skupine su bradikinin i kalidin, čiji se učinak očituje kako slijedi:
Djelovanje bradikinina ima za cilj otvaranje pristupa krvne plazme mjestu upale. Kinini su medijatori bolne upale. Oni iritiraju lokalne receptore, uzrokujući nelagodu, bolni osjećajSvrbež. prostaglandiniStanični medijatori upale su prostaglandini. Ova skupina tvari pripada derivatima arahidonske kiseline. Izvori prostaglandina su makrofagi, trombociti, granulociti i monociti.
Prostaglandini su medijatori upale koji pokazuju sljedeću aktivnost:
leukotrieniPovezano s novoformiranim medijatorima. To jest, u tijelu u stanju ostatka imunološkog sustava, njihov broj nije dovoljan za trenutni odgovor na neugodan faktor. Leukotrieni izazivaju povećanu permeabilnost vaskularnog zida i otvoren pristup bijelim krvnim stanicama u području patologije. Pitanje je u nastanku upalne boli. Tvari se mogu sintetizirati u svim krvnim stanicama, osim u crvenim krvnim zrncima, kao iu adventitiji stanica pluća, krvnih žila i mastocita. U slučaju razvoja upalni proces kao odgovor na bakterije, viruse ili alergijske čimbenike, leukotrieni uzrokuju bronhospazam, izazivajući razvoj edema. Učinak je sličan djelovanju histamina, ali duže. Ciljni organ za aktivne tvari je srce. Stojeći u velikom broju, djeluju na srčani mišić, usporavaju koronarni protok krvi i povećavaju razinu upalnog odgovora. tromboksanaOva skupina aktivnih modulatora nastaje u tkivima slezene, moždanih stanica, pluća i krvnih stanica u trombocitima. Oni imaju spastički učinak na krvne žile, povećavaju procese tromboze tijekom ishemije srca, doprinose procesima agregacije i adhezije trombocita. Biogeni aminiPrimarni upalni medijatori - histamin i serotonin. Tvari su provokatori početnih poremećaja mikrocirkulacije u području patologije. Serotonin je neurotransmiter koji se proizvodi u mastocitima, enterokromasfinima i trombocitima. Djelovanje serotonina varira s njegovom razinom u tijelu. Pod normalnim uvjetima, kada je količina medijatora fiziološka, povećava se grč žila i povećava njihov tonus. S razvojem upalnih reakcija, broj se dramatično povećava. Serotonin postaje vazodilatator, povećavajući propusnost zida krvnih žila i širi krvne žile. Štoviše, njegovo djelovanje je sto puta učinkovitije od drugog neurotransmitera biogenih amina.
Histamin je medijator upale koji ima različit učinak na krvne žile i stanice. Djelujući na jednu skupinu receptora osjetljivih na histamin, supstanca proširuje arterije i inhibira kretanje leukocita. Kada je izložen drugom, sužava vene, uzrokuje povećanje unutar-kapilarnog tlaka i, obrnuto, stimulira kretanje leukocita. Djelujući na receptore neutrofila, histamin ograničava njihovu funkcionalnost, na receptore monocita - potiče potonje. Prema tome, neurotransmiter može imati upalni protuupalni učinak istovremeno. Vazodilatatorski učinak histamina pojačan je pod utjecajem kompleksa s acetilkolinom, bradikininom i serotoninom. Lizosomski enzimiImunološke medijatore upale proizvode monociti i granulociti na mjestu patološkog procesa tijekom stimulacije, emigracije, fagocitoze, oštećenja stanica i smrti. Proteinaze, koje su glavna komponenta lizosomalnih enzima, imaju antimikrobno djelovanje, lizira strane patološke mikroorganizme. Osim toga, aktivne tvari pomažu u povećanju propusnosti zidova krvnih žila, moduliraju infiltraciju leukocita. Ovisno o broju izoliranih enzima, oni mogu pojačati ili oslabiti migraciju leukocitnih stanica. Upalna reakcija se dugo razvija i traje zbog činjenice da lizosomski enzimi aktiviraju sustav komplementa, oslobađaju citokine i limokine, aktiviraju zgrušavanje i fibrinolizu.
Kationski proteiniUpalni medijatori uključuju proteine koji se nalaze u granulama neutrofila i koji imaju visoke mikrobicide. Te tvari djeluju izravno na stranu stanicu, razbijajući njezinu strukturnu membranu. To uzrokuje smrt patološkog agensa. Zatim, proces razaranja i cijepanja lizosomalnim proteinazama. Kationski proteini promiču oslobađanje neurotransmitera histamina, povećavaju propusnost krvnih žila, ubrzavaju adheziju i migraciju leukocitnih stanica. citokiniTo su stanični medijatori upale koje proizvode slijedeće stanice:
Djelujući na neutrofile, citokini povećavaju propusnost vaskularnog zida. Oni također stimuliraju leukocitne stanice da ubijaju, apsorbiraju i uništavaju vanzemaljske kolonizirane mikroorganizme i poboljšavaju proces fagocitoze. Nakon ubijanja patoloških agenasa, citokini stimuliraju regeneraciju i proliferaciju novih stanica. Tvari međusobno djeluju s predstavnicima iz njihove skupine posrednika, prostaglandinima, neuropeptidima. Aktivni metaboliti kisikaSkupina slobodnih radikala koja, zbog prisutnosti nesparenih elektrona, može djelovati s drugim molekulama, izravno sudjelujući u razvoju upalnog procesa. Metaboliti kisika koji su dio medijatora uključuju:
Izvor ovih aktivnih tvari su vanjski sloj arahidonske kiseline, eksplozija fagocitoze tijekom njihove stimulacije, kao i oksidacija malih molekula.
Metaboliti kisika povećavaju sposobnost stanica fagocitoze da uništavaju strane tvari, uzrokuju oksidaciju masti, oštećenje aminokiselina, nukleinskih kiselina, ugljikohidrata, što povećava propusnost krvnih žila. Kao modulatori, metaboliti mogu povećati upalu ili imati protuupalni učinak. Od velike važnosti u razvoju kroničnih bolesti. neuropeptidiOva skupina uključuje kalcitonin, neurokinin A i tvar R. To su najpoznatiji modulatori neuropeptida. Učinak tvari temelji se na sljedećim postupcima:
Uz sve gore navedeno, acetilkolin, epinefrin i norepinefrin su također aktivni medijatori. Acetilkolin sudjeluje u formiranju arterijske hiperemije, širi krvne žile u patologiji. Norepinefrin i adrenalin djeluju kao modulatori upale, inhibirajući rast vaskularne permeabilnosti. Razvoj upalnog odgovora nije povreda tijela. Naprotiv, to je pokazatelj da se imunološki sustav nosi sa svojim zadacima. Patofiziologija upale (Predavanje br. IX) 1. dio. 1. Pojam upale. 2. Primarna i sekundarna oštećenja. 3. Metabolički poremećaji upale. Medijatori upale. 5. Faze vaskularne reakcije kod upale. 6. Eksudat, njegove vrste i funkcije. upala (inflammatio) je kompleksan lokalni zaštitno-adaptivni odgovor vezivnog tkiva, krvnih žila i živčanog sustava cijelog organizma, razvijen u procesu evolucije od visoko organiziranih stvorenja kao odgovor na oštećenje, a namijenjen je izoliranju i uklanjanju štetnog agensa i uklanjanju posljedica oštećenja. To je tipičan patološki proces s promjenama u metabolizmu i cirkulaciji krvi, fagocitozi i proliferaciji. Temelj svake upale je: 1) oštećenje i 2) zaštitne reakcije. Sposobnost da se odupre oštećenju, sposobnost liječenja rana, vraćanje barem nekih izgubljenih tkiva najvažnija je značajka živih organizama. A ta svojstva su određena činjenicom da zdravo tijelo reagira odmah na oštećenje nizom općih i lokalnih reakcija. Opće reakcije uzrokovane više ili manje izraženim promjenama u funkcionalnom stanju živčanog, endokrinog i imunološkog sustava tijela. Prate ih promjene u reaktivnosti cijelog organizma. Lokalne reakcije koje se javljaju u zoni oštećenja iu njegovoj neposrednoj blizini karakteriziraju proces nazvan upala. Biološko značenje upala je ograničiti, odgoditi, zaustaviti razvoj oštećenja i dalje, ako uspije, očistiti zonu oštećenja od produkata raspada i uništenih tkiva, čime se priprema teren za stvarne procese obnove. U 18. stoljeću Celsus je opisao 4 glavna klinička znaka upale: crvenilo (rubor), oticanje (tumor), bol (dolor) i vrućicu (kalorij). Galen je dodao peti znak - disfunkciju (functio laesa). Rubor, tumor, dolor, kalorij i functio laesa symptomata inflammationis. Uzroci upale : a) fizički faktori, b) kemijski faktori, c) biološki faktori, d) poremećaji cirkulacije, e) rast tumora, e) imuni odgovori. razlikuju 4 faze: 1. izmjena (izmjena) 2. izlučivanje (exsudatio) Emigracija (emigracija) 4. proliferacija (proliferatio). naizmjeničan- ovo je glavna veza, u stvari - okidač mehanizam. Promjena može biti primarna ili sekundarna. osnovni promjena nastaje odmah nakon utjecaja štetnog čimbenika i formira se na razini funkcionalnog elementa organa. Primarna promjena može se manifestirati kao specifične promjene, kao i nespecifične promjene koje se stereotipno razvijaju bez obzira na svojstva i karakteristike patogenog faktora. Te su promjene povezane: 1) s oštećenjem membranskih struktura, 2) oštećenjem mitohondrijske membrane, 3) s oštećenjem lizosoma. Poremećaj strukture stanične membrane dovodi do poremećaja staničnih pumpi. Stoga se gubi sposobnost stanice da adekvatno reagira promjenom vlastitog metabolizma do promjena u okolnoj homeostazi, mijenjaju se enzimski sustavi i mitohondrije. U stanici se nakupljaju oksidirani metaboliti: piruvične, mliječne i jantarne kiseline. U početku, te su promjene reverzibilne i mogu nestati ako prestane etiološki faktor. Stanica u potpunosti oporavlja svoju funkciju. Ako se oštećenje nastavi i lizosomi su uključeni u proces, tada su promjene nepovratne. Stoga se lizosomi nazivaju "upalnim lansirnim mjestima" i od njih počinje formiranje sekundarne alteracije. Sekundarna promjena zbog štetnog učinka lizosomalnih enzima. Povećani su glikoliza, lipoliza i proteoliza. Kao rezultat raspada proteina u tkivima, povećava se broj polipeptida i aminokiselina; Masne kiseline rastu s razgradnjom masti; metabolizam ugljikohidrata dovodi do nakupljanja mliječne kiseline. Sve to uzrokuje fizičke i kemijske poremećaje u tkivima, a hiperosmija se razvija s povećanjem koncentracije K +, Na +, Ca 2+, Cl - iona; hiperkonija - povećanje broja proteinskih molekula zbog raspada velikih u manje; Hiperionij H + - zbog disocijacije velike količine kiselina s otpuštanjem vodikovih iona. I kao rezultat svega toga razvija se metabolička acidoza zbog povećanja kiselih produkata metabolizma. Sve komponente tkiva uključene su u proces, a promjena je nepovratna, a rezultat je autoliza stanica. Stvaranje tvari koje ne samo da mogu ojačati, nego i oslabiti promjene, utječu na različite komponente upale, tj. reguliranje mikrocirkulacije, eksudacije, emigracije leukocita i proliferacije stanica vezivnog tkiva. Te se biološki aktivne tvari nazivaju posrednici ili modulatori upale, Upalni medijatori se razlikuju ● na vrijeme njihove aktivnosti: rano i kasno; ● po mjestu primjene: djelovanje na žile ili stanice i ● po podrijetlu: humoralna (plazma) i stanična. Izvori medijatora upale mogu biti krvni proteini i izvanstanična tekućina, sve krvne stanice, stanice vezivnog tkiva, živčane stanice, ne-stanični elementi vezivnog tkiva. razlikovati nastupile i novo formirana posrednici. Predoblikovani medijatori se kontinuirano sintetiziraju bez ikakvih oštećenja, akumuliraju se u posebnim spremištima i oslobađaju odmah nakon oštećenja (na primjer, histamina). Sinteza drugih medijatora počinje nakon oštećenja, kao mjera odgovora. Takvi medijatori nazivaju se novoformirani (na primjer, prostaglandini). Oštećenje tkiva popraćeno je aktivacijom posebnih proteolitičkih krvnih sustava, što dovodi do pojave u upalnom centru različitih peptida koji djeluju kao upalni medijatori. Vasoaktivni kinini također nastaju kada se fibrinolitički sustav aktivira aktiviranim Hagemanovim faktorom, koji pretvara neaktivni plazminogen koji cirkulira u krvi u aktivni enzim. plazmina, Plasmin cijepa fibrin (i pravovremena digestija fibrina potrebna je za uspješno zacjeljivanje rana). U isto vrijeme nastaju peptidi koji su sposobni proširiti krvne žile i zadržati povećanu propusnost krvnih žila. Plazmin aktivira sustav komplementa. Sustav komplementa, koji uključuje oko 20 različitih proteina, aktivira se uz Hagemanov faktor na još dva načina: klasik je kompleks antigen-antitijelo, a alternativa su lipopolisaharidi mikrobnih stanica. C3a i C5a komponente komplementa uključene su u upalu, koja opsonizira i lizira bakterije, viruse i patološki promijenjene vlastite stanice; doprinose degranulaciji mastocita i bazofila oslobađanjem medijatora. Komponente komplementa također uzrokuju adheziju, agregaciju i degranulaciju krvnih stanica, oslobađanje lizosomskih enzima, stvaranje slobodnih radikala, IL-1, stimuliranje kemotaksije, leukopoeze i sintezu imunoglobulina. Medijatori plazma i staničnog porijekla međusobno su povezani i djeluju na principu autokatalitičke reakcije s povratnom vezom i međusobnim pojačanjem. Poremećaj mikrocirkulacije u fokusu upale karakterizira promjena tona mikrocirkulatornih žila, pojačana struja tekućeg dijela krvi izvan broda (tj. izlučivanje) i izlazak jedinstveni elementi krv (tj. emigracija). za vaskularni odgovor karakteristika 4 faza : 1) kratkoročni vazospazam, 2) arterijska hiperemija, 3) venska hiperemija, grč krvne žile nastaju pod djelovanjem štetnog sredstva na tkivo i povezano je s činjenicom da su vazokonstriktori najprije uzbuđeni jer su osjetljiviji od vazodilatatora. Spazam traje do 40 sekundi i brzo se zamjenjuje arterijskom hiperemijom. Arterijska hiperemija formirana na sljedeća tri načina: ● kao rezultat paralize vazokonstriktora; ● kao rezultat izloženosti medijatorima s vazodilatacijskom aktivnošću; ● kao rezultat implementacije aksonskog refleksa. Prekapilarni sfinkteri se opuštaju, povećava se broj funkcionalnih kapilara, a protok krvi kroz žile oštećenog područja može biti deset puta veći od protoka intaktnog tkiva. Ekspanzija mikrocirkulacijskih žila, povećanje broja funkcionalnih kapilara i povećana opskrba krvi tijelu određuje prvi makroskopski znak upale - crvenilo. Ako se upala razvije u koži, čija je temperatura ispod temperature protoka krvi, temperatura upaljenog područja se povećava - postoji vrućica. Budući da je prvi put nakon ozljede, linearna i volumetrijska brzina protoka krvi u području upale dovoljno velika, krv koja teče iz izvora upale sadrži više kisika i manje oporavljenog hemoglobina te stoga ima svijetlo crvenu boju. Arterijska hiperemija tijekom upale ne traje dugo (od 15 minuta do sat vremena) i uvijek se pretvara u vensku hiperemiju, u kojoj se povećana opskrba krvi tijelu kombinira s usporavanjem i čak potpunim prestankom kapilarnog protoka krvi. Venska hiperemija započinje s maksimalnim širenjem predkapilarnih sfinktera, koji postaju neosjetljivi na vazokonstriktorne podražaje i sprječava se venski odljev. Nakon toga usporava se protok krvi u kapilarama i arteriolama. Glavni razlog za razvoj venske hiperemije je izlučivanje - izlazak tekućeg dijela krvi iz mikrovaskulature u okolno tkivo. Izlučivanje je popraćeno povećanjem viskoznosti krvi, povećava se periferni otpor protoku krvi, smanjuje se brzina protoka krvi. Osim toga, eksudat komprimira venske žile, što komplicira venski izljev i povećava vensku hiperemiju. Razvoj venske hiperemije potiče oticanje u kiselom okolišu krvnih stanica, zadebljanje krvi, oštećenje desmosoma, rubni položaj leukocita, stvaranje mikrotrombi. Protok krvi postupno usporava i stječe nova kvalitativna svojstva zbog povećanja hidrostatskog tlaka u krvnim žilama: krv počinje trzati kad se krv kreće naprijed u vrijeme sistole srca, au vrijeme dijastole krv prestaje. S daljnjim povećanjem hidrostatskog tlaka, krv u sistoli se pomiče naprijed, au vrijeme dijastole ona se vraća - tj. Pojavljuje se pokret sličan klatnu. Push i pendulum kretanje krvi određuje pojavu pulsirajuće boli. Postupno izlučivanje uzrokuje razvoj zastoja - česta pojava u upalama. U pravilu zastoj pojavljuje se u pojedinačnim žilama venskog dijela mikrocirkulacijskog sloja zbog naglog povećanja njegove propusnosti. Istodobno, tekući dio krvi brzo prolazi u ekstravaskularni prostor, a posuda ostaje ispunjena masom krvnih stanica koje su usko povezane jedna s drugom. Visoka viskoznost takve mase onemogućuje njeno pomicanje kroz žile i nastaje zastoj. Crvene krvne stanice formiraju "novčiće", granice između njih se postupno brišu i formira se čvrsta masa u lumenu posude - mulj (od engleskog. Mulj - Tina, prljavština). Mehanizmi izlučivanja: izlučivanje uslijed upale prvenstveno je posljedica povećane propusnosti mikrovaskulature za protein kao posljedice značajne promjene u vaskularnom endotelu. Promjene u svojstvima endotelnih stanica mikrocirkulatornih žila glavni su, ali ne i jedini uzrok izlučivanja tijekom upale. Stvaranje različitih eksudata pridonosi rastu hidrostatskog tlaka unutar mikrocirkulatornih žila, povezano s ekspanzijom arteriola, povećanjem osmotskog tlaka intersticijalne tekućine, zbog akumulacije osmotski aktivnih produkata degradacije tkiva u ekstravaskularnom prostoru. Još važnije, proces eksudacije izražava se u venulama i kapilarama. Izlučivanje čini četvrti znak upale - oticanje (tumor). Kompozicija eksudata (exsudatum) je tekući dio krvi, formirani elementi krvi i uništena tkiva. Sastav eksudata ispušta 5 vrsta upala: ● serozna; • kataralna (sluzav); ● fibrinozni; ● hemoragično; ● gnojni; ● žučna. Funkcije eksudata - kao posljedica izlučivanja, koncentracija bakterijskih i drugih toksina se razrjeđuje i uništava proteolitičkim enzimima koji dolaze iz krvne plazme. Tijekom izlučivanja serumska antitijela ulaze u žarište upale koja neutralizira bakterijske toksine i opsoniziraju bakterije. Upalna hiperemija osigurava prijelaz u fokus upale krvnih leukocita, potiče fagocitozu. Fibrinogen eksudat se pretvara u fibrin, čije niti stvaraju strukturu koja olakšava prijelaz leukocita u ranu. Fibrin igra važnu ulogu u procesu zacjeljivanja rana. Međutim, izlučivanje ima i negativne posljedice - oticanje tkiva može dovesti do gušenja ili povećanja intrakranijalnog tlaka koji ugrožava život. Poremećaji mikrocirkulacije mogu dovesti do oštećenja ishemijskog tkiva. Prekomjerno taloženje fibrina može ometati daljnje popravljanje oštećenog tkiva i doprinijeti prekomjernoj proliferaciji vezivnog tkiva. Stoga bi liječnik trebao provoditi djelotvornu kontrolu nad razvojem izlučivanja. Patofiziologija upale (Predavanje br. X) 2. dio. 1. Emigracija leukocita u žarištu upale. 2. Funkcije leukocita u fokusu upale. 3. Akutna i kronična upala. 4. Biološka bit upale. 5. Dijagnoza upale. Kada arterijska hiperemija prođe u venske leukocite, oni se postupno kreću od aksijalnog sloja do periferno-parietalnog sloja i počinju se lijepiti za površinu endotela, pojavljuje se "leukocitni marginalni položaj" i od tog trenutka počinje masovna migracija leukocita do upalnog centra. Leukociti moraju prevladati dvije barijere: endotel i bazalnu membranu. Endotelni sloj leukocita prolazi, cijeđenje između endotelnih stanica, a bazalna membrana se privremeno otopi u svojim proteazama. Cijeli proces prelaska leukocita kroz stijenku krvne žile traje od 2 do 12 minuta i ne uzrokuje oštećenje stijenke žile. Glavno mjesto emigracije leukocita su postkapilarni venuli. Kod akutne upale, neutrofili prije svega emigriraju i, mnogo kasnije, monociti. Eozinofili, bazofili i limfociti također su sposobni za emigraciju. Emigracija leukocita povezana je s pojavom specijalnih medijatora hematractants u upalni fokus. Najjači hemataraktanti su lipopolisaharidi, koji su dio bakterijskih endotoksina. Najmoćniji endogeni hemattractant uključuje fragmente komplementa aktivirane tijekom upale, posebno C5a, leukotrien B4, faktor aktivacije trombocita i kalikrein. Emigracija leukocita u upalni centar počinje njihovom adhezijom na vaskularni endotelij mikrovaskulature. Adhezivnost se povećava kao posljedica povećane formacije endotelnih stanica posebnih RNA molekula i njihovih odgovarajućih proteina. Prolazak leukocita kroz vaskularnu stijenku rezultat je sposobnosti kretanja svojstvenih tim stanicama - tj. kretanjekoje također aktiviraju hemaktraktanti. Unutar citoplazme leukocita povećava se koncentracija kalcijevih iona. Time se aktivira sustav mikrotubula, koji formira unutarnji kostur stanice, aktivira komplekse actomyosin, pojačava se izlučivanje neutrofila njihovog granuliranog sadržaja, uključujući neutrofilne proteaze sposobne za otapanje bazalne membrane krvnih žila. Interakcija hemattractanta s površinskim receptorima leukocita popraćena je aktivacijom raznih enzima u njima, uključujući kalcij-ovisnu fosfolipazu A2, kalcij-ovisne proteinske kinaze: proteinsku kinazu A i proteinsku kinazu C. Pod utjecajem hemattraktanata u leukocitu na prednjem polu, kortikalni gel se pretvara u sol, tj. postaje više tekućina. Sol ovog središnjeg dijela uliva se u taj razrijeđeni dio leukocita. Leukocit je skraćen u leđima i produljen naprijed. Ukapljeni dio kortikalnog gela prednjeg pola baca se natrag silom i tako se leukocit kreće naprijed. Neutrofilni leukociti imaju najveću funkcionalnu aktivnost. Polimorfonuklearni leukociti su prvi koji dolaze u središte upale jer su osjetljiviji, mnogo su više u krvi. Zovu se stanice. hitni odgovor"i jednokratno. Monociti su u krvi do 3 dana, odlaze u tkivo i nalaze se u njima oko 10 dana. Neke od njih se diferenciraju u makrofage sedentarnog tkiva, neke su neaktivne i mogu se ponovno aktivirati. Stoga se monociti nazivaju stanice koje se mogu ponovno koristiti. Takav slijed oslobađanja krvnih stanica izvan posude identificiran je od strane Mechnikov i naziva se "zakon emigracije" ili "stadij stanične reakcije tijekom upale": 1) polinuklearni (neutrofili i eozinofili) do 2 dana, 2) mononuklearni (monociti i limfociti) do 5-6 dana, 3) fibroblastični, karakteriziran nakupljanjem histiocita i fibroblasta u žarištu upale. Najvažnija funkcija leukocita u fokusu upale je fagocitoza - tj. hvatanje, ubijanje i probavljanje bakterija, kao i probavljanje produkata raspadanja tkiva i stanica tijela. Tijekom fagocitoze postoje 4 faza : 1) faza približavanja fagocita objektu; 2) stupanj prianjanja fagocita na objekt; 3) fazu apsorpcije fagocita u objektu; 4) stadij intracelularne transformacije apsorbiranog objekta. Prva faza se objašnjava sposobnošću fagocita za kemotaksiju. Opsonini, antitijela i komplementarni fragmenti, proteini plazme i lizozim igraju veliku ulogu u mehanizmima lijepljenja i naknadne apsorpcije fagocita nekog objekta. Utvrđeno je da se određeni dijelovi molekula opsonina vežu za površinu napadnute stanice, a ostali dijelovi iste molekule - s membranom fagocita. Mehanizam apsorpcije se ne razlikuje od lijepljenja - hvatanje se provodi postepenim omatanjem mikrobne stanice fagocitom, tj. u biti progresivnim lijepljenjem površine fagocita na površinu mikroba dok se cijeli predmet ne zalijepi na membranu fagocita. Kao posljedica toga, apsorbirani objekt je unutar fagocita, zatvoren u vrećicu koju čini dio membrane fagocitne stanice. Ova torba se naziva fagosom. Formiranje fagosoma započinje fazu intracelularnih transformacija apsorbiranog objekta unutar fagosoma, tj. izvan unutarnjeg okruženja fagocita. Glavni dio intracelularnih transformacija objekta apsorbiranog tijekom fagocitoze povezan je s degranulacijom - to jest, prijenosom sadržaja citoplazmatskih granula fagocita u fagosom. U tim granulama, svi obvezni fagociti sadrže veliki broj biološki aktivnih tvari, uglavnom enzima, koji ubijaju i potom probavljaju mikrobe i druge apsorbirane predmete. U neutrofilima postoje 2-3 vrste granula koje sadrže lizozim - otapanje mikrobiološkog zida, laktoferin - protein koji veže željezo i time ima bakteriostatički učinak, mijeloperoksidazu, neutralne proteaze, kiselinske hidrolaze, protein koji veže vitamin B12 i druge. Čim se formira fagosom, granule ga približavaju. Membrane granula spajaju se s membranom fagosoma, a sadržaj granula ulazi u unutrašnjost fagosoma. Kao što je već spomenuto, neutrofili su prvi leukociti koji infiltriraju područje upale. Pružaju učinkovitu zaštitu od bakterijskih i gljivičnih infekcija. Ako rana nije zaražena, tada se sadržaj neutrofila u njoj brzo smanjuje, a nakon 2 dana prevladavaju makrofagi u žarištu upale. Poput neutrofila, upalni makrofagi su pokretne stanice koje štite tijelo od fagocitoze različitih infektivnih agensa. Također su u stanju izlučiti lizosomske enzime i radikale kisika, ali se razlikuju od neutrofila nizom svojstava koja ove stanice čine posebno važnima u kasnijim fazama akutne upale i mehanizmima zacjeljivanja rana: 1. Makrofagi žive mnogo dulje (mjeseci, a neutrofili tjedno). 2. Makrofagi su u stanju prepoznati, a zatim apsorbirati i uništiti oštećene i ne-vitalne stanice vlastitog organizma, uključujući neutrofile. S tim je povezana i njihova izvanredna uloga u "čišćenju" upalnog eksudata. Makrofagi su glavne stanice uključene u otapanje i uklanjanje oštećenog vezivnog tkiva iz fokusa upale, što je nužno za naknadnu rekonstrukciju tkiva. Sintetiziraju i izlučuju neutralne proteaze: elastazu, kolagenazu, aktivator plazminogena, uništavajući izvanstanična kolagenska i elastinska vlakna vezivnog tkiva. Makrofagi imaju ključnu ulogu u zacjeljivanju rana. Kod životinja u eksperimentu, bez mononuklearnih stanica, rane se ne zacjeljuju. To se objašnjava činjenicom da makrofagi sintetiziraju faktore rasta za fibroblaste i druge mezenhimske stanice, proizvode faktore koji povećavaju sintezu kolagena fibroblastima, izvori su faktora koji kontroliraju različite faze angiogeneze - revaskularizacija oštećenog tkiva, proizvodnju polipeptidnih hormona koji posreduju odgovor akutne faze - interleukin -1 i IL-6 i faktor nekroze tumora. Upala se dijeli na akutnu i kroničnu. akutanupala (inflammatio acuta) nastaje uslijed iznenadnih oštećenja - opeklina, ozeblina, mehaničkih ozljeda, nekih infekcija. Njegovo trajanje obično ne prelazi nekoliko dana. Akutnu upalu karakteriziraju izražene eksudativne reakcije, tijekom kojih voda, proteini, krvne stanice (uglavnom leukociti) napuštaju krvotok i ulaze u oštećeno područje. Kronična upala (inflammatio chronica) se razvija kada štetno sredstvo djeluje dugo vremena. Kronična upala traje tjednima, mjesecima i godinama. Karakterizira ga ne samo izlučivanje nego proliferacija fibroblasta i vaskularni endotel, kao i akumulacija posebnih stanica u fokusu upale - makrofaga, limfocita, plazma stanica i fibroblasta. Većina najozbiljnijih ljudskih bolesti karakterizira kronični upalni proces - guba, reumatoidni artritis, tuberkuloza, kronični pijelonefritis, sifilis, ciroza jetre i tako dalje. Kroničnu upalu obično prati ireverzibilno oštećenje normalnog parenhima, čiji su defekti ispunjeni vlaknastim vezivnim tkivom koje deformira zahvaćene organe. U optimalnom slučaju, prestanak djelovanja štetnog agensa popraćen je slabljenjem upalnog odgovora i potpunim uklanjanjem svih posljedica samih upalnih reakcija - tj. "puna rezolucija upale". To znači prestanak stvaranja medijatora i njihov nestanak iz zone oštećenja, prestanak emigracije leukocita, obnavljanje vaskularne propusnosti, uklanjanje tekućine, proteina, produkata razgradnje bakterija i stanica (uključujući neutrofile i makrofage). Nestanak medijatora djelomično je posljedica njihove spontane difuzije iz izvora upale i djelomične inaktivacije raznim enzimima, pri čemu se sustav inaktivacije razvija tijekom samog procesa upale. Ako povećanje vaskularne permeabilnosti nije bilo povezano s teškim oštećenjem endotelnih stanica, onda je propusnost brzo normalizirana nakon nestanka medijatora. Većina upale nakupljene u nidusu se uklanja s protokom limfe. Fibrinske naslage rastvaraju se fibrinolitičkim enzimima u krvi, enzimima upalnih stanica i također se uklanjaju limfnim žilama. Moguće je da makrofagi također napuštaju limfne žile. Dio makrofaga opterećenih netoksičnim intaktnim tvarima može dugo ostati na mjestu prijašnje upale. Potpuno rješavanje upale stvara uvjete za punu obnovu strukture i funkcije oštećenih tkiva. Međutim, to se događa samo s relativno malim ranama organa i tkiva koje također imaju visoku sposobnost regeneracije - kože, sluznica i parenhima unutarnjih organa. Nepotpuno rješavanje upale dovodi do činjenice da oporavak nastaje kroz ožiljke. Opća reakcija tijela upala ovisi o mjestu, uzroku, stupnju oštećenja organa, pojavi nedostatka organa, reaktivnosti i otpornosti tijela, imunitetu, stanju endokrinih žlijezda, prehrani, konstituciji, spolu, dobi, prethodnim bolestima. Biološka bit upale. II Mečnikov, 25 godina (od 1882.), istraživao je fagocitozu. Njegova metoda komparativne patologije je proučavanje procesa u evolucijskom aspektu. Dokazao je da se upala događa u svim članovima životinjskog svijeta. U jednoćelijskoj zaštiti i ishrani su isti. U donjem višestaničnom (spužvastom), sve stanice mogu se fagocitirati. Tijekom formiranja klica, fagocitoza je vezana za mezodermu. Kada se formira vaskularni sustav otvorenog tipa (rak), fagociti se lakše dostavljaju upalnom fokusu, a kod viših se reakcija krvnih žila, živčanog sustava i vezivnog tkiva pridružuje fagocitnoj reakciji. To je reakcija cijelog organizma, razvijena u procesu evolucije, ima zaštitnu i adaptivnu vrijednost - fagocitoza je temelj zaštite, sve ostalo je samo dodatak upalnoj reakciji. Dijagnoza upale - na vidljivim dijelovima tkiva manifestiraju se gore navedeni simptomi: crvenilo, vrućica, oteklina, bol i oštećena funkcija. Metode procjene funkcionalna procjena fagocita: a) određivanje funkcionalne aktivnosti leukocita: 1.% fagocitoze je opsežan pokazatelj% fagocitnih stanica na 100 potencijalnih fagocita, 2. Fagocitni broj je broj objekata fagocitoze koji su uhvaćeni u ovih 100 fagocita, 3. fagocitni indeks - ili intenzitet apsorpcije - je broj zarobljenih objekata fagocitoze, što čini svaki fagocitni leukocit, 4. ukupni intenzitet apsorpcije je broj objekata fagocitoze uhvaćenih od strane fagocita sadržanih u 1 mm 3, 5. potpunost fagocitoze, 6. konglomeratni indeks - brzina nestanka grube boje iz krvi nakon intravenozne primjene nakon ponovljenih ispitivanja venske krvi za 15-20 minuta, 7. za procjenu stupnja cijepljenja odrediti titar antitijela, Ispituje se stanični sastav eksudata. 9. Određivanje ukupnog broja leukocita i leukocitne formule. Ovisnost upalne reakcije o općem stanju - reaktivnost i otpornost, koje osiguravaju izgled, razvoj, tijek i ishod upale. Upala može biti: ● normergički - s dobrom reaktivnošću u zdravih osoba, ● Hyperergic (vrlo brzo) - u slučaju alergija ili kod pojedinaca s kolerikom, upala- to je filogenetski zaštitni patološki proces koji nastaje kao odgovor na oštećenje tkiva, što uključuje karakteristične alterativne, mikrocirkulacijske i proliferativne promjene, koje su u konačnici usmjerene na izoliranje i uklanjanje štetnog sredstva, mrtvog tkiva, te više ili manje kompletno oporavak organa. Celsus je opisao 4 nagrade upale: crvenilo (rubor), groznicu (kalorij), oticanje (tu-mor), bol (dolor). Galen im je dodao peti znak - kršenje funkcije (functio laesa). Osim toga, može postojati sljedeće uobičajeni simptomi upale: leukocitoza, vrućica, promjene u proteinima, hormonski i enzimski sastav krvi, povećani ESR, itd. Dinamika upalnog procesa, bez obzira na uzroke, uvijek je standardna. Postoje 3 komponente upale: promjena, poremećaj mikrocirkulacije i hemorologija s izlučivanjem i emigracijom leukocita, proliferacijom. naizmjeničan(oštećenje) je kršenje strukturne i funkcionalne organizacije stanica i međustanične tvari tkiva i organa, što je praćeno kršenjem njihove vitalne aktivnosti. Uobičajeno je razlikovati primarne i sekundarne promjene. Primarna promjena nastaje kao odgovor na izravni učinak faktora koji uzrokuje upalu. Reakcije primarne promjene kao da produžavaju djelovanje štetnog čimbenika. Sam čimbenik možda više neće biti u kontaktu s tijelom. Sekundarna promjena javlja se pod utjecajem i faktora koji uzrokuju upalu i čimbenika primarne alteracije. Učinak štetnog faktora očituje se prvenstveno na staničnim membranama, uključujući i lizosomalne. Enzimi lizosoma su reaktivni. Izlaze van i oštećuju sve elemente ćelije. Dakle, sekundarna promjena prvenstveno je samoozljeđivanje. Istodobno, sekundarna promjena je prilično razumna i nužna komponenta upale - kao zaštitni i adaptivni proces. Dodatna kontra-oštećenja usmjerena su na ranu lokalizaciju etiološkog faktora i tkiva tijela oštećenog pod njegovim utjecajem. Na cijenu oštećenja postižu se mnoge druge važne zaštitne pojave: aktivacija metabolizma, zahvaćanje upalnih i staničnih medijatora, povećana fagocitoza itd. Metabolička promjena na početku upale javlja se uglavnom zbog ugljikohidrati. U početku, zbog aktivacije tkivnih enzima, pojačava se i oksidativna fosforilacija ugljikohidrata i glikoliza. Nakon toga, glikoliza počinje prevladavati nad disanjem. To je zbog: 1. Povećane potrošnje kisika pomoću upaljenog tkiva. 2. Poremećena je cirkulacija krvi. Krv smanjuje sadržaj kisika. 3. Povećava se akumulacija u lezijama leukocita, lizosomalnih enzima koji uglavnom razgrađuju glukozu anaerobno. 4. Nastaje oštećenje i smanjenje broja mitohondrija. Proizvodi pod-oksidiranog metabolizma ugljikohidrata akumuliraju se u tkaninama: mliječnoj i trikarboksilnoj kiselini. povreda metabolizam masti leži u činjenici da pod djelovanjem enzima primarno lizosomalnog u izbijanju akutna upala Masti se razgrađuju u masne kiseline. U izbijanja upale oštro poremećen izmjene proteina i nukleinske kiseline. Pod djelovanjem lizosomskih i drugih enzima dolazi do razgradnje proteina i nukleinskih kiselina u aminokiseline, polipeptide, nukleotide, nukleozide (adenozin). Kao rezultat metaboličkih poremećaja ugljikohidrata, masti i proteina, kiselinski produkti metabolizma se nakupljaju u upalnom tkivu i razvijaju metabolički acidoza, U početku se kompenzira alkalnim rezervama krvi i tkivnih tekućina. U budućnosti, s lokalnim iscrpljivanjem alkalnih rezervi i teškoćama dotoka svježe krvi, acidoza postaje nekompenzirana. S akutnim gnojnim pH upala može doseći 5,4, au kroničnom 6,6. Aci-doze stvaraju povoljne uvjete za djelovanje određenih lizosomalnih enzima, osobito glikozidaza, koje razgrađuju ugljikohidratne komponente vezivnog tkiva. Povećava se koncentracija vodikovih iona što je intenzivnija upala. U smjeru od središta prema periferiji koncentracija vodikovih iona postupno se smanjuje. U kiselom okruženju povećava se disocijacija soli. Kao rezultat toga, sadržaj K, Na, Ca iona raste u fokusu upale. To je također posljedica uništenja stanica i oslobađanja tih soli. Zbog smanjene formacije makroergi, poremećena je ravnoteža kalij-natrij u stanici. Kalij počinje napuštati stanice, natrij, naprotiv, ulazi u stanicu. Pojavljuju se Hyperionium i di-zionia. Istodobno se povećava molekularna koncentracija, jer se u procesu raspadanja tkiva i poremećaja metabolizma velike molekule razlažu na mnoge male. Zbog povećanja ionske i molekularne koncentracije razvija se hiperosmija. Hiperkonija dovodi do hiperosmije - povećanja koncentracije proteina u fokusu upale. Hiperconia nastaje zbog: 1) oslobađanja proteina iz krvi u upalni fokus, zbog činjenice da acidoza i lizosomski enzimi povećavaju propusnost vaskularnog zida do proteina; 2) pod uvjetima acidoze, fisija grubih bjelančevina do finih. Upalni medijatori posrednici/ posrednici / upala - to je kompleks fiziološki aktivnih tvari koje posreduju u djelovanju čimbenika koji uzrokuju upalu i utvrđuju razvoj i ishod upale. Tijekom upale izlučuju se u velikim količinama i postaju posrednici. jer mogu ojačati ili oslabiti manifestaciju upalnog procesa koji se nazivaju modulatorima. Medijatorna veza važna je u patogenezi upale. Glavne skupine upalnih medijatora su: 1. Biogeni amini - histamin, serotonin. Histamin, jedan od najvažnijih medijatora, izlučuje se bazofilima i mastocitima i ostvaruje njegovo djelovanje kroz membranske receptore. Oslobađanje histamina je jedno od prvih djelovanja tkiva na oštećenje. Histamin uzrokuje vazodilataciju, povećava propusnost krvnih žila zbog zaokruživanja endotelnih stanica i slabi međustanične kontakte, povećava proizvodnju pro-taglandina E 2, smanjuje oslobađanje lizosomskih enzima, neutrofila. Neka se pojavi osoba svrbež kože, gori i bol. Nakon oslobađanja, histamin se vrlo brzo uništava pomoću enzima histaminaze. Stoga se njegovo djelovanje brzo zaustavlja, a drugi posrednici, osobito serotonin, se uključuju. Sadržana je u neuro-mozgu, bazofilima, trombocitima. U fokusu upale, serotonin u umjerenim dozama uzrokuje dilataciju arteriola, smanjenje miocita u zidovima venula i vensku kongestiju. Osim toga, povećava propusnost vaskularnog zida, povećava krvne ugruške, uzrokuje osjećaj boli. Biogeni amini međusobno djeluju i na druge upalne medijatore. Na primjer 2. skupina medijatora: plazma sustavi / kinini, komplement, komponente komponentnog sustava, faktori zgrušavanja krvi /. Najvažniji kinini su bradikinin i kalidin. Polazna točka aktivacije kininskog sustava je aktiviranje 12 faktora koagulacije - Hagemanovog faktora u slučaju oštećenja tkiva. Ovaj faktor pretvara prekallikreiny u kallikreiny. Potonji djeluju na kininogen proteina u plazmi, a iz njega nastaju plazma kinini. Oni uzrokuju dilataciju arteriola i povećavaju propusnost venula, smanjuju glatke mišiće vena i povećavaju krvni tlak. Kinini inhibiraju emigraciju neutrofila, stimuliraju migraciju limfocita, izlučivanje limfokina i uzrokuju osjećaj boli. Komplement je kompleksni sustav plazme koji sadrži najmanje 18 proteina. On osigurava lizu stranih i autohtonih izmijenjenih stanica. Fragmenti komplementa mogu povećati propusnost krvnih žila, osloboditi lizosomalne hidrolaze, sudjelovati u stvaranju leukotriena. Sustav hemostaze i fibrinolize potiče trombozu i stvaranje fibrinopeptida. Oni povećavaju propusnost krvnih žila, stimuliraju stvaranje kinina. Treća skupina medijatora su proizvodi arahidonske kiseline - prostaglandini i leukotrieni. PG-e proizvode gotovo svi tipovi nuklearnih stanica, ali pretežno leukociti. PG povećavaju ili slabe djelovanje drugih medijatora, inhibiraju ili povećavaju agregaciju trombocita, šire ili šire krvne žile i povećavaju tjelesnu temperaturu. Leukotrieni nastaju u membranama trombocita, bazofila, endotelnih stanica. Oni uzrokuju agregaciju leukocita, mikrovaskularni spazam, povećanu propusnost, bronhospazam. 4. skupina medijatora - radikali kisika i lipidni hidroperoksidi. U mitohondrijima stanica nastaju kisikovi radikali kao što su vodikov peroksid, hidroksilni radikali itd. Kada su mitohondrije oštećene, oslobađaju se kiseli radikali, u interakciji s membranskim lipidima, tvoreći lipidne hidroperokside. Čitav kompleks procesa za stvaranje radikala kisika i lipidnih hidroperoksida naziva se "oksidativni sustav". U središtu upale aktiviraju se procesi slobodnih radikala i oštećuju membrane mikrobnih i vlastitih stanica. Pojavljuje se takozvana "oksidacijska eksplozija". To je osnova baktericidnog djelovanja fagocita. Osim toga, radikali povećavaju propusnost mikroviselja, mogu stimulirati proliferaciju. Peta skupina medijatora je posrednik polimorfonuklearnih leukocita / PMN / monocita i limfocita. PMN emitira skupinu visoko aktivnih medijatora koji uzrokuju različite reakcije u upalnom fokusu, formirajući njegove manifestacije. Jedan od predstavnika je faktor aktivacije trombocita / PAF /. Povećava propusnost krvnih žila, uzrokuje agregaciju trombocita, emigraciju leukocita. Osim toga, leukociti izlučuju medijatore kao što su prostaglan E 2, leukotrieni, tromboksan A2 (povećava zgrušavanje krvi, sužava koronarne žile), prostaciklin (proširuje krvne žile i smanjuje zgrušavanje krvi). Prostaciklin i leukotriens su važni u nastanku upalne boli. Monokiti i limfociti izlučuju monokine i limfokine. Na primjer, limfociti izlučuju faktor koji inhibira makrofage, čimbenik stimulacije makrofaga. Limfokini koordiniraju interakciju neutrofaga, mikrofaga i limfocita, regulirajući općenito upalni odgovor. Antimedijatori upale U svim fazama upale oslobađaju se i djeluju tvari koje sprječavaju prekomjerno nakupljanje medijatora ili zaustavljaju utjecaj medijatora. To su prvenstveno enzimi: histaminaza, inhibitori karboksipeptidaza kinina, inhibitori esteraze frakcije komplementa. Eozinofili igraju važnu ulogu u formiranju i isporuci anti-lijekova za upalni fokus. Od humoralnih anti-medijatora važnu ulogu ima alfa-1-antitripsin, koji se formira u hepatocitima. To je inhibitor proteaze. Kao što slijedi iz definicije Druga komponenta upale je kršenje mikrocirkulacije i hemorologije u fokusu upale. Razlikuju se sljedeće faze poremećaja cirkulacije: 1. Formiranje arterijske hiperemije. 2. Faza venske hiperemije koja prolazi kroz mješavinu. 3. Sljedeći može doći do zastoja krvi. Brzo nastali histamin, kinini, prostaglandini i drugi upalni medijatori šire arterije, arteriole i osiguravaju stvaranje arterijske hiperemije. Važnu ulogu u razvoju arterijske hiperemije i njenom održavanju ima promjena u osjetljivosti alfa-adrenoreceptora krvnih žila u aci-doznim uvjetima. Kao rezultat toga, dolazi do smanjenja reakcije krvnih žila na adrenalinski i simpatički utjecaj, što pridonosi širenju arteriole i predkapilarnih sfinktera. U fokusu upale zbog acidoze, disionije (povećana koncentracija K + iona u tkivnoj tekućini) smanjuje se i vazokonstrikcijski učinak predkapilarnih sfinktera. Svi ovi faktori dovode do stvaranja arterijske hiperemije. Arterijsku hiperemiju karakterizira povećanje volumena i linearna brzina protoka krvi, broj funkcionirajućih kapilara. Povećanje protoka krvi bogate kisikom pridonosi poboljšanju redoks procesa i generiranju topline. Dakle, u fazi arterijske hiperemije, povećanje temperature u očnoj upali subjektivno i objektivno se bilježi. Kada upala povećava propusnost krvnih žila, što doprinosi oslobađanju proteina i vode u žarištu upale. Prije svega, tu su albumini, u vezi s kojima se povećava količina globulina i fibriogena u krvi. To podrazumijeva povećanje viskoznosti i koncentracije u krvi, što rezultira usporavanjem protoka krvi i stvaranjem agregata crvenih krvnih stanica. Kao posljedica nakupljanja tekućine, a kasnije i stvorenih elemenata u tkivu, limfnim i krvnim žilama, komprimira se krv i limfa. U posudama se razvija agregacija ujednačenih elemenata, njihovo lijepljenje i formiranje mulja. Za slatkiše je karakteristična agregacija eritrocita u obliku novčića. Sa slađom, membrana eritrocita se ne raspada, pa se mulj može razbiti. Paralelno s tim, sustav zgrušavanja krvi aktivira se formiranjem krvnih ugrušaka i tromboembolije. Sve te promjene pridonose povećanju dinamičke viskoznosti krvi i pogoršanju njezinih reoloških svojstava. Također, uzrok nastanka mikrotromba i krvarenja je izravno oštećenje krvožilnog zida, čimbenik koji uzrokuje upalu, aktivaciju Hagemanovog faktora, djelovanje medijatora / lizosomskih enzima, bradikinina, kalidina /. Crvene krvne stanice napuštaju posude kroz interendotelijalne prostore. Tako se arterijska hiperemija vrlo brzo pridružuje venskim, čije se manifestacije postupno povećavaju. U stadiju venske hiperemije poremećen je odljev krvi iz izvora upale, smanjuje se linearna i volumetrijska brzina protoka krvi, povećava se hidrostatski tlak, te se razvija protok krvi u obliku jog i klatna. S razvojem upale i venske hiperemije dolazi do daljnjeg, progresivnog usporavanja protoka krvi. To je uzrokovano: a) prekomjernim povećanjem poprečnog presjeka krvožilnog doruma zbog maksimalne dilatacije kapilara i otvaranja vena, b) mehaničke prepreke za odljev krvi i limfe iz žarišta upale, prvenstveno zbog kompresije venskih i limfnih žila, ) povećanje otpornosti na protok krvi zbog hrapavosti unutarnjeg zida malih žila od leukocita koji se na njega vezuju, kao i oticanje endotelnih stanica, d) daljnje zgušnjavanje krvi i povećanje njezine viskoznosti zbog povećanja o otpuštanju tekućine iz žila u tkivo. Na kraju, zaustavlja se kretanje krvi - zastoj. Staza se najprije bilježi u zasebnim kapilarama i venulama, a kasnije pokriva sve više i više žila. Uostalom, zastoj se razvija u ateriolima. Ovisno o težini upale, staza može biti kratkotrajna, trajati satima ili biti nepovratna. Posljedica zastoja mogu biti ireverzibilne promjene u krvnim stanicama i tkivima. eksudacija eksudacija - to je izlaz tekućeg dijela krvi u fokus upale. Izvodi se na 3 načina: 1. Kroz interendotelne proreze, čija se veličina povećava zbog redukcije mikrofibrell endotelnih stanica. 2. Kroz tijelo endotelnih stanica putem specijaliziranih kanala. 3. Put mikropinocitoze u obliku aktivnog provođenja najmanjih kapljica kroz tijelo stanice. Utvrđene su dvije faze povećanja propusnosti vaskularnog zida u upalnom fokusu: 1. Odmah povećava vaskularnu permeabilnost zbog djelovanja vazoaktivnih tvari. 2. Kasni (odgođeni, dugi) povezani s djelovanjem PMN-leukocita. Granule leukocita sadrže biološki aktivne tvari koje se oslobađaju tijekom degranulacije i fagocitoze. Proces akumulacije PMN-leukocita i njihova degranulacija dug je proces. Zato oni osiguravaju 2. fazu poboljšanja propusnosti. Porast vaskularne permeabilnosti posljedica je sljedećih čimbenika: 1. Izravno djelovanje faktora (životinjski otrovi, bakterijski toksini, itd.). 2. Djelovanje BAS (histamin, serotonin, kinini, itd.) 3. Acidoza. To dovodi do ukapljivanja koloida i slabljenja interendotelnih veza. Povećana propusnost žila dovodi do oslobađanja proteina i krvnih elemenata u upaljenom području. Otpuštanje vode i tvari koje su otopljene u njoj je posljedica: 1. Povećanja površine filtracije i difuzije. 2. Povećan krvni tlak u kapilarama i venulama. 3. Povećan osmotski tlak u upalnom tkivu. 4. Limfni edem. Naziva se tekućina koja ulazi u upaljeno tkivo ekssu- luigi Datome. Sadrži veliku količinu proteina (30-50 g / l), krvne stanice, stanice oštećenog tkiva. Neupalni eksudat - transudat, sadrži mnogo manje proteina, krvnih stanica, stanica oštećenog tkiva. Paralelno s oslobađanjem proteina i vode tijekom upale, odvija se proces emigracije leukocita. Emigracija leukocita Izlasku leukocita prethodi pokret zida i njihovo stajanje, što se osobito jasno vidi u fazi venske hiperemije. Ovaj fenomen se objašnjava smanjenjem negativnog naboja leukocita, mikrokoagulacijom u blizini zida, zbog čega mikrovlakna inhibiraju kretanje leukocita i pridonose njihovom zimskom stajanju. Više I.I.Mehnikov je primijetio da se PMN-leukociti pojavljuju prvo u upali, zatim u monocitima i posljednjim limfocitima. Leukociti emigriraju na dva načina: PMN-leukociti izlaze kroz interindotelne praznine i mononuklearne stanice kroz tijelo endotelnih stanica. Potonji je proces koji oduzima mnogo vremena i to objašnjava zašto se mononuklearne stanice kasnije pojavljuju u području upale. Bazična membrana krvnih elemenata prevladana je na temelju izotermnog reverzibilnog smanjenja viskoznosti koloidne otopine (tiksotropije), tj. prijelaz gela u sol kada je leukocit vezan na membranu. Ispada da je leukocit, koji lako prevladava sol, izvan posude, i membrana se opet pretvara u gel. U tom procesu sudjeluju enzimi, a prije svega kolaž-Naza. Određeni utjecaj na slijed emigracije ima pH izvora upale. Pri pH 7,4-7,2, PMN-leukociti se akumuliraju, pri pH 7.0-6.8, mononuklearnim stanicama, i pri pH 6.7, svi leukociti umiru u nidusu upale da bi formirali gnoj. Važno u emigraciji leukocita pripada kemotak-sisu. Formira se uz sudjelovanje komplementa. Upotreba inhibitora komplementa sprječava oštećenje krvnih žila i oslobađanje leukocita. Kemotaksija je stimulirana streptokinazom. Kemotoksini se pojavljuju kada mehanička oštećenja tkiva, s infektivnom upalom zbog djelovanja endotoksina. Kemotoksini se također formiraju limfocitima tijekom razgradnje gama globulina. Kemotaksija se stimulira metaboličkim proizvodima tkiva, bakterija, virusa i sustava kalikreina. Određenu ulogu u emigraciji leukocita imaju tzv. Surfaktanti, koji mogu sniziti površinsku napetost. Na primjer: organske kiseline. Promjenom površinske napetosti leukocita, uzrokuju potonji razvoj citoplazmatskih izbočina i formiranje pseudopodije. Postupno se cijeli leukocit kreće u nju, potpuno prelazeći posudu. Sudbina leukocita oslobođenih iz posuda ovisi o okolini u kojoj padaju. Ako je upala aseptična u prirodi, emigrirani leukociti brzo umiru tijekom 3-5 dana. Ako upala ima septički karakter, broj leukocita u fokusu upale postupno raste. Počinje pojačanje. Neki leukociti smješteni u središtu upalne žlijezde umiru. Dio prikazuje fagocitnu aktivnost. Aktivnost enzima se povećava: mijeloperoksidaza, kiselinske hidrolaze koje uništavaju ekstracelularno locirane bakterije. Unatoč činjenici da je bakterijski plak primarni uzrok razvoja upalnih parodontnih bolesti, samo njegov učinak ne može objasniti ozbiljnost parodontnog razaranja. Reakcija tijela igra ključnu ulogu u razvoju parodontne bolesti, Ljudsko tijelo ima složen skup međusobno ovisnih zaštitnih mehanizama usmjerenih na uklanjanje mikroorganizama, postizanje ozdravljenja i održavanje zdravog stanja. Paradoksalno, isti sustav, koji je osmišljen kako bi zaštitio i ozdravio tijelo, dovodi do oštećenja tkiva u parodontalnim bolestima. Imunologija je izuzetno složena tema. Štoviše, prilično je teško razdvojiti pojmove kao što su upalni i imunološki odgovor, jer se u mnogim situacijama njihovo djelovanje preklapa. Ovo poglavlje daje pregled manifestacija upalnog i imunološkog odgovora, kao i njihovu ulogu u liječenju i uništavanju parodontne bolesti. Obuhvatit će se sljedeće teme:
upala Upala je jasan slijed događaja koji se razvijaju kao odgovor na bilo kakvo oštećenje ili infekciju, dakle, ima "nespecifičan" karakter. Upala je primarni odgovor koji se javlja prije aktivacije imunološkog sustava. Proces upale karakteriziraju tri faze:
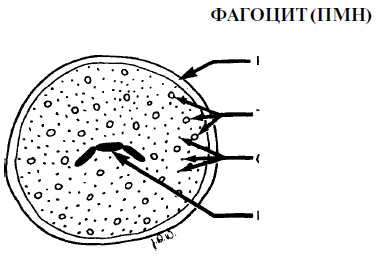
Prije nego što počnemo raspravljati o samom procesu, predstavimo glavne stanične i molekularne elemente upale. Stanični elementi upale Glavne stanice odgovorne za upalu su leukociti (PMN), koji se formiraju u koštanoj srži iz istih matičnih stanica kao i monociti. Specifični markeri površine stanice određuju koji će put dovesti do razvoja promijelocita - duž puta formiranja makrofaga ili PMN-a. Ovi markeri nestaju nakon završetka diferencijacije. Prisutnost nekoliko PMN-ova u vezanom epitelu smatra se normalnim. Povećanje njihovog broja znak je pokretanja reakcije organizma. PMN su fagociti i čine 70% ukupnog broja leukocita. Citoplazma PMN-a sadrži elemente koji su odgovorni za kretanje stanica tijekom aktivacije kemotaksije, kao i lizosome koji uništavaju bakterije. Uništavanje bakterija od strane tih stanica obično, ali ne uvijek, nastaje nakon što se mikroorganizmi apsorbiraju pomoću PMN-a (tj. Nakon fagocitoze). Sljedeće stanice uključene u upalni odgovor su makrofagi, koji nastaju iz cirkulirajućih monocita, i pojavljuju se u području upale nakon PMN. Makrofagi su velike stanice s istim fagocitnim sposobnostima kao PMN. Osim toga, makrofagi imaju važnu ulogu u imunom odgovoru. Limfociti prodiru u područje upale posljednji put i povezani su prvenstveno s kronična upala, Osim toga, limfociti su glavne stanice imunološkog sustava. Mastociti su isti kao bazofili koji cirkuliraju. Oni oslobađaju histamin, faktor aktivacije trombocita (PAF), prostaglandin E2 i leukotriene (LTB4 i LTD4), svaki od ovih elemenata ima izražen upalni učinak. Trombociti oslobađaju serotonin (važan medijator upale). Molekularne komponente upale Histamin povećava propusnost stijenki krvnih žila, čime se olakšava pristup upalnim stanicama na zahvaćeno područje. Histamin se oslobađa u mastocitima i bazofilima. Serotonin (5-hidroksi-triptamin) također povećava propusnost krvnih žila. Bazofili, neutrofili i makrofagi oslobađaju faktor aktivacije trombocita (PAF). PAF povećava oslobađanje serotonina iz trombocita. Faktor kemotaksije neutrofila (NCF) oslobađa se iz mastocita i regulira PMN kemotaksiju. Kemokine se oslobađaju leukocitima. Oni čine veliku skupinu citokina koji uzrokuju degranulaciju mastocita i PMN kemotaksiju. Upozorenje: Terminologija može izgledati zbunjujuće. Sve molekule koje utječu na imunološki ili upalni odgovor nazivaju se citokini. U skladu s tim, svi kemokini su citokini, ali postoji veliki broj citokina koji nisu kemokini. Aktivirani komplement SZ uzrokuje degranulaciju mastocita. Aktivirani komplement C5a dovodi do degranulacije mastocita, kemotaksije fagocita, PMN aktivacije i povećanja propusnosti kapilara. Bradikinin (element kininskog sustava) uzrokuje vazodilataciju i povećava propusnost krvnih žila. Fibrinopeptidi su produkti mehanizma koagulacije i utječu na kemotaksiju PMN-a i makrofaga. Prostaglandin E2 (PGE2) je produkt ciklooksigenaze i uzrokuje vazodilataciju, istovremeno s povećanjem vaskularne permeabilnosti pod djelovanjem histamina i bradikinina. Tijekom ciklusa lipoksigenaze nastaje leukotrien B4 (LTB4). Stimulira kemotaksiju PMN i sinergistički s PGE2 dovodi do povećanja propusnosti krvožilnog zida. Leukotrien D4 (LTD4), koji također nastaje tijekom ciklusa lipoksigenaze, povećava propusnost krvnih žila. Faktor kemotaksije neutrofila (NCF) oslobađaju bazofili. Selektini su skupina od tri molekule koje olakšavaju migraciju PMN-a i makrofaga kroz vaskularnu stijenku. Selektini E i selektini P su specifični za PMN, a selektin L je za makrofage. Selectini usporavaju kretanje stanica, što pridonosi prianjanju potonjeg na stijenku krvnih žila. Tri skupine, uključujući skupinu poznatu kao ICAMS, uključuju najmanje 12 molekula koje obavljaju slične funkcije. Akutna upala u parodontnim bolestima Kao što je već spomenuto, proces akutne upale uključuje tri faze. Kako se bakterijski plak nakuplja u žlijebu, događaju se sljedeći događaji. Krvna se opskrba povećava zbog širenja krvnih žila u zahvaćenom području. Neki medijatori uzrokuju vazodilataciju, na primjer histamin i PGE2. Serotonin, C5a, bradikinin, fibrinopeptidi, PGE2, LTB2 i LTD2 povećavaju propusnost vaskularnog zida i povećavaju prostor između endotelnih stanica. Selectini i ICAMS usporavaju kretanje PMN-a, omogućujući mu da prodre u vezivno tkivo, Migracijska i fagocitna funkcija PMN reguliraju kemotaktički čimbenici, kao što je NCF. Kemokini, C5a, fibrinopeptidi i LTB4 također doprinose neutrofilnoj fagocitozi i kemotaksiji. Glavne fagocitne stanice koje su uključene u odgovor tijela na infektivnu invaziju su polimorfonuklearni neutrofili i makrofagi. Razaranje mikroorganizama, obično, ali ne uvijek, događa se nakon njihove apsorpcije u stanicama. Oštećenje nekih staničnih membrana može dovesti do stvaranja i oslobađanja čimbenika koji dovode do pojave kliničkih simptoma upale.
Jedanaest klasičnih proteina
Granule se također nazivaju lizosomi ili "suicidni paketi". enzima koji uništavaju bakterijske stanice i stanice tijela fagociti Fagocitoza neovisna o kisiku Taj se proces javlja kao posljedica djelovanja velikog broja destruktivnih tvari sadržanih u organelama koje se nalaze u citoplazmi fagocita. Takve organele nazivaju se granulama ili lizosomima. Destruktivna aktivnost enzima dovodi do oslobađanja sadržaja granula i drugih čimbenika koji pripadaju skupinama kationskih proteina, neutralnih proteaza, kiselih hidrolaza, kao i drugih tvari, kao što je laktoferin. Enzimi uništavaju bakterije nakon što ih apsorbiraju fagociti. Međutim, u procesu fagocitoze, neki enzimi mogu “iscuriti” iz fagocita i stupiti u interakciju sa strukturama koje okružuju stanicu. Vjerojatno je ovaj fenomen od velike važnosti u žlijebu ili džepnoj tekućini, gdje uništavanje bakterija počinje bez prethodne apsorpcije, što pridonosi zaštiti parodontnih tkiva. Štoviše, lizosomski enzimi mogu odigrati važnu ulogu u neutraliziranju djelovanja destruktivnih enzima i toksina koje sintetiziraju i oslobađaju bakterije, bez obzira na to jesu li ti enzimi i toksini prije apsorbirali fagociti. Fagocitoza ovisna o kisiku Ovaj proces dovodi do uništenja bakterija koje se nalaze unutar staničnih organela, nazvanih fagolizosomi. Tijekom njega otrovni oksidanti i vodikov peroksid oslobađaju se iz radikala kisika i lizosomalnog enzima mijeloperoksidaze, što dovodi do masovne smrti bakterijskih stanica kao posljedice oštećenja njihove stanične stijenke. Tijekom mnogih istraživanja proučavana je veza između polimorfonuklearnih neutrofila (PMN) i stanja parodontnih tkiva. Parodontne bolesti su češće i ozbiljnije u prisutnosti neutrofila kod ljudi ili životinja, kao što su agranulocitoza ili neuspjeh adhezije leukocita. Kod životinja s padom broja ili kongenitalne insuficijencije PMN-a došlo je do brzog parodontnog razaranja i gubitka zuba. Kliničke studije koje su uključivale veliki broj bolesnika pokazale su da je prisutnost funkcionalne insuficijencije PMN-a u bolesnika visoki čimbenik rizika za uništavanje parodontnih tkiva. Godine 1996. na Međunarodnom kongresu parodontologije, Offenbacker je sugerirao da pacijenti s normalnim PMN-om mogu razviti gingivitis, ali ne i parodontitis, bez obzira na stupanj bakterijskog opterećenja. S druge strane, prisutnost funkcionalne insuficijencije PMN-a u većini slučajeva popraćena je gubitkom vezanosti. Nalazi ovih istraživanja ukazuju da PMN-ovi igraju ključnu ulogu u osiguravanju zdravog stanja parodonta, ali mogu dovesti do uništenja parodontnih tkiva. Uništavanje tjelesnih tkiva Poznato je da samo tijelo dovodi do značajnog uništenja vlastitih tkiva tijekom razvoja parodontnih bolesti. Takva oštećenja mogu se smatrati patološkom reakcijom u prisutnosti kronične upalne bolesti, Sljedeće tvari imaju sposobnost uništavanja parodontnih tkiva u procesu obrambene reakcije tijela na bakterije i njihove metaboličke produkte.
Sustav komplementa seruma Sustav komplementa seruma sastoji se od više od 20 proteina sirutke koji, kada se aktiviraju, posjeduju biološku aktivnost. Ovaj sustav igra izuzetno važnu ulogu u upalnom i imunom odgovoru. Postoje dva glavna mehanizma aktivacije proteina sustava komplementa. Prvi klasični mehanizam se aktivira nakon što se antitijelo veže za površinu bakterijske stijenke. Drugi alternativni mehanizam može se aktivirati izravno pomoću zidnih komponenata nekih gram-negativnih bakterija. Takve komponente se nazivaju endotoksini. Ispod su samo neki od mnogih faktora aktivacije serumskog komplementa koji su uključeni u oba mehanizma.
Biološki aktivni čimbenici formirani u sustavu komplementarnog seruma vjerojatno igraju važnu ulogu u zaštiti tijela od mikrobiološke invazije parodontnih tkiva, jer dovode do uništenja bakterija i pokretanja drugih obrambenih mehanizama koji smanjuju koncentraciju mikroorganizama. Kao što je slučaj sa svim zaštitnim mehanizmima kada je komplement aktiviran, postoji mogućnost oštećenja parodontnih tkiva. Na kraju ovog poglavlja raspravljat će se o osobitostima oštećenja parodontnih tkiva antitijelima i fagocitima induciranim komplementom. Međutim, osim toga, zbog aktivacije komplementarnog sustava, može doći do razaranja membrana vlastitih tjelesnih stanica, posebno crvenih krvnih stanica. Aktivacija komplementa može dovesti do uništenja parodontnih tkiva, što određuje kliničke simptome bolesti. IMMUNOLOGY Tradicionalno razmatramo dva dijela imunološkog sustava: stanični imunitet i humoralni imunitet. Unatoč svrsishodnosti takvog razdvajanja, imunolozi trenutno pokušavaju opisati imunološki sustav elementima koji prepoznaju stanične antigene i elementima koji prepoznaju slobodne antigene. Stanični elementi imunološkog sustava
Citokini i drugi molekularni elementi Citokini su molekule koje nisu protutijela i koje imaju sposobnost utjecati na mnoge komponente imunološkog i upalnog odgovora, kao što su kaskada komplimenta, bradikinin, proces koagulacije i kaskada arahidonske kiseline. Najvažniji citokini uključuju:
Imunoglobulini (antitijela)
Imunološki odgovor u parodontnoj bolesti Uz akumulaciju bakterijskog plaka u području žlijeba prolazi kratko vrijeme (obično nekoliko dana), tijekom kojeg se ne otkrivaju antitijela. Nakon nekoliko dana, tijelo počinje reagirati na prisutnost bakterija i njihovih metaboličkih proizvoda. Fibroblasti, makrofagi i limfociti oslobađaju IL-1, IL-2, IL-6 i IL-8. Pojavljuje se aktivacija selektina i 1C AM, koji inicira diapedezu (perkolaciju kroz vaskularni zid), migraciju i kemotaksiju polimorfonuklearnih leukocita. Proces diapedezije se ubrzava, a PMN prate makrofagi. Oba tipa stanica se aktiviraju pomoću citokina. Klinički se to očituje primarnim crvenilom kod gingivitisa. Antigeni se "isporučuju" B stanicama i monocitima koristeći T pomoćne stanice. Napokon, oslobađaju se citokini. To dovodi do proizvodnje B stanica, koje tvore antitijela specifična za svaki antigen. Antigeni prolaze opsonizaciju i fagocitozu, što rezultira oslobađanjem tvari koje oštećuju kolagen i glavnu tvar. SZa i C5a dovode do oslobađanja histamina mastocitima, što uzrokuje vazodilataciju i olakšava migraciju na zainteresirano područje većeg broja zaštitnih stanica. Naposljetku, epitel utora ulcerira, što pridonosi još bržem prodiranju bakterijskih antigena. U ovom trenutku, zubno meso nabrekne, krvari i može biti malo bolno. Citokini koje proizvode fibroblasti, PMN i druge stanice, mogu igrati i zaštitnu i štetnu ulogu. Oboljelo područje infiltrirano je limfocitima i plazma stanicama. U nedostatku liječenja ili u slučaju nedostatka obrambenih mehanizama, gubitak privrženosti nastaje kao posljedica djelovanja bakterija i kao posljedica tjelesnog odgovora na bakterijsko nadražujuće djelovanje. zaključak U zdravstvenom stanju između bakterija i obrambenih mehanizama tijela postoji ravnoteža. Razvojem bolesti ova ravnoteža je poremećena, bakterije i napori organizma da unište bakterije i izliječiti, dovode do uništenja parodontnih tkiva. Takva neravnoteža može nastati kao posljedica djelovanja čimbenika virulencije, obrambenih mehanizama ili vanjskih čimbenika, primjerice pod utjecajem pušenja duhana. Parodontna abeceda |
| glasi: |
|---|
Najpopularnije:
Birch visi ili bradavičav
|
novi
- Program intenzivne hidratacije kože na kozmetičkoj koži
- Što vam je potrebno za akrilni prah
- Što znači sova?
- Analize za pankreatitis: koja istraživanja trebaju biti provedena i koji pokazatelji pokazuju
- Sova - talisman koji privlači novac i sreću
- Koja ptica vrišti noću glasom mačića?
- Kolesterol i stres
- Manikura kod kuće
- Učinkovito lice
- Što je čovjek nakon slomljene noge?