Розділи сайту
Вибір редакції:
- Доступні методи швидкого підвищення лейкоцитів в крові
- Грибок нігтів і шкіри не встоять перед кавовою гущею
- Крокус виставка меблів. Меблеві виставки
- Татуювання сова на руці значення
- Найбільші члени в світі
- Переломи фаланг пальців стопи фото
- Що таке «поганий» і «хороший» холестерин
- Що робити, якщо шкіра навколо нігтів на руках сохне
- Найбезпечніші натуральні лаки список
- Оливкова олія: чи є сенс купувати дорогі сорти
Реклама
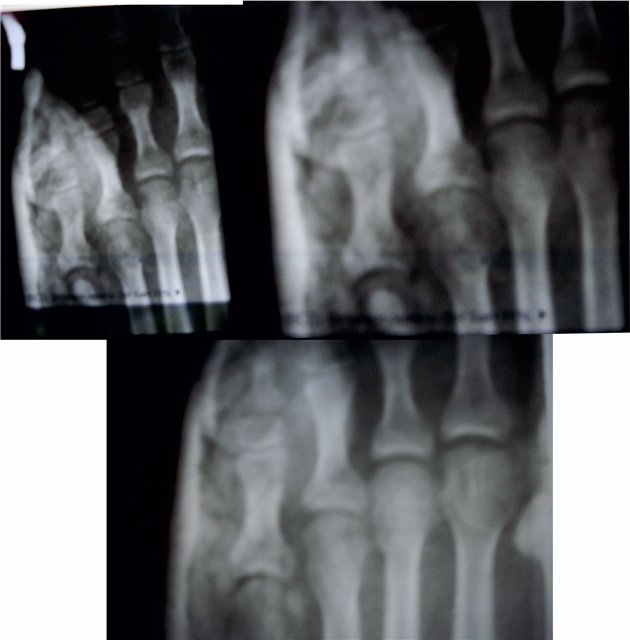
| Перелом середнього пальця стопи. Переломи фаланг пальців стопи фото |
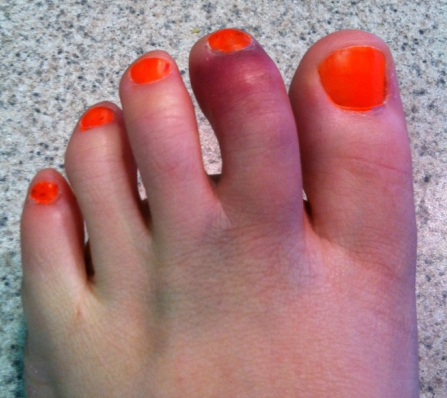
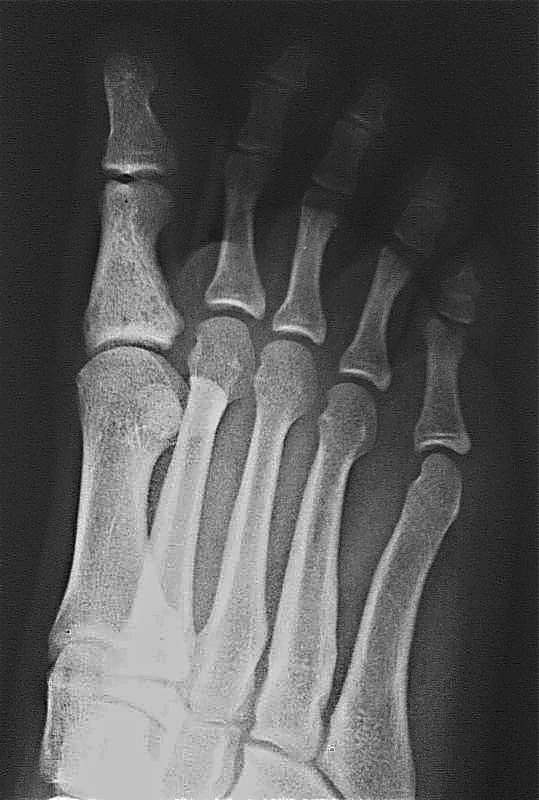
Що таке Переломи фаланг пальців стопиЗустрічаються такі переломи досить часто. Це пояснюється тим, що фаланги пальців менш захищені від зовнішніх впливів. Найчастіше переломи обумовлені прямий травмою і відносно рідко - непрямий. Найбільш часто переломів піддаються дистальні фаланги I і II пальців. Ці пальці в порівнянні з іншими значно виступають вперед. Повні переломи фаланги можуть бути поперечними, косими, Т-образними або осколкових. Рідше спостерігаються відриви епіфіза дистальної фаланги великого пальця. Осколковий перелом проксимальної фаланги зустрічається відносно часто. Симптоми Переломов фаланг пальців стопиПри переломах фаланг пальців стопи в перші години після травми визначаються значна припухлість, болючість на рівні перелому при пальпації, а також при осьової навантаженні на пошкоджений палець і пасивних рухах пальця; синець визначається на латеральної і тильної поверхнях, рідше з підошовної сторони. Зміщенняуламків при закритих переломах фаланг пальців стопи в більшості випадків не буває. Іноді тяга розгиначів призводить до кутового зміщення уламків, кутом, відкритим до тилу. Особливо різко зсув виражено на проксимальної фаланзі великого пальця. Біль і кульгавість тримаються тривалий час. Для зменшення болю хворий зазвичай переносить опору на п'яту. Дуже часто перелом, який здавався в останній момент ушкодження закритим, виявляється ускладненим, так як шкіра над місцем перелому також пошкоджується і некротизируется. нігтьове ложе часто буває пошкодженим і є місцем проникнення інфекції. Діагностика Переломов фаланг пальців стопиПереломи фаланг пальців стопи рентгенологічно досліджують в прямій і бічній проекціях. Для уточнення зміщенняуламків знімок роблять в напівбоковий проекції (в косою). Багато лікарів пропускають переломи сесамоподібні кісток. Переломи таких кісток, особливо перелом I пальця, можна розпізнати тільки рентгенологічно. Спостерігаються втомні переломи сесамоподібні кістки I пальця. Іноді розпізнати перелом сесамоподібні кістки з упевненістю вдається тільки після розвитку кісткової мозолі. Нерідко утворюється помилковий суглоб. Вважають, що сесамовідная кістка набуває дольчатое будова в результаті розвитку в ній перебудовного процесу в вигляді втомних переломів. У диференціальної діагностики при читанні рентгенограм слід пам'ятати про природжений розширенні сесамоподібні кісток в області I плюснефалангового зчленування (біпарціальние, тріпар-соціальні), які в половині випадків бувають двосторонніми. На відміну від переломів додаткові кістки мають округлу форму і чіткі контури. Переломи сесамоподібні кісток характеризуються зазубрений поверхнею уламків. Лікування Переломов фаланг пальців стопиЯк правило, хворі з переломами фаланг пальців стопи лікуються амбулаторно. Тривалість тимчасової непрацездатності невелика. При переломі фаланг пальців без зміщення на відповідний палець накладають липкий пластир в кілька шарів. Працездатність при такому методі лікування відновлюється через 2 тижні. Слід вважати неправильним залишати такі переломи взагалі без іммобілізації. Іммобілізація за допомогою гіпсової лонгет є зайвою, громіздкою, в ряді випадків лонгета підсилює болі і збільшує термін непрацездатності. Застосування липкого пластиру дозволяє почати активні рухи в суглобах пошкодженого пальця з перших днів після травми, що сприятливо позначається надалі на його функції. Зазвичай на 2-3-й день пов'язка може слабшати, і тоді її знову підкріплюють липким пластиром. При множинних переломах іммобілізація проводиться гіпсовою пов'язкою у вигляді "туфлі" строком на 2-3 тижнів. При переломі проксимальної фаланги I пальця гіпсова іммобілізація триває до 4 тижнів. Лікування переломів фаланг пальців стопи зі зміщенням уламків особливих труднощів не становить. Усувають зміщення найчастіше шляхом витягування по осі за пошкоджений палець. Кращі результати забезпечує застосування для цих цілей скелетного витягування за допомогою шини Черкес-Заде. При великому зсуві уламків скелетневитягування накладають після ручної репозиції, за допомогою якої прагнуть домогтися правильного стояння уламків. Витягування продовжують до утворення первинної кісткової мозолі (10-15 днів). Надалі накладають гіпсову пов'язку у вигляді "туфлі" до повного загоєння перелому. Відкрита репозиція уламків з фіксацією тонким стерженм Богданова або спицею Кіршнера показана при неможливості усунути зміщення уламків консервативним шляхом. Середня тривалість непрацездатності при переломах фаланг пальців стопи зі зміщенням уламків становить 3-4 тижні. До яких лікарів слід звертатися якщо у Вас Переломи фаланг пальців стопи
Акції та спеціальні пропозиціїМедичні новини14.08.2017 З 15 серпня до 15 вересня 2017 року в мережі клінік "Медіс" діє спеціальна ціна на аналізи для школи і дитячого садка. 18.04.2017 Вчені з університету Північної Кароліни встановили, що вірус імунодефіциту може знаходиться не тільки в клітинах крові (Т-клітинах), але і в інших тканинах організму. Фахівці визначили, що вірус може знаходиться всередині так званих макрофагів (амебоподібними клітини). 13.04.2017 МОЗ РФ схвалив препарат Револейд (Елтромбопаг) до застосування у дітей. новий препарат показаний пацієнтам страждають хронічною імунної тромбоцитопенією (ідіопатична тромбоцитопенічна пурпура, ІТП), рідкісним захворюванням системи крові.Почті 5% усіх злоякісних пухлин складають саркоми. Вони відрізняються високою агресивністю, швидким поширенням гематогенним шляхом і схильністю до рецидивів після лікування. Деякі саркоми розвиваються роками, нічим себе не проявляючи ... Віруси не тільки витають в повітрі, а й можуть потрапляти на поручні, сидіння та інші поверхні, при цьому зберігаючи свою активність. Тому в поїздках або громадських місцях бажано не тільки виключити спілкування з оточуючими людьми, але і уникати ... Повернути хороший зір і назавжди розпрощатися з окулярами і контактними лінзами - мрія багатьох людей. Зараз її можна зробити реальністю швидко і безпечно. Нові можливості лазерної корекції зору відкриває повністю безконтактна методика фемто-ЛАСИК. косметичні препарати, Призначені доглядати за нашою шкірою і волоссям, насправді можуть виявитися не настільки безпечними, як ми думаємо Більше половини кісток стопи представлені фалангами пальців, і, хоча ці кістки дуже маленькі, в разі їх пошкодження можуть виникати значні труднощі при ходьбі і серйозні ускладнення через несвоєчасне або неправильного лікування. Такого роду травми стопи зустрічаються нерідко, тому що пальці мало захищені від шкідливого зовнішнього впливу. Пошкодження можуть викликати удари, падіння важких предметів на ноги, надмірні навантаження. Також зустрічаються патологічні переломи - вони обумовлені деякими захворюваннями, що призводять до значного зниження міцності кісткової тканини. Наприклад, це буває при остеопорозі, пухлинах, остеомієліті, гиперпаратиреозе. Найбільш частими бувають переломи великого і другого пальця стопи. Також нерідко трапляються так звані втомні переломи сесамоподібні кістки першого пальця. клінічний проявОсновні симптоми переломів пальців часто бувають схожими з ознаками інших видів травм цієї локалізації. Буває складно визначити його наявність або відрізнити його від удару, але завжди слід швидко поставити точний діагноз для своєчасного призначення ефективного лікування. Симптоми переломів пальців стоп схожі з ознаками переломів інших локалізацій. За ступенем надійності виділяють відносні і абсолютні симптоми. Відносні дозволяють зробити припущення про те, що палець зламаний, а абсолютні є достовірними ознаками перелому.
відносні симптоми
абсолютні симптоми
Коли утворюються переломи закритого типу, зміщення уламків зазвичай не спостерігається. Іноді тяга разгибающих м'язів прі¬водіт до кутового зміщення відлам-ков. Найбільш часто спостерігається зміщення, якщо є перелом великого пальця ноги в його проксимальної фаланги. Якщо кістка зростеться в такому положенні, хворобливість при ходьбі залишається надовго. Для ослаблення болю пацієнт прагнути наступати на п'яту. Дуже часто закритий перелом переходить у відкритий, якщо в місці травми розвиваються гнійно-некротичні ускладнення. Нерідко зустрічаються пошкодження нігтьового ложа, які можуть стати воротами інфекції. При переломі пальця ноги не завжди буває ясною клінічна картина, особливо якщо палець зламаний без зміщення уламків або є лише невелика тріщина. У подібних випадках пацієнт часто ігнорує симптоми і не підозрює про наявність перелому. Тому при будь-якій травмі стопи потрібно якомога швидше звертатися до лікаря для того, щоб уникнути можливих ускладнень. діагностика
Достовірний діагноз і точну локалізацію пошкодження фаланги можна встановити тільки за допомогою рентгенографії в двох проекціях. Іноді доводиться робити знімок в косій проекції. Це дослідження дозволяє зробити точний діагноз з точністю до 99%. Рентгенографія в двох проекціях дає можливість лікарю точно визначити, який палець зламаний, локалізацію дефекту і розташування кісткових уламків, що дозволяє лікарю визначитися з тактикою лікування. Буває важко розпізнати переломи сесамоподібні (додаткових) кісток. Їх наявність можна встановити тільки рентгеноло¬гіческі. Іноді пошкодження сесамоподібні кістки можна знайти тільки після утворення кісткової мозолі. ускладненняПерелом пальця ноги може привести до серйозних наслідків навіть у тих випадках, коли сама травма була порівняно легкою. Деякі люди, які отримали травму, не поспішають звернутися за медичною допомогою, так як не вважають пошкодження значним або не підозрюють, що палець зламаний, і в результаті втрачають час в надії на благополучне самостійне загоєння. Іноді одужання протікає успішно, а іноді ускладнення приносять більше незручностей, ніж сама травма. Розрізняють ранні та відстрочені ускладнення. До ранніх відносяться: відкриті переломи, гематома. Пізні ускладнення: хронічні болі, Артрити, остеомієліти, анкілоз (обмеження рухливості), деформація пальця, псевдосуглоб (незрощення), кістковий мозоль. Своєчасно і точно поставлений діагноз дозволить лікаря якомога швидше призначити правильне лікування, що дозволить запобігти небезпечні наслідки, Здавалося б, невеликого, але серйозного травмування. лікування
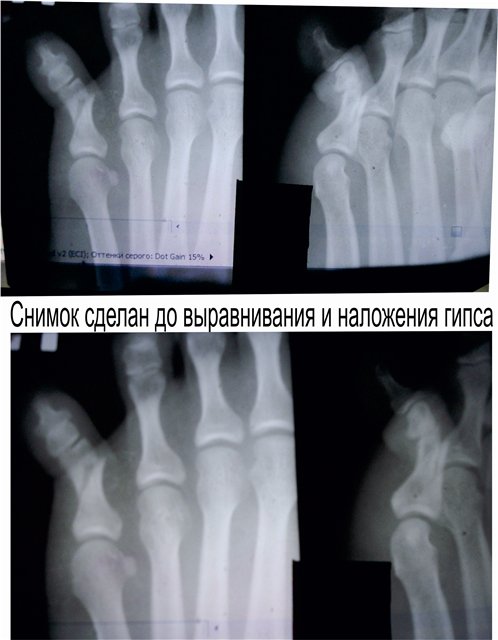
Якщо є підозра, що палець зламаний, необхідно терміново звернутися до лікаря або викликати швидку медичну допомогу. Для зменшення болю і набряку можна прикласти холод до місця пошкодження. Не слід самостійно робити мобілізують пов'язки, так як можна заподіяти додаткову травму або викликати зміщення відламків. Як правило, пацієнти з такими травмами ле¬чатся хірургом амбулаторно. Тактика лікування залежить від того, який палець зламаний, в якій фаланзі, виду перелому, наявності ускладнень та інших обставин. При наявності ускладнень необхідно робити операцію. Іноді буває показана репозиція і скелетневитягування. Завжди рекомендується іммобілізація. Її спосіб залежить від тяжкості і локалізації перелому: це може бути пов'язка з липкого пластиру, гіпсова лонгет або гіпсова пов'язка у вигляді «туфлі». Тривалість гіпсової іммобілізації тісно пов'язана з тяжкістю пошкодження і наявності ускладнень в період регенерації. Тимчасова непрацездатний-ність може тривати від двох до чотирьох тижнів. Відновлення після перелому - Основні методи Для якнайшвидшого загоєння і кращого відновлення функції після зняття гіпсової пов'язки призначаються фізіотерапевтичні процедури і лікувальна гімнастика. Симптоми перелому пальця руки Переломи фаланги пальця
... ступеня осколкові переломи діафіза 2-5 плеснових кісток, перелом проксимальної фаланги 5 пальця, розрив сухожилля розгинача 4 пальця правої стопи. ... ступеня осколкові переломи діафіза 2-5 плеснових кісток, перелом проксимальної фаланги 5 пальця, розрив сухожилля розгинача 4 пальця правої стопи.
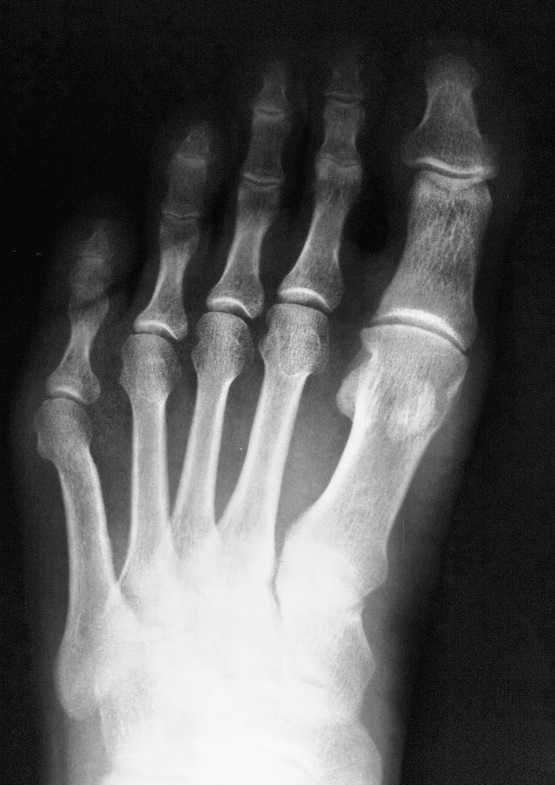
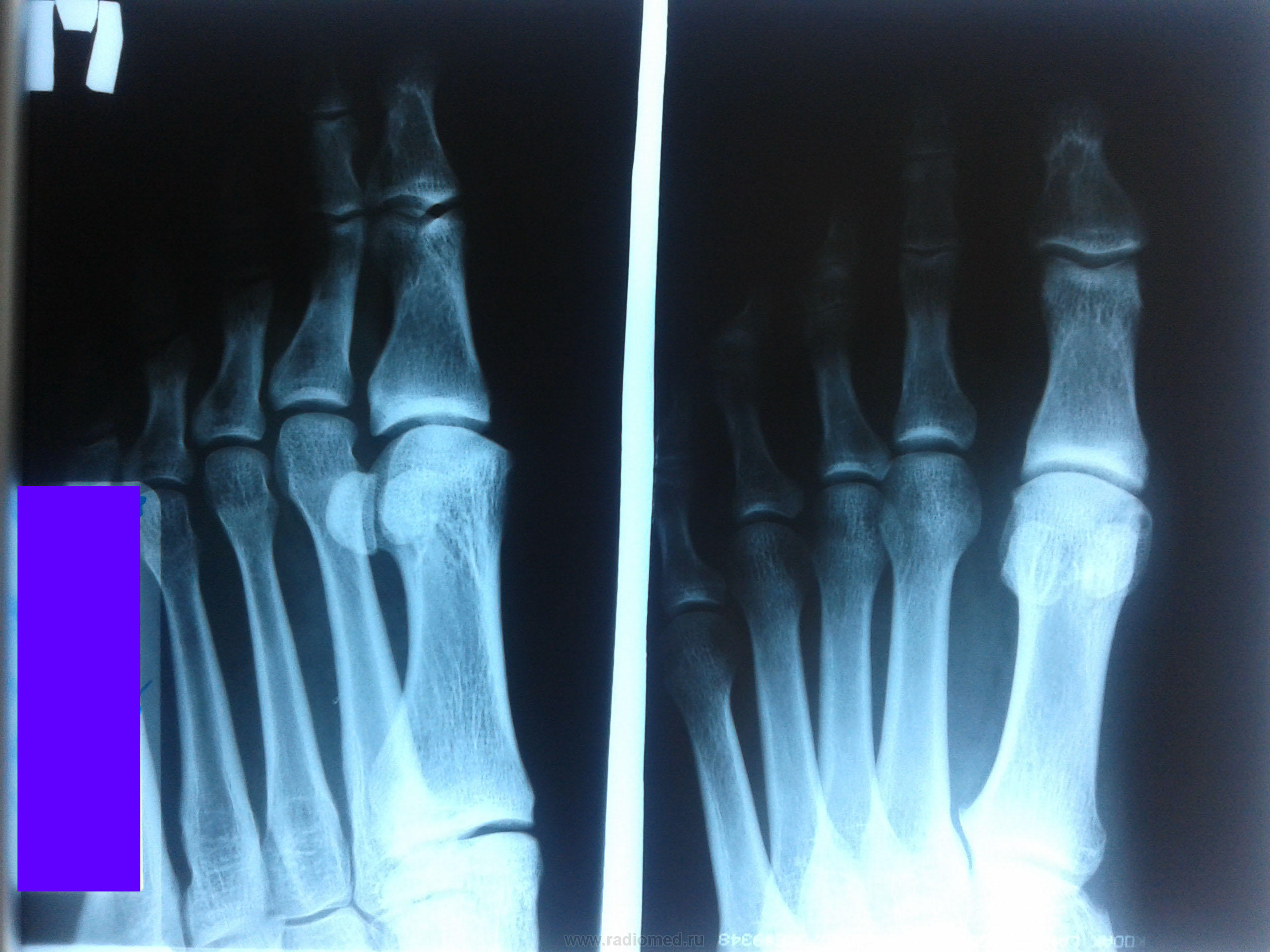
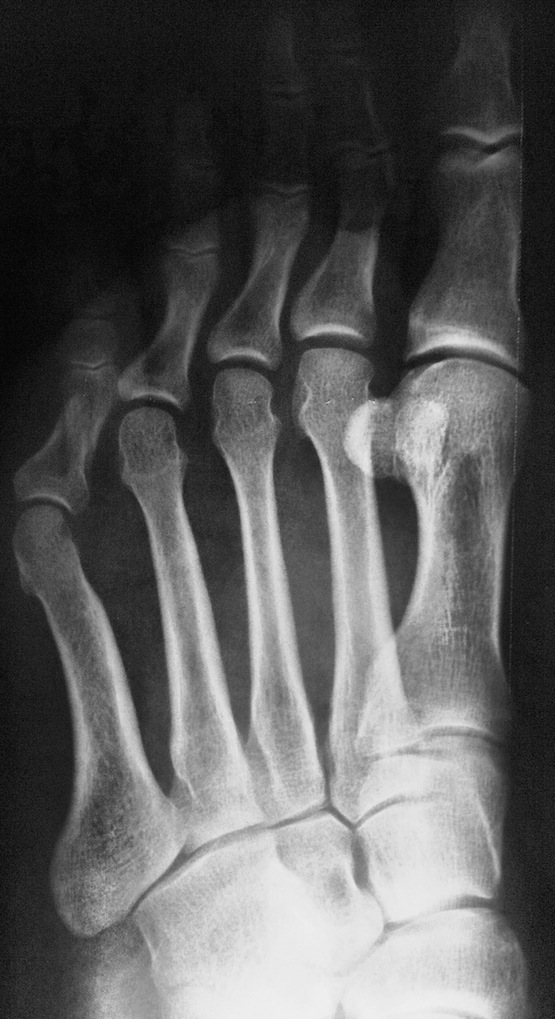
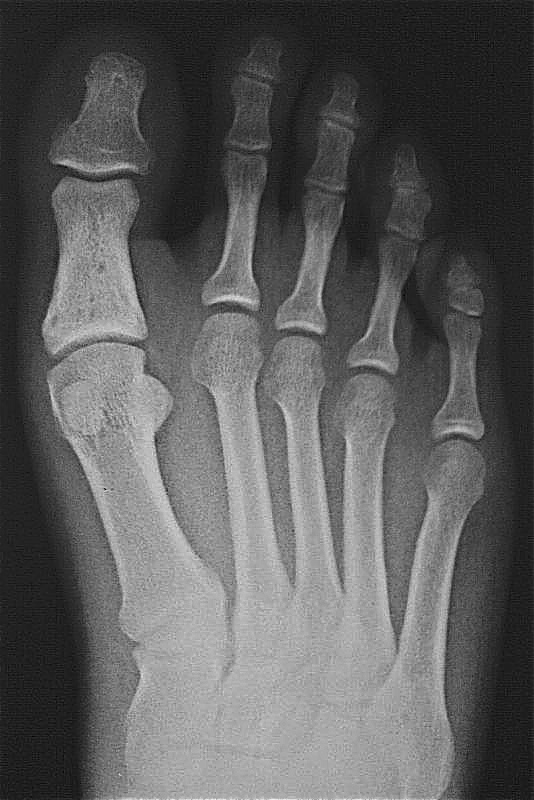
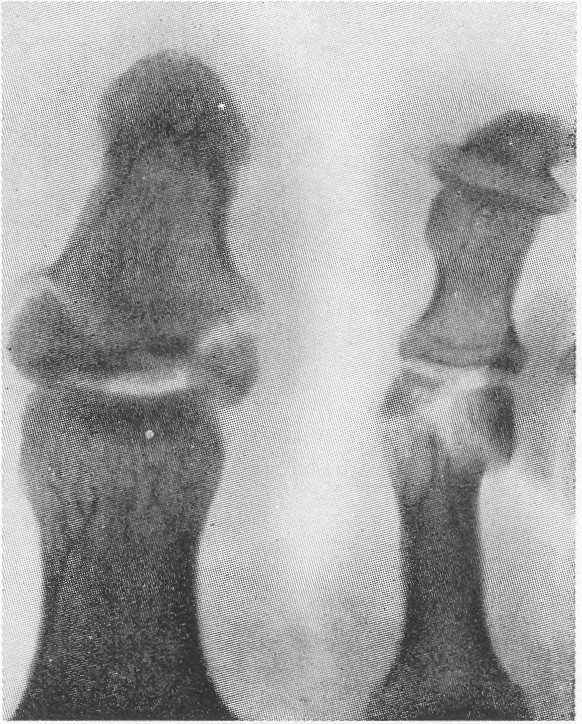
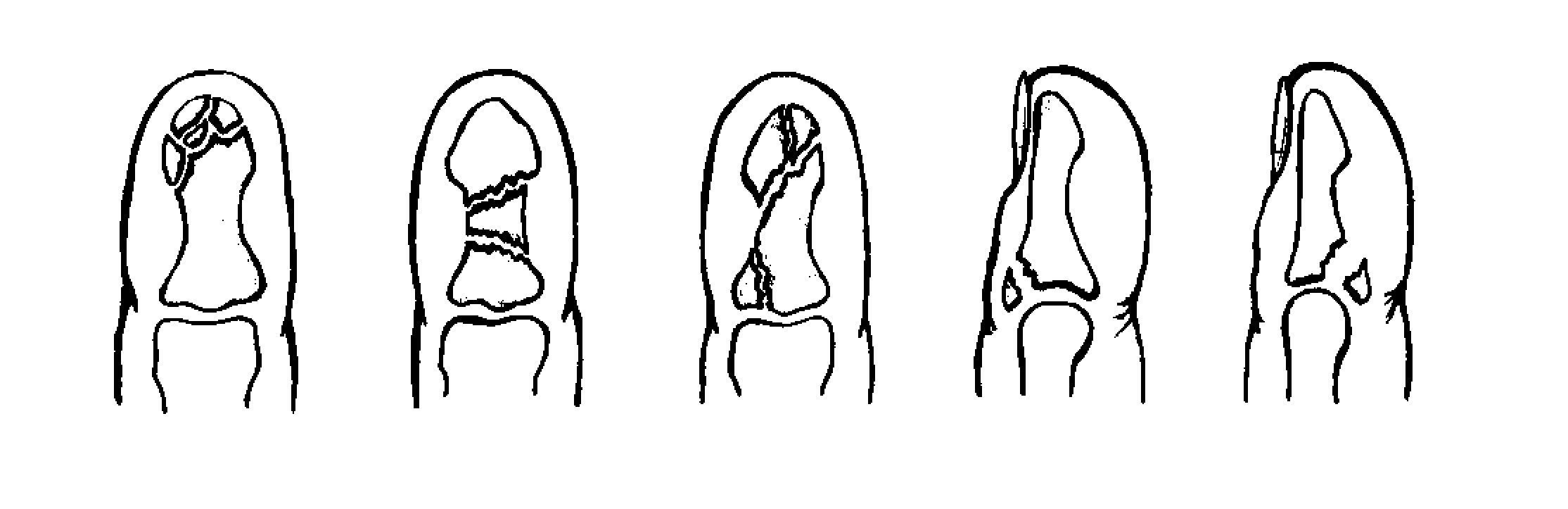
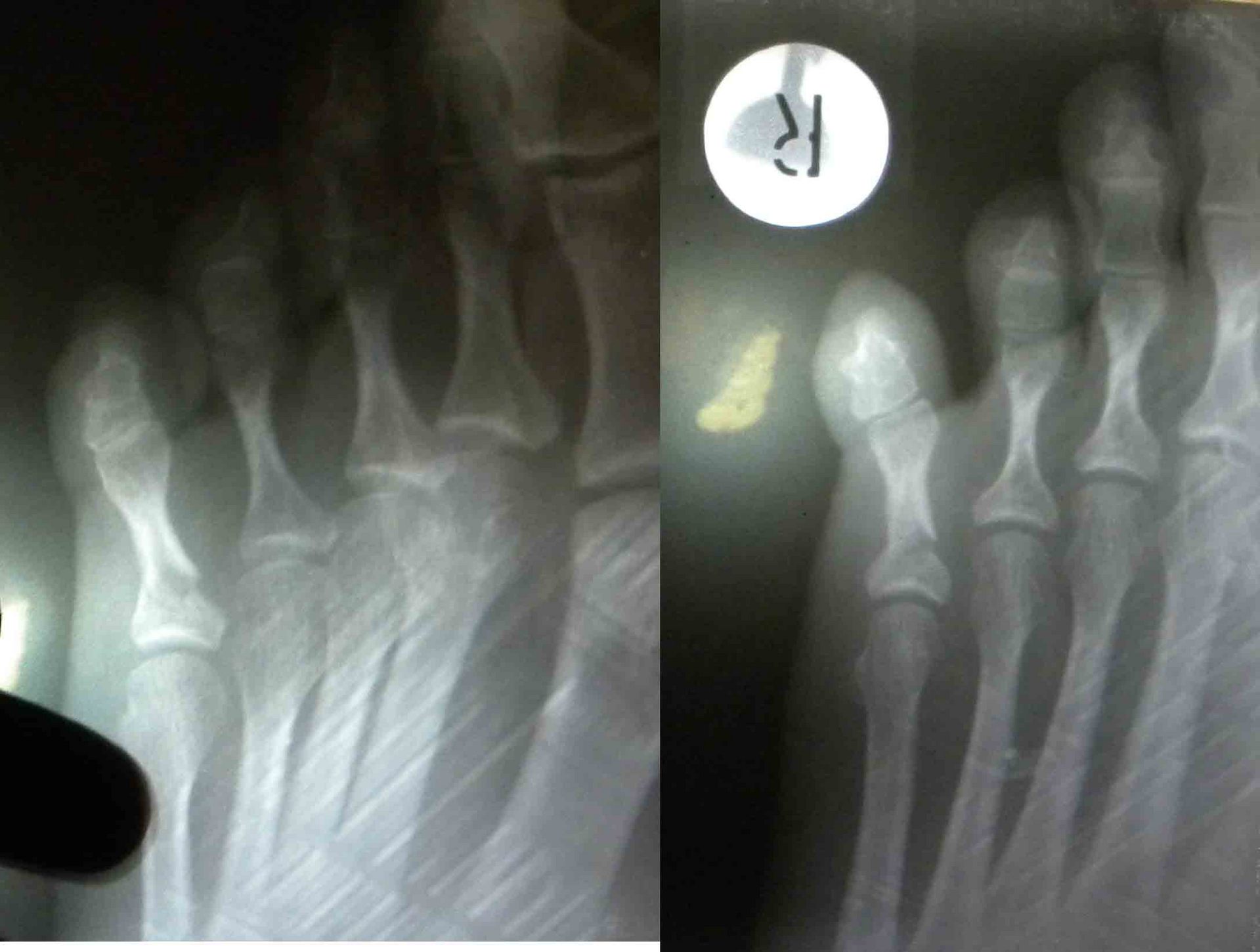
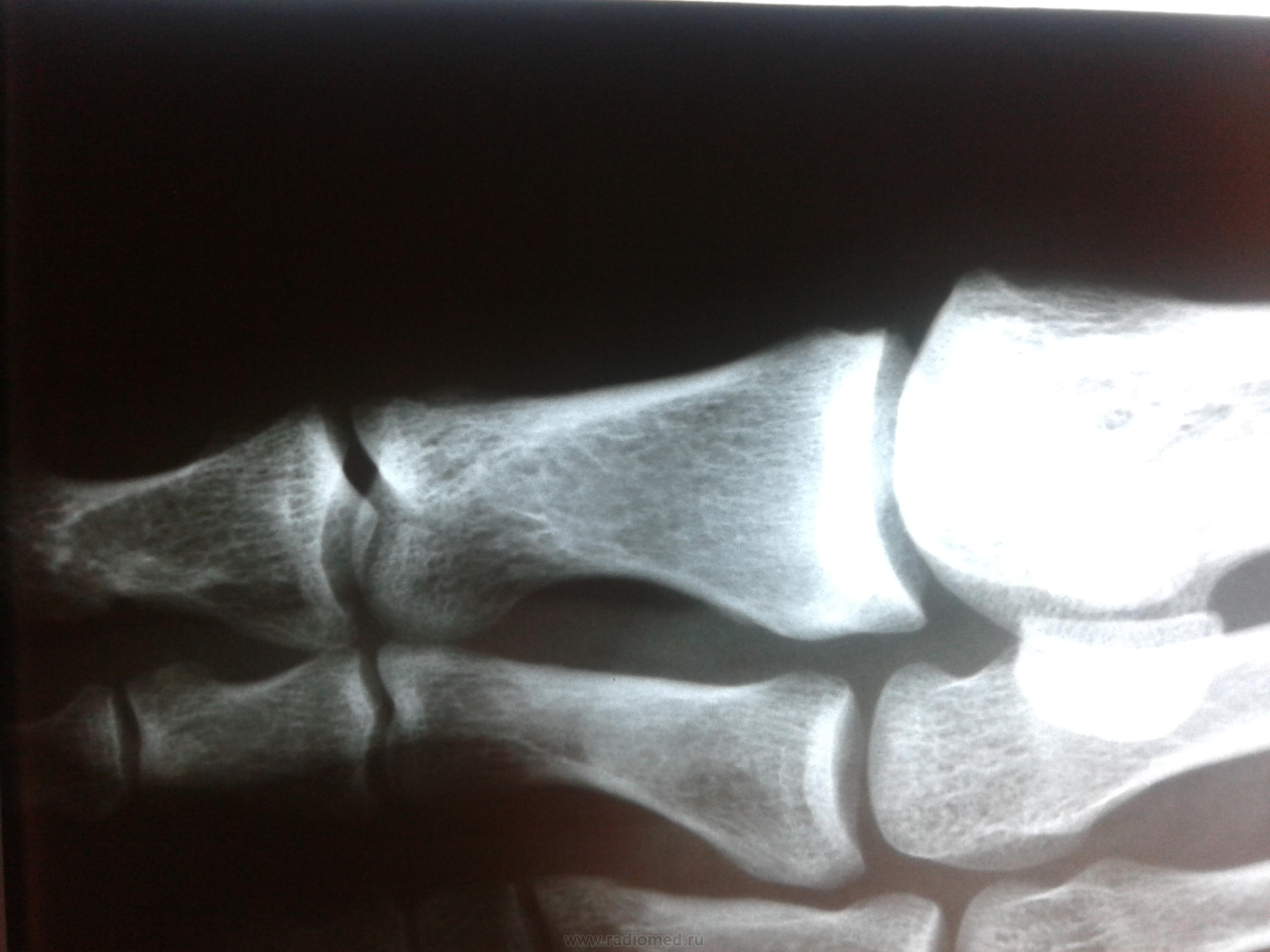
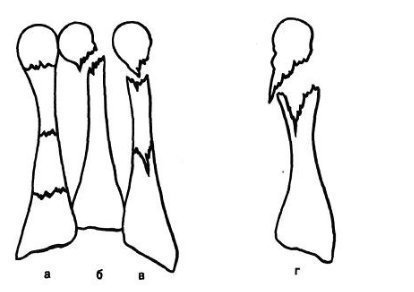
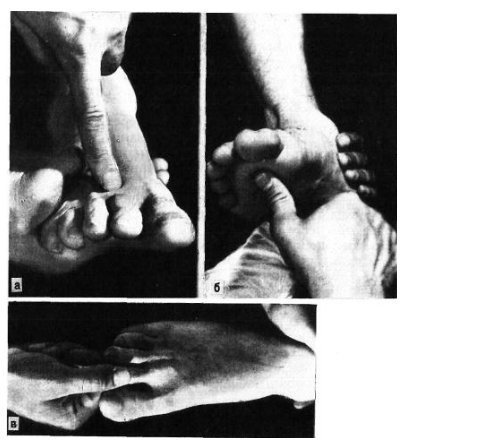
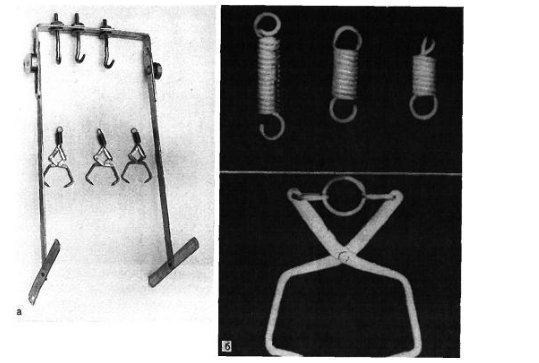
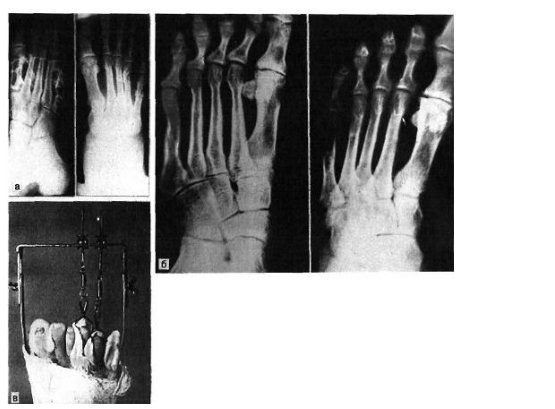
Переломи і переломовивіхі переднього відділу стопи складають, за даними з різних джерел, від 27,6 до 62,6% від усіх пошкоджень цієї локалізації. Вони включають переломи фаланг пальців і переломи плеснових кісток. Переломи фаланг пальців стопи зустрічаються досить часто, оскільки, будучи кінцевим відділом стопи, пальці найменше захищені від зовнішніх впливів. Найбільш часто такі пошкодження зустрічаються при прямій травмі, рідше - при непрямий (падіння з висоти, удар стопою об нерухомий важкий предмет і ін.). Непрямий механізм травми зустрічається в основному у спортсменів. Найбільш часто схильні до переломів дистальніфаланги I і II пальців стопи, значно виступають вперед і найменш захищені. Пошкодження фаланг пальців відрізняються великою різноманітністю - від простої тріщини до многооскольчатих переломів (рис. 4.1). При неповних (часткових) переломах фаланг нерідко відбувається відрив шматочка кісткової тканини у вигляді невеликого клина в області проксимального або дистального відділу фаланги. Можливий відрив одночасно двох фрагментів однієї фаланги. Повні переломи фаланги можуть бути поперечними, косими, Т-образними і осколкових. Рідше спостерігаються відрив епіфіза дистальної фаланги великого пальця. Вельми часто зустрічається осколковий перелом проксимальної фаланги. клінічна картина При переломах фаланг пальців стопи в перші години після травми визначаються значні припухлість, болючість на рівні перелому при пальпації, а також при осьової навантаженні на пошкоджений палець і при його пасивних рухах, синець на латеральної і тильної поверхнях, рідше з підошовної сторони. Зміщенняуламків при закритих переломах фаланг пальців стопи в більшості випадків не буває, але іноді тяга розгиначів призводить до кутового зміщення відламків з кутом, відкритим до тилу. Мал. 4.1. Види переломів фаланг пальців стопи.
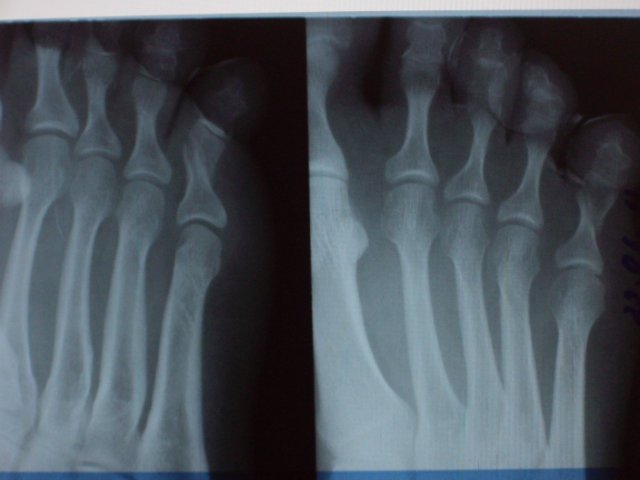
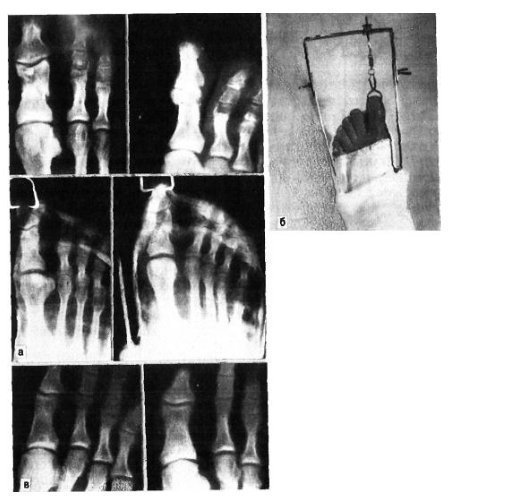
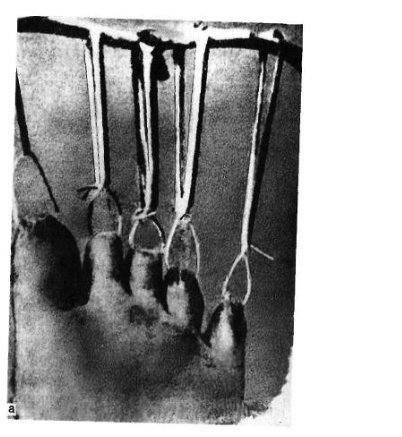
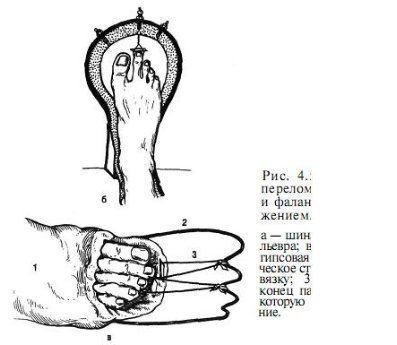
Особливо різко зсув виражено на проксимальної фаланзі великого пальця. Якщо перелом зростається в цьому положенні, тобто з кутовим зміщенням, біль і кульгавість залишаються тривалий час. Шкодуючи ногу, хворий зазвичай переносить опору на п'яту. Необхідно підкреслити, що дуже часто перелом, який здавався в останній момент ушкодження закритим, виявляється ускладненим, так як шкіра над місцем перелому також пошкоджується і некротизируется. Нігтьове ложе часто буває пошкодженим і може стати воротами інфекції. рентгенодіагностика Рентгенологічне дослідження при переломах фаланг пальців стопи проводять в прямій і бічній проекціях. Для уточнення напрямку і ступеня зміщення відламків вдаються до напівбоковий (косою) проекції. Багато лікарів до теперішнього часу не підозрюють про можливості перелому сесамоподібні кісток. Ці переломи, і перш за все великого пальця, можна розпізнати тільки рентгенологічно. Крім звичайних рентгенограм у двох проекціях, для виявлення переломів сесамоподібні кісток необхідна спеціальна укладка стопи по Зедгенідзе: знімки виконують з підошовної сторони в положенні хворого лежачи на животі. Іноді розпізнати перелом сесамоподібні кістки вдається тільки після появи кісткової мозолі, проте вона утворюється не завжди і в цих випадках формується несправжній суглоб. Іншими словами, в ряді випадків перелом сесамоподібні кістки може залишитися нерозпізнаним. При диференціальної діагностики, аналізуючи рентгенограми, слід пам'ятати про можливість вродженого розщеплення сесамоподібні кісток в області першого плюснефалангового суглоба, причому в половині випадків воно буває двостороннім (біпарціальное, тріпарціальное розщеплення). Неушкоджені додаткові кістки мають округлу форму і чіткі контури. Для переломів сесамоподібні кісток характерна зазубренность поверхні уламків. лікування Переломи фаланг пальців стопи, як правило, лікують в поліклінічних умовах, тривалість тимчасової непрацездатності при них невелика. Ми рекомендуємо проводити лікування переломів дистальних фаланг без зміщення наступним чином. В м'які тканини дистальної фаланги вводять 2-3 мл 2% розчину новокаїну. Це і знімає біль, і дозволяє виконати подальші маніпуляції. Якщо є піднігтьове крововилив (а це зустрічається досить часто), слід тупим шляхом відсунути проксимально нігтьової валик і спорожнити гематому. Потім пошкоджену фалангу обробляють спиртовим розчином йоду і бинтують лейкопластиром в кілька шарів. Цього буває достатньо для іммобілізації пошкодженої фаланги. Іммобілізація гіпсовою лонгетой тут зайва, громіздка, а часом посилює болю і збільшує терміни непрацездатності. Застосування лейкопластиру дозволяє з перших днів почати активні рухи в суглобі пошкодженого пальця, що сприятливо впливає на його функції. На 2-3-й день ослабіла пов'язку закріплюють лейкопластирем. При переломах середніх і проксимальних фаланг пальців (за винятком великого пальця) без зміщення або з незначним зміщенням уламків іммобілізацію також здійснюють лейкопластиром. Іммобілізацію при множинних переломах проводять гіпсовою пов'язкою у вигляді «туфлі» протягом 2-3 тижнів. При переломі проксимальної фаланги великого пальця гіпсову іммобілізацію продовжують до 4 тижнів. Лікування переломів фаланг пальців стопи зі зміщенням уламків особливих труднощів не становить. Щоб усунути зміщення, найчастіше вдаються до витягнення пошкодженого пальця по осі. Кращі результати забезпечує застосування для цих цілей скелетного витягування на шині нашої конструкції (шина Черкес-Заде). При великому зсуві уламків скелетневитягування накладають після ручної репозиції, за допомогою якої домагаються по можливості правильного стояння уламків. Витягування продовжують до утворення первинної кісткової мозолі (10-15 днів). Надалі накладають гіпсову пов'язку у вигляді «туфлі» до повного загоєння перелому. Наводимо спостереження. Відкрита репозиція уламків з фіксацією тонким стрижнем Богданова або спицею Кіршнера показана при неможливості усунути зміщення уламків консервативним шляхом. Середня тривалість непрацездатності при переломах фаланг пальців стопи зі зміщенням уламків 3-4 тижнів. Переломи плеснових кісток складають 2,3% від переломів кісток скелета і 27,8-45% від переломів кісток стопи, бувають ізольованими, множинними і можуть поєднуватися з переломами інших кісток стопи, частіше фаланг пальців. Розрізняють переломи основи, диафиза і шийки плеснових кісток. Лінія перелому може бути косою, поперечної, клиноподібної і ін. (Рис. 4.3). У більшості випадків переломи виникають в результаті прямої травми: падіння важкого предмета на передній відділ стопи, попадання стопи під колесо, що рухається. Бувають випадки і непрямого механізму травми (падіння з висоти, різке подворачіваніе стопи). Перелом плеснових кісток виникає, коли розвивається травмуючим предметом при падінні на стопу сила перевищує величину опору плеснових кісток. Характер перелому і кількість зламаних плеснових кісток залежать від маси травмуючого об'єкта, швидкості і напряму його дії на той чи інший відділ стопи. При значних масі і швидкості виникає перелом за механізмом зсуву зі зміщенням уламків по ширині, при менших масі і швидкості - перелом за механізмом згину, при якому зміщення відламків незначний або відсутній. Перелом плеснових кісток за типом сплющивания зустрічається досить рідко. Він виникає в тому випадку, якщо дія травмуючої сили доводиться на опорну поверхню кістки. Механізм травми в цих випадках - розчавлювання кісток. Характер переломів плеснових кісток стопи при непрямій травмі залежить від її механізму: згинання, відриву, вклинювання, скручування. Травмуючої силою при цьому в більшості випадків є тяжкість власного тіла. Якщо опора припадає на задній відділ стопи, відбувається перелом кісток заднього відділу - п'яткової і таранної. Якщо ж при падінні стопа знаходиться в положенні підошовного згинання, виникає перелом плеснових кісток. Порушення їх цілості відбувається в момент, коли пальці і головки плеснових кісток вдаряються об опору, а тіло ще продовжує рухатися за інерцією. У таких випадках переломи плеснових кісток можуть виникнути на будь-якому рівні. Механізм перелому - згинання. Слід також зауважити, що стопа в момент падіння, як правило, має тенденцію до згинання, тому нерідко відбуваються переломовивіхі в суглобі Лісфранка, особливо розходяться. Мабуть, такий же механізм травми при переломах підстав плеснових кісток. Ми маємо в своєму розпорядженні 181 спостереженням перелому плеснових кісток. Перелом від прямого насильства отриманий в 58,5%, від непрямого - в 41,5% випадків. За нашими даними, локалізація переломів плеснових кісток залежить від механізму травми. При прямому механізмі частіше піддаються переломів І, III і IV плеснової кістки, при непрямому відносно частіше зустрічаються зовнішні переломи - IV і V плеснових кісток. Переломи підстави плеснових кісток при непрямому механізмі травми зустрічалися частіше, ніж при прямому, - відповідно в 30,7 і 17,9% випадків. Діафізарні ж переломи цих кісток виникали значно частіше при прямій травмі, ніж при непрямий (відповідно 45,3 і 29,3%). Типовою локалізацією перелому V плеснової кістки є її підставу. Такий перелом виникає дуже часто і є результатом різкого скорочення прикріплюється до основи кістки сухожилля короткою малогомілкової м'язи. Зазначені переломи нерідко діагностуються як розтягування. У всіх випадках з анамнезу з'ясовують, підвертав потерпілий стопу при падінні з більшою або меншою висоти, при виході з транспорту, на сходах. Слід зазначити, що перелом основи V плеснової кістки може статися також в результаті прямої травми. Прямий механізм травми можливий при супінації і повороті стопи всередину. Іноді цей перелом поєднується з переломом латеральної щиколотки. Не слід забувати і про варіант індивідуального розвитку її, який може спостерігатися у дорослих і нерідко трактується як перелом. Перелом V плеснової кістки, як і I, може бути і ізольованим, і поєднуватися з переломами інших кісток стопи. клінічна картина Клінічна картина свіжих переломів плеснових кісток не завжди типова і залежить від характеру травми, локалізації перелому, кількості зламаних кісток, наявності або відсутності значного зміщення відламків. Перелом однієї плеснової кістки дає найрізноманітнішу клінічну картину в залежності від того, яка плюсневая кістка зламана. Звичайними симптомами при цьому є деформація і крепітація; рухливість кісткових уламків визначається рідко. Величина набряку при переломах плеснових кісток також залежить від тяжкості ушкодження і числа зламаних кісток. Порівняно невелика травма і перелом I або II плеснових кісток виявляються слабо вираженою припухлістю, більше на тилу стопи. При переломі підстави V плеснової кістки спостерігається обмежена припухлість на тильно-зовнішній поверхні стопи над місцем перелому, часто набряк поширюється на зовнішню поверхню гомілковостопного суглоба. Крововиливи при переломах плеснових кісток зустрічаються досить часто і локалізуються, як правило, на бічних сторонах стопи. Величина їх залежить від тяжкості та обсягу пошкодження м'яких тканин і кісток. Перелом плеснових кісток дуже часто проявляється локальним болем в області перелому. Наголошується хворобливість і сусідніх кісток, в основному через пошкодження м'яких тканин. Для уточнення локалізації болю лікар обережно пальпує вказівним пальцем все плеснові кістки (рис. 4.4, а). Натискаючи з підошовної сторони на головку зламаної кістки, можна викликати симптом відображеної болю по Якобсону (рис. 4.4,6). Біль в місці перелому відзначається при потягивании за пошкоджений палець. Симптом відображеної болю виявляється в місці перелому і при штовханні головки плеснової кістки відповідного пальця (симптом поштовху). Однак при неправильному визначенні цього симптому годі й виявити ознак перелому плеснових кісток. Так, при постукуванні по дистальним фалангам пальців біль в місці перелому може не спостерігатися, оскільки пальці стопи легко згинаються або відхиляються в сторони і поштовх не передається на плеснові кістки (виняток - великий палець). Для виявлення хворобливості при даному симптом потрібно захопити весь палець і штовхнути їм головку плеснової кістки (рис. 4.4, в). При переломі однієї плеснової кістки без вираженого зсуву хворі можуть і самі приходити на прийом, наступаючи на п'яту, на зовнішній або внутрішній край стопи. Навантаження на той чи інший відділ стопи залежить від того, яка плюсневая кістка зламана - з зовнішньої або внутрішньої сторони. При множинних переломах плеснових кісток зі значним зміщенням уламків має місце виражене порушення функції стопи, особливо опорної, і спроба наступити навіть на п'яту викликає різкий біль. Через відображених болів руху в гомілковостопному суглобі також бувають обмеженими. Перелом однієї або двох плеснових кісток не призводить до деформації стопи. Це можна пояснити тим, що залишилися неушкодженими плеснові кістки виконують функцію іммобілізірующую шинок. Набряк при переломах плеснових кісток може приховувати наявне іноді зміщення відламків. З тієї ж причини не завжди вдається виявити патологічну рухливість кісткових уламків. Ніжна крепітація уламків при переломах плеснових кісток нерідко виявляється при дослідженні кінцем пальця, але повторно отримати її при такій же маніпуляції не завжди вдається, тому що після першого дослідження часто відбувається зміщення відламків. Ретельно зібраний анамнез прояснює питання про механізм травми і можливості перелому. Однак на підставі клінічного дослідження не завжди можна встановити діагноз, тому необхідне проведення рентгенографії. рентгенодіагностика Рентгенограми плеснових кісток виконують в прямій, бічній і напівбоковий проекціях. В окремих випадках перелом плеснової кістки можна виявити тільки при повторній рентгенографії і особливої укладанні стопи. Нерідко на рентгенограмах, отриманих в перші години після травми, перелом побачити неможливо, і лише через 2 тижні, а іноді і 3-4 тижнів, при повторному рентгенологічному дослідженні щілину між відламками стає широкою і добре видна внаслідок резорбції країв відламків кістки. Лінія перелому і тріщини можуть локалізуватися на різних рівнях кістки і мати різне спрямування. У одного нашого хворого на рентгенограмі лінія перелому взагалі не простежувалася. Лише через 2 тижні на знімку був виявлений перелом, лінія якого була розширена і були ознаки первинної кісткової мозолі. Аналіз помилок рентгенодіагностики переконує в тому, що одноразова рентгенографія при травмі переднього відділу стопи не завжди достатня для встановлення діагнозу. Необхідно враховувати клінічну симптоматику і, якщо є підозра на перелом, вдаватися до повторної рентгенографії через 2 тижні. Значні труднощі представляє рентгенодіагностика переломів підстави плеснових кісток, особливо III і IV, без значного зміщення відламків. Труднощі викликані тим, що на знімку стопи, виконаному в тильно-підошовної напрямку, відбувається накладення тіней підстав. Проводячи диференціальну діагностику, слід пам'ятати про можливість присутності на рентгенограмах зображення додаткових кісточок і не трактувати їх як ознаки перелому. лікування Переломи плеснових кісток без зміщення або з незначним зміщенням уламків лікують розвантаженням кінцівки з фіксацією її глибокої гіпсовою пов'язкою до колінного суглоба у вигляді чобітка. При множинних переломах плеснових кісток в подошвенную частина цієї пов'язки ми вгіпсовиваем металевий супінатор власної конструкції. Терміни фіксації в гіпсовій пов'язці залежать від кількості зламаних кісток, локалізації і характеру перелому і складають в середньому 3-5 тижнів. Після зняття гіпсової пов'язки призначають лікувальну фізкультуру, масаж, плавання в басейні. Дозоване навантаження дозволяють на 3-му тижні при переломі однієї-двох плеснових кісток і на 4-му тижні в разі множинних переломів. У перші дні після зняття гіпсової пов'язки рекомендується туго бинтувати стопу і вкладати у взуття устілку-супінатор, а іноді - користуватися ортопедичним взуттям. Великі труднощі виникають при лікуванні переломів плеснових кісток зі зміщенням уламків. Обов'язковою умовою в таких випадках є ретельне зіставлення відламків. Час, що залишився неусунуті зміщення, особливо значне, викликає болі, набряк, деформацію стопи, порушення статики. найбільш простим способом репозиції уламків при переломах плеснових кісток зі зміщенням є вправлення їх шляхом ручного тяги по осі за пальці з одночасним тиском на уламок в сторону, протилежну зсуву. Методика ручної репозиції наступна Після ретельної обробки пошкодженої стопи теплою водою з милом хворого укладають на стіл на спину, проводять знеболення (введення 10 мл 1% розчину новокаїну в місце перелому). При недостатньому знеболюванні розраховувати на успішне вправлення не доводиться. Для зручності вправляння уламків ногу згинають в колінному суглобі до прямого кута так, щоб п'ята впиралася в край столу. Хірург однією рукою виробляє тягу по довжині відповідного пальця. Протівотягу за гомілковостопний суглоб і нижню третину гомілки здійснює асистент. Через 1-2 хв, коли можна припустити, що уламки розтягнуті, хірург пальцем другої руки здійснює тиск на зміщений дистальний уламок з тильної або підошовної поверхні (в залежності від того, в який бік вони зміщені) або в сторону, протилежну зсуву. Якщо хірургу необхідно при вправленні маніпулювати на уламка пальцями обох рук, необхідний другий асистент для розтягування уламків. Для підвищення ефективності ручної репозиції ми рекомендуємо на пальці стопи, відповідні зламаним плеснової кістки, надягати петлі з бинтів і здійснювати витягування за них. Результати вправляння уламків контролюються рентгенографически. Ручна репозиція часто не приносить успіху, особливо при множинних переломах плеснових кісток. Невдачі вправляння пов'язані з недостатньою силою витягнення і труднощами утримання в репоніровать положенні уламків після припинення витягнення. Внаслідок цього при накладенні гіпсової пов'язки нерідко виникають вторинні зміщення. Якщо репозицію уламків і утримання їх в правильному положенні зробити за допомогою скелетного витягнення, цих невдач можна уникнути. Існують різні способи скелетного витягування при переломах плеснових кісток. Більшість з них засновані на витягненні шовковою ниткою або дротом за м'які тканини дистальних фаланг (рис. 4.5). Такий спосіб витягнення, особливо якщо воно проводиться тривалий час, таїть небезпеку прорізування м'яких тканин, утворення грубих рубців на місці витягнення і некрозу дистальних фаланг. Ефективність скелетного витягування можна набагато підвищити, якщо використовувати розсувну шину Черкес-Заде (рис. 4.6), що дозволяє за допомогою спеціальних цапок здійснювати витягування безпосередньо за кістку дистальної фаланги. Хворі в такій шині легко переносять витягнення, вільно пересуваються за допомогою милиць. Методика лікування після зняття скелетного витягування така ж, як і при переломах без зміщення. Наводимо спостереження. На рентгенограмі правої стопи (рис. 4.7, а) виявлений осколковий перелом IV і V плеснових кісток зі зміщенням уламків. Під місцевою анестезією (5 мл 2% розчину новокаїну в область перелому) проведена репозиція уламків шляхом тяги по довжині за пошкоджені пальці і тиску на відламки в протилежну зсуву сторону. Після цього в область дистальних фаланг IV і V пальців введено по 3 мл 2% розчину новокаїну і накладено скелетневитягування за допомогою спеціальних цапок і розсувний шини нашої конструкції (рис. 4.7, б). Шина фіксована до стопи гіпсовими бинтами. Хворий легко переносив витягування, на 2-й день йому дозволили пересуватися за допомогою милиць. Через 3 тижні шину і цапки зняли. На контрольній рентгенограмі зміщення уламків IV і V плеснових кісток усунуто, визначається слабо виражена кісткова мозоль. Накладено гіпсовий "чобіток" з вмонтованим металевим супінатором нашої конструкції. Після зняття його (через 6 тижнів) призначені лікувальна фізкультура, масаж, плавання в басейні. Хворий приступив до роботи через 2 міс. Оглянутий через 2 роки (рис. 4.7, в). Скарг немає, носить звичайне взуття, працює на колишній роботі. При множинних і відкритих переломах і переломовивіхах плеснових кісток, що не піддаються вправляння консервативними методами, добре зарекомендувало себе лікування шляхом дистракции за периферичні відділи плеснових кісток або за кістку проксимальних фаланг. Для лікування цим способом Ю.Ю.Колонтай і співавт. (1980) застосовують спеціальний пристрій. У разі неефективності консервативного способу зіставлення уламків і неможливості застосувати метод позаосередкового компрессионно-дистракційного чрескостного остеосинтезу слід вдатися до оперативної адаптації відламків з фіксацією їх металевим стрижнем Богданова. Показання до внутрикостному остеосинтезу: поперечні і косі переломи діафіза плеснових кісток зі зміщенням уламків, що не піддаються закритої репозиції; переломи плеснових кісток в декількох місцях одночасно. Протипоказання: внутрішньосуглобові і поздовжні переломи плеснових кісток; переломи в області шийок і головок. Методика внутрикостной фіксації плоским металевим стрижнем Богданова полягає в наступному. Під внутрішньокісткової анестезією 0,5% розчином новокаїну на тильній поверхні стопи виробляють поздовжній розріз паралельно пошкодженої кістки. Оголюють місце перелому; відламки виділяють і зіставляють. Потім біля основи зламаної кістки тонкої дрилем або тригранним шилом просвердлюють отвір, вводять в нього металевий стрижень, проводять його через площину перелому в канал другого фрагмента. Переконавшись в правильному стоянні уламків, відкушують зовнішню частину стрижня кусачками, а кінець його кілька згинають, притискають до кістки і шкіру над ним зашивають. Після операції м'які тканини инфильтрируют розчином пеніциліну, накладають гіпсову пов'язку типу «чобітка», вгіпсовав в подошвенную частина спеціальний металевий супінатор. У хворих з ушкодженнями плеснових кісток зазвичай не буває стійкої втрати працездатності навіть при неправильно зрощених або несросшихся переломах. Виняток становлять переломи, при яких зміщені відламки утворюють відкритий до тилу кут. Через це хворий не може спиратися на підошву. Точне вправлення уламків плеснових кісток важливо для збереження поперечного та поздовжнього склепінь стопи, що грають вирішальну роль в її функції. хірургія стопи |
| Читайте: |
|---|
Популярне:
Як відновити нігті після нарощування?
|
нове
- Що потрібно для акрилової пудри
- Що означає талісман сови
- Аналізи при панкреатиті: які повинні бути проведені дослідження і про що говорять показники
- Сова - талісман для залучення грошей і удачі
- Яка птах кричить ночами голосом кошеня?
- Холестерин і стрес
- Манікюр в домашніх умовах
- Ефективний догляд за обличчям
- Що людини після перелому ноги?
- Дерева і чагарники парку добре пережили зиму