|
Hemen hemen herkes zaman zaman nezle olur, hatta daha ciddi bir viral enfeksiyon kapar, aşı olur. Ancak iyileşmeden bir süre sonra, semptomların geri döndüğü görünmeye başlar - hasta güç kaybı, ağrıyan eklemler, sıcaklıkta bir artış hisseder. Tehlike, bunların ciddi bir hastalığın belirtileri olabilmesidir - Guillain-Barré sendromu, bazen tam felç ve ölüme yol açar. Bu hastalık nedir ve kendinizi ondan nasıl korursunuz?
Genel bilgi
Guillain-Barré sendromu, kas zayıflığının hızla gelişebileceği ve felce dönüşebileceği periferik sinir sisteminin otoimmün bir lezyonudur. Genellikle, alt ve üst ekstremitelerin motor aktivitesinin azaldığı akut flask tetraparezinin nedeni olur. ICD-10'da Guillain-Barré sendromu G61.0 koduyla belirtilir ve inflamatuar polinöropatiler grubuna dahil edilir.
Guillain-Barré sendromu, periferik sinir sisteminin otoimmün bir lezyonudur.
İki tür GBS sınıflandırması vardır - hastalığın şekline ve ciddiyetine göre. İlk göstergeye göre, aşağıdaki sendrom türleri ayırt edilir:
- AIDP, ayrıca akut inflamatuar demiyelinizan polinöropati olarak da adlandırılır. Bu en yaygın biçimdir - vakaların %65 ila %90'ını etkiler;
- motor veya motor-duyusal nitelikteki akut aksogonal nöropatiler, hastaların% 5 ila 20'sini etkiler. Tıp pratiğinde sırasıyla Umman ve OMSAN olarak belirlenmiş;
- % 2-3'ü Miller-Fisher sendromu ile hastalanır, yaklaşık aynı sayıda insan paragenetik bir GBS formuna sahiptir;
- %1'den daha azı duyusal, faringo-serviko-brakiyal ve paraparetik gibi tiplere düşer.
Ciddiyete göre, aşağıdaki kategoriler ayırt edilebilir:
- Hastanın öz bakımda zorluk yaşamadığı kolay. Kas güçsüzlüğü hemen hemen belli olmaz, kişi kendi kendine yürür.
- Orta - hasta ek yardım olmadan 5 metre yürüyemez, bozulmuş motor fonksiyonlar, yorgunluk hızla başlar.
- Şiddetli - hasta artık hareket edemez, genellikle bağımsız olarak yemek yiyemez ve sürekli bakım gerektirir.
- Bir kişinin destekleyici yaşam desteğine ihtiyacı olduğunda son derece zordur.
Guillain-Barré sendromunun seyri, gelişimin birkaç aşamasına ayrılmıştır:
- 1-4 hafta süren ilkinde akut dönem oluşana kadar semptomlar artar;
- ikincisi, hastalık sorunsuz ilerler, bu durumda hasta 4 haftaya kadar geçirir;
- iyileşme süresi en uzundur, birkaç yıl sürebilir. Şu anda bir kişi normale döner ve hatta tamamen iyileşebilir.

Guillain-Barré Sendromu Tedavi Edilebilir
Guillain-Barré Sendromunun Nedenleri
Bu rahatsızlığın neden ortaya çıktığı hakkında hala güvenilir bir bilgi yok. İÇİNDE modern tıp solunum, sitomegalovirüs, herpes dahil olmak üzere aktarılan enfeksiyonların sonuçlarının hastalığa yol açtığına ve bir kişinin önceki mononükleoz ve enterit nedeniyle hasta olabileceğine inanılmaktadır. Doktorlar bunu şu şekilde açıklıyor: bağışıklık hücreleri virüs bulaşmış dokuları sinir uçlarıyla karıştırır ve onları yok etmeye çalışır.
Daha az sıklıkla, sendromun görünümü travmaya (özellikle kraniyoserebral), ameliyat sonrası komplikasyonlara, sistemik lupusun etkisine, malign tümörler veya HIV.
Diğer bir risk grubu ise kalıtsal yatkınlığı olan kişilerden oluşmaktadır. Ailenizde sendrom varsa, kendinize iyi bakmanız daha iyidir - enfeksiyonlardan ve yaralanmalardan kaçının.
Başka nedenler de mümkündür, ancak hastalığın nereden geldiğini belirlemek değil, ilk belirtilerini fark etmek ve zamanında tedaviye başlamak çok daha önemlidir.
Guillain-Barré sendromu belirtileri
GBS'nin ilk belirtilerini belirlemek kolay değildir, ilk başta akut bulaşıcı hastalıkların belirtilerine oldukça benzerler. Belirli göstergeler yalnızca sonraki aşamalarda ortaya çıkar. Tipik olarak, Guillain-Barré sendromunun ilk semptomları şunları içerir:
- sıcaklık keskin bir şekilde çok yükseğe yükselir, bazen subfebril;
- kulüplerin uçlarında tüyler diken diken ve karıncalanma hissi;

Hastalığın semptomlarından biri sıcaklıkta keskin bir artıştır.
- hasta kas ağrısı hisseder;
- zamanla zayıflık kendini gösterir, hasta gücünü kaybeder.
Bu belirtileri kendinizde veya bir yakınınızda görür görmez hemen doktorunuza görünün. Boşa harcanan her dakika felç ve hatta ölüm riskini artırır.
Guillain-Barré sendromu ile ilişkili komplikasyonlar
Hastalığın insan vücudunun işleyişi üzerinde büyük bir etkisi vardır. Kursu bu tür engellerle ilişkilendirilebilir:
- nefes almada zorluk ve bunların neden olduğu oksijen eksikliği;
- içinde ağrı ve uyuşukluk farklı parçalar vücut;
- bağırsak rahatsızlıkları ve genitoüriner sistem düz kasların zayıflamasından kaynaklanan;
- çok sayıda kan pıhtısı oluşumu;
- kalp problemleri ve kan basıncındaki dalgalanmalar;
- yatalak hastalarda yatak yaraları görülür.
Komplikasyonların her biri için uygulanmalıdır semptomatik tedavi, hastanın durumunu iyileştirmeyi ve vücudu normale döndürmeyi amaçladı.

Kan basıncı dalgalanmaları görünebilir
Çocuklarda Guillain-Barré Sendromunun Belirtileri
Yetişkinlerin, özellikle kırk yıl sonra GBS geliştirmesi daha olasıdır. Çocuklarda çok daha az görülür, ancak göz felci, bazı reflekslerin yokluğu ve tutarsız kas çalışması ile desteklenen aynı semptomlarla karakterizedir. Çocuklarda Guillain-Barré sendromu sıklıkla ateşe neden olmaz, bu da tanıyı zorlaştırır ve komplikasyonlara yol açar.
Guillain-Barré sendromunun teşhisi
Her şeyden önce, doktor, hastalığın nedenlerinin varlığına veya yokluğuna ve tanımlanan semptomlara - tezahürlerinin hızına, ağrı ve zayıflığın varlığına, hassasiyetin bozulmasına dikkat ederken, hastalığın tam bir anamnezini toplar.
Bir sonraki aşama - fizik muayene - hastanın bilincinin netliği, reflekslerin yokluğu veya azalması, ağrının varlığı, otonomik problemler hakkında sorulara cevap vermelidir. Lezyonlar simetrik olmalı ve zamanla kötüleşmelidir.
Üçüncü aşamada laboratuvar testleri yapılır. Hasta, biyokimyasal analizlerin yanı sıra otoantikorların ve geçmiş hastalıklara karşı antikorların varlığı için kan bağışında bulunur. Lomber ponksiyon sıklıkla reçete edilir. genel analiz Beyin omurilik sıvısı.

Hastanın biyokimyasal analiz için kan bağışlaması gerekiyor
Guillain-Barré sendromunu belirlemeye yönelik klinik kılavuzlar, enstrümantal teşhisleri önerir. Hastaya, sinyalin sinirler boyunca hareket hızını gösteren elektromiyografi ve nörofizyolojik muayene verilebilir. Kol ve bacaklardaki uzun sinirlerin (duyusal ve motor) işleyişini test eder. Anket her ikisinden de en az dördüne tabidir. İki yöntemin sonuçları karşılaştırılarak tanıya karar verilir.
Guillain-Barré Sendromu Tedavisi
Birbirini mükemmel şekilde tamamlayan iki farklı terapi sistemi vardır - semptomatik ve spesifik. Birincisi, hastalığın vücut için sonuçlarını ortadan kaldırmaktan ibarettir - sindirime yardımcı olmak, vücuda ve gözlere özen göstermek, nefes almayı desteklemek ve kalbin çalışmasını kontrol etmek. Bu tür bir bakım, hastayı daha fazla bozulma ve komplikasyonlardan korumalıdır.
Spesifik tedavi, hastanın normale dönmesine yardımcı olmalıdır. Birkaç yöntem vardır:
- Guillain-Barré sendromunun bir damara immünoglobulin verilmesiyle tedavisi. Bu ilaç özellikle yürüyemeyen hastalar için önemlidir.
- Plazmaferez, orta ila şiddetli hastalıkta iyileşmeyi hızlandırabilir. Kolay bir form için ilgili değildir. Büyük miktarlarda plazmanın çıkarılması, bağışıklık fonksiyonlarını normalleştirmeye yardımcı olur.
Önemli bir nüans - hiçbir durumda aynı anda kullanım için her iki tedavi türünü birleştirmemelisiniz, çünkü bu öngörülemeyen ve tehlikeli sonuçlar verebilir.

Guillain-Barré sendromunun tedavisinde plazmaferez
GBS'den kurtarma
Guillain-Barré sendromu hem sinir uçlarına hem de vücuttaki diğer dokulara zarar verir. Hasta genellikle fiziksel aktiviteye ve günlük yaşamda gerekli becerilere devam etmesi gereken kapsamlı bir rehabilitasyona ihtiyaç duyar. Bunun için masaj, elektroforez, rahatlatıcı banyolar, soğuk ve sıcak duş kas tonusunu arttırmak, fizyoterapi, fizyoterapi ve daha fazlası. Bütün bunlar hastaya tam bir yaşama dönme ve artık sendromu hatırlamama fırsatı verecektir.
Sendromun tekrarının önlenmesi
GBS yinelenmesine karşı koruma sağlayabilecek özel teknikler yoktur. Ancak basit önerileri izleyerek en azından hastalık riskini azaltabilirsiniz:
- en az altı ay boyunca aşılamayı reddetmek;
- Zika virüsü veya diğer tehlikeli enfeksiyon salgınları bildiren ülkeleri ziyaret etmeyin;
- klinikte düzenli olarak nörologları ve rehabilitasyon uzmanlarını ziyaret edin;
- olası iş yüklerini azaltmak için geçici sakatlık verilebilir.
Gelecek için tahmin
GBS'de ölüm oranı oldukça düşüktür - sadece %5'e kadar. Sendromun en şiddetli belirtilerinden kaynaklanır - solunumun zayıflaması, immobilizasyon ve ilişkili komplikasyonlar - pnömoni, pulmoner emboli ve sepsis. Hasta ne kadar yaşlı olursa, ölüm şansı o kadar yüksek olur.
Çoğu insan - yaklaşık % 85'i - tamamen iyileşecek ve tatmin edici bir hayata geri dönecektir. Üstelik sadece bir kısmı tekrar hastalığa yakalanacak, geri kalanı ise onu sonsuza kadar geçmişte bırakacaktır.
DSÖ sendrom hakkında
Dünya Sağlık Örgütü, insidansı azaltmak ve iyileşen insan sayısını artırmak için bir dizi önlem alıyor. Başta Zika olmak üzere viral enfeksiyon salgınlarının gözetimini iyileştirir, tedavi için önerilerde bulunur, dünya çapında GBS araştırma programlarını destekler.
Guillain-Barré sendromu ciddi bir hastalıktır, ancak teşhisi konmuş olsa bile umutsuzluğa kapılmayın. Zamanında teşhis ve kapsamlı tedavi, sizi kelimenin tam anlamıyla ve mecazi olarak hızla ayağa kaldıracaktır. Hayatın tadını çıkarın, sağlıklı olun ve kendinize iyi bakın.
Guillain-Barré sendromu en şiddetli hastalıklardan biridir. nörolojik hastalıklar, hastalığın yüksekliği sırasında her üç hastada yoğun bakım ünitesinde tedavi gerektirir. Terim, duyusal ve otonomik bozuklukları olan uzuvların simetrik kaslarında gevşek felç ile karakterize, hızla ilerleyen bir nöropatiyi belirtir. Durum, genellikle soğuk algınlığı ve diğer enfeksiyonlardan sonra akut olarak gelişir. Ancak yeterli tedavi ile tam iyileşme mümkündür.
Nedenler
Guillain-Barré hastalığı yaygın olarak bir otoimmün hastalık olarak adlandırılır. Enfeksiyonla başa çıktıktan sonra, insan bağışıklık sistemi bunu tanımaz ve özellikle kendi vücuduna saldırmaya başlar. sinir dokusu... Bağışıklık sisteminin hücreleri, demiyelinizasyona, yani sinirlerin miyelin kılıfına zarar veren antikorlar üretir. Otoimmün süreçlerin bir sonucu olarak, aksonlar da zarar görebilir - kasların ve iç organların innervasyonunda yer alan süreçler.
Hastalığın ilk belirtileri, aşağıdaki gibi bulaşıcı hastalıklardan bir ila üç hafta sonra kaydedilir:

- Viral enterit.
- Solunum yolu enfeksiyonları (ARVI).
- Sitomegalovirüs enfeksiyonu.
- Enfeksiyöz mononükleoz.
Sendromun gelişim belirtileri, aşağıdakilerden sonra çok daha az görülür:
- Operasyonlar.
- Yaralanma.
- Sistemik lupus eritematozus ile.
- HIV'li kişilerde.
- Malign neoplazmalar ile.
Tıbbi araştırmalar, Guillain-Barré sendromunun grip aşısı ile ilişkisini doğrulamamıştır.
Görüntüleme
Guillain-Barré sendromu genellikle iki tipe ayrılır - demiyelinizan ve aksonal, periferik sinir hasarının ilk varyantı daha yaygındır.
- Demiyelinizan. İÇİNDE patolojik süreç sadece miyelin kılıfları açılır, aksonal silindirlerin yıkımı tespit edilmez. Bu, geri dönüşümlü felç gelişimine neden olan dürtü hızında bir yavaşlamaya yol açar. Patolojik değişiklikler ön, daha az sıklıkla arka kökleri etkiler omurilik, lezyonlar merkezi sinir sisteminin diğer bölümlerinde de mümkündür. Demiyelinizan tip, sendromun klasik bir varyantı olarak kabul edilir.
- Aksonal varyantta, aksonların eksenel silindirleri de etkilenir, bu da şiddetli parezi ve felç gelişimine yol açar. Aksonal tip polinöropati daha şiddetli olarak kabul edilir, bundan sonra motor fonksiyonlar tam olarak geri yüklenmez.
Guillain-Barré sendromu, otoimmün süreçlerin gelişiminin kendi kendini sınırlamasıyla ortaya çıkar. Bu, er ya da geç bağışıklık hücrelerinin saldırılarını durduracağı ve vücudun spesifik bir tedavi olmasa bile iyileşmeye başladığı anlamına gelir.
Bununla birlikte, her durumda, hastanın tıbbi gözetime ve muhtemelen yoğun bir destekleyici tedaviye ihtiyacı vardır - akciğerlerin havalandırılması, tüple beslenme, ikincil enfeksiyonun önlenmesi vb.
Belirtiler
Bir enfeksiyondan sonra, kişi kendini iyi hissetmiyorsa, ancak aşağıdaki belirtileri fark ederse:
- düşük dereceli ateş;
- parmak uçlarında karıncalanma ve "kazın kabarması";
- farklı lokalizasyonun kas ağrısı;
- artan zayıflık
Bu, hemen bir doktora danışmak için bir nedendir. Hastalık genellikle hızlı gelişir ve kaybedecek zaman yoktur.
Hastalığın ilk belirtileri şunlardır:

- Birkaç gün içinde büyüyen tetraparezi - alt ve üst ekstremitelerde zayıflık. Tetraparezi genellikle simetriktir, muayenede gevşek tendon refleksleri ve düşük kas tonusu vardır.
- İlk günlerde, zayıflık sadece bacaklarda görülür - hasta bir kişi merdiven çıkmanın daha zor olduğunu fark eder.
- Uzuvların soğukluğu ve ayrıca terleme rahatsız edebilir.
Kol ve bacakların distal kısımlarında hassasiyette azalma veya artış ile duyu bozuklukları meydana gelir. Boyun kasları, solunum kasları, daha az sıklıkla göz kasları patolojik sürece dahil olabilir.
Şiddetli hasarla, yutma ve nefes alma işlevinin ihlali söz konusudur, benzer semptomları olan bir hastanın trakeal entübasyona kadar yoğun tedaviye ihtiyacı vardır. Tüm belirtilerin maksimum gelişimi, hastalığın üçüncü haftasında gözlenir. Hastalığın gelişiminin bazı biçimlerinde atipik semptomlar da tespit edilir:
- Artan kan basıncı.
- Aritmiler.
- İdrar tutma.
- Yüz kaslarının parezi.
Vejetatif bozukluklar, genellikle önde gelen ölüm nedeni olan ciddi aritmilere ve kalp durmasına yol açabilir.
İki hafta boyunca semptomlarda bir artış gözlenir, ardından hastalık 4 haftaya kadar süren bir stabilizasyon vazosuna dönüşür. İyileşme aşaması ortalama olarak bir ila iki ay sürer, bazı hastalarda fonksiyonların normale dönmesi ancak bir ila iki yıl sonra mümkündür.
Hasta sorgulandığında ve muayene edildiğinde hastalıktan şüphelenilebilir. Guillain-Barré sendromu için simetrik uzuv lezyonları ve pelvik organların işlevinin korunması karakteristiktir. Tabii ki, hastalığın atipik belirtileri vardır, bu nedenle ayırıcı tanı için bir dizi çalışma yapılması gerekir.

- Elektromiyografi - sinir lifleri boyunca bir dürtünün geçiş hızının belirlenmesi.
- Bir lomber ponksiyon, beyin omurilik sıvısındaki proteini tespit edebilir. İçeriği hastalığın başlangıcından bir hafta sonra artar ve hastalığın ilk ayının sonunda zirveye ulaşır.
- EGC aritmileri tespit edebilir.
- Kan testlerinde, ESR ve lökosit sayısı, başka enfeksiyon belirtileri olmadan artar.
Semptomlardaki artış oranı (4 haftayı geçmemesi) ve iki aya kadar süren iyileşme süreci tanıyı doğrulamak adına konuşuyor. Hastalık aşağıdakilerden ayırt edilmelidir:
- Omurilik tümörü.
- çocuk felci.
- Botulizm.
- Difteri polinöropatisi.
- Ağır metal tuzları ile zehirlenme.
Doğru ve erken teşhis birçok durumda, hastalığın sonucu da buna bağlıdır.
tedavi
Guillain-Barré sendromunun tedavisi iki tamamlayıcı tipe ayrılır: spesifik olmayan ve spesifik tedavi. Akut semptom gelişimi, solunum fonksiyonu bozukluğu, şiddetli kardiyak aritmileri olan hastaların tedavisi, spesifik olmayan tedavi ile başlar. Hasta yoğun bakım ünitesine alınır. Artan semptomlar aşamasında, solunum fonksiyonunun ve kardiyak aktivitenin sürekli izlenmesi gerçekleştirilir.
Spesifik terapi, immünoglobulin ve plazmaferezin uygulanmasını içerir.

- İmmünoglobulin intravenöz olarak verilir. Bu özellikle yardımsız hareket edemeyen, yutkunma ve nefes almada güçlük çeken hastalar için gereklidir.
- Plazmaferez orta ila şiddetli hastalık için reçete edilir. Kullanımı iyileşme süresini önemli ölçüde hızlandırır ve artık fenomenlerin gelişmesini engeller. Hastalığın hafif seyri ile plazmaferez kullanılmaz.
- Aritmiler, artan kan basıncı ve diğer otonomik bozukluklar ile semptomatik tedavi kullanılır.
Felç, yatak yaraları ve pnömoni önlenir, hasta ters çevrilir, vücut tedavi edilir ve masaj yapılır.
Rehabilitasyon döneminde, fiziksel egzersizler, fizyoterapi, masaj kursları kompleksleri kullanmak gerekir. Konuşma bozukluğu varsa, konuşma terapisti olan sınıflar gereklidir.
Önleme
Hastalığın spesifik bir önlenmesi yoktur. Doktorlar sadece her şeyi tedavi etmeyi önerebilir bulaşıcı hastalıklar gelişimlerinin en başında, bu, patojenlerin sinir sistemi üzerindeki olumsuz etkisini azaltacaktır.
Guillain-Barré sendromu olan hastaların en az altı ay boyunca herhangi bir aşıdan kaçınmaları gerekir. Başka herhangi bir bulaşıcı hastalıktan sonra hastalığın nüksetmesi meydana gelebilir, bu nedenle olası enfeksiyon bölgelerinden kaçınmak gerekir.
tahmin
Vakaların yaklaşık %80'inde kaybedilen işlevler tamamen geri yüklenir, bazı hastalarda küçük hareket bozuklukları görülebilir. Vakaların yaklaşık %3'ünde hastalar devre dışı kalır. Mortalite, aritmilerin ve kalp yetmezliğinin gelişimi için yeterli tedavinin olmamasından kaynaklanmaktadır, bu nedenle sendromlu tüm hastalar, hastalığın zirvesinde sağlık çalışanlarının gözetimi altında olmalıdır.
Guillain-Barré sendromu, sinir liflerinin (miyelin) kılıfının tahrip olduğu, hareket bozukluğuna, hassasiyet bozukluklarına yol açan bir hastalıktır. Genellikle enfeksiyondan bir süre sonra gelişir.
Miyelin, sinir uyarılarını iletmek için gerekli olan özel bir sinir lifi kılıfıdır. Guillain-Barré sendromunda vücudun kendi bağışıklık sistemi tarafından yok edilir. Normalde, bağışıklık sistemi yabancı nesneleri (örneğin bulaşıcı hastalıkların patojenlerini) algılar ve yok eder, ancak bazı durumlarda yerel hücrelerle savaşmaya başlar. Miyelin kılıfına verilen hasarın bir sonucu olarak, hastalığın belirtileri ortaya çıkar: kaslarda güç azalması, ekstremitelerde karıncalanma, vb. Çoğu hastanın hastaneye kaldırılması gerekir.
Zamanında başlatılan tedavi, bazı kişilerin kaslarında hala zayıflık, uyuşukluk hissi olsa da, tam bir iyileşme elde etmenizi sağlar.
eşanlamlılar Rusça
Akut inflamatuar demiyelinizan poliradikülonöropati, akut poliradikülit.
Eş anlamlıingilizce
Guillain-Barre sendromu, Akut İdiyopatik Polinörit, Akut İnflamatuar Demiyelinizan Poliradikülonöropati.
Belirtiler
- Kaslarda güç azalması, karıncalanma - önce bacaklarda, sonra vücudun üst kısımlarında
- Omuz kuşağı, sırt, kalçalarda yoğun ağrı
- Bu işlevleri yerine getiren kasların gücünün azalması sonucu çiğneme, yutma, sesleri telaffuz etme, yüz ifadelerinin ihlali
- Artan veya yavaşlayan kalp hızı
- Kan basıncında artış veya azalma
- Akciğerlerin suni ventilasyonunun gerekli olabileceği artışla birlikte solunum bozuklukları (spontan solunum etkisiz olduğunda özel bir aparatla gerçekleştirilir)
- İdrar tutma
- Kabızlık
Hastalık hakkında genel bilgi
Guillain-Barré sendromu, sinirlerin miyelin kılıfının tahrip olduğu, bunun sonucunda sinir uyarılarının iletiminin bozulduğu ve kaslardaki gücün azaldığı bir hastalıktır.
Hastalığın kesin nedenleri bilinmemektedir. Çoğu durumda, semptomlar 1-3 hafta sonra ortaya çıkar. Akut enfeksiyon solunum sistemi organları, gastrointestinal enfeksiyonlar.
Bu enfeksiyonlara bu ve diğer patojenler neden olabilir:
- kampilobakter - enfekte olmuş kuşların etinde bulunur ve yemekle birlikte alındığında gastrointestinal enfeksiyona neden olur;
- grip virüsü;
- Epstein-Barr virüsü (bulaşıcı mononükleozun etken maddesi);
- mikoplazma - immün yetmezlik virüsü (HIV) ile enfekte kişilerde pnömoniye neden olabilir.
Ayrıca, hastalığın gelişimi için tetikleyici faktör aşılar, cerrahi müdahaleler olabilir.
Otoimmün mekanizmalar da önemli bir rol oynar. Bağışıklık sistemi vücuda giren yabancı cisimlere karşı savaşır. Enfeksiyona yanıt olarak özel protein parçacıkları üretilir - antikorlar. Çeşitli enfeksiyonları ve virüsleri tespit eder ve etkisiz hale getirirler. Araştırmacılara göre Guillain-Barré sendromunda antikorlar sadece bulaşıcı ajanları yok etmekle kalmıyor, aynı zamanda sinir hücrelerinin zarına da zarar veriyor, bu nesnelerin moleküler yapısındaki benzerlik nedeniyle bu mümkün.
Miyelin kılıfı sinir liflerini kaplar ve beyin ile vücudun çeşitli yapıları arasında belirli bir sinir uyarısı hızı sağlar. Sinir uyarılarının kas liflerine geçişinin ihlali, kaslarda güçte bir azalmaya yol açar. Otonom sinir sisteminin (iç organların aktivitesini düzenleyen) sinir lifleri de etkilenir. Bu durumda kardiyovasküler sistemin çalışması bozulabilir, kalp ritmi, tansiyon vs. değişebilir.
Hastalığın şiddetli formlarında, aşağıdaki komplikasyonlar mümkündür.
- Solunum bozukluğu. Solunum kaslarının zayıflığı veya felç (tamamen hareket edememe) sonucu oluşur ve hastanın hayatını tehdit eder. Spontan solunumun etkisiz olduğu durumlarda, akciğerlerin suni havalandırması yapılır (özel bir aparat kullanılarak).
- Kardiyovasküler sistemin çalışmasındaki rahatsızlıklar.
- Uzun süreli hareketsizlik. Tromboembolizm riskini artırır (kan pıhtıları tarafından kan damarlarının tıkanması, dolaşımın zayıflamasına neden olur).
- Basınç ülserleri - altta yatan ölü deri yumuşak doku kan akışının ihlali nedeniyle hastaların uzun süreli hareketsizliği ile ortaya çıkan.
Hastalık birkaç hafta içinde gelişir ve kaybedilen fonksiyonların geri kazanılması birkaç ayı bulabilir. Çoğu durumda, tam kurtarma gerçekleşir.
Kim risk altında?
- Genç ve yaşlı kişiler.
- Belirli türde bulaşıcı hastalıkları olan hastalar.
- Cerrahi müdahaleler yapıldı.
teşhis
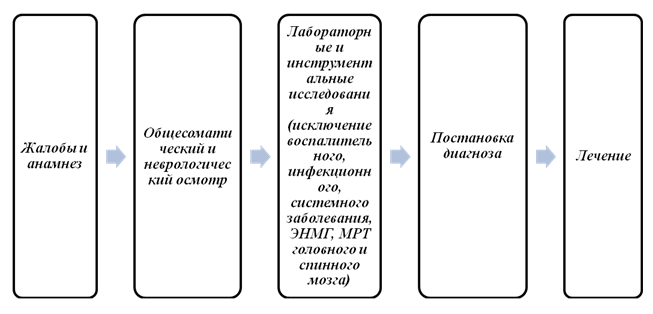
Guillain-Barré sendromunun teşhisi, onu tanımlamak için özel bir çalışma olmadığı için oldukça zordur. Bu durumda tanı, klinik belirtilerin analizine, hastalığın geçmişinin incelenmesine, sinir sisteminin diğer hastalıklarını dışlamak için yapılan analizlere dayanır.
Laboratuvar teşhisi çok önemlidir.
- Protein beyin omurilik sıvısında yaygındır. Beyin omurilik sıvısı (BOS) beyni ve omuriliği yıkar. Sinir sisteminin çeşitli hastalıkları, bileşiminde belirli değişikliklere neden olur. Guillain-Barré sendromunda beyin omurilik sıvısındaki protein seviyesi artar.
Diğer hastalıkları dışlamak için aşağıdaki laboratuvar testleri gerekebilir:
- ... Miktarı belirlemenizi sağlar şekilli elemanlar kan içinde: , . Eritrosit sayısında bir azalma ve muhtemelen lökosit seviyesindeki bir artışla - çeşitli inflamatuar süreçler.
- ... Bu gösterge şu durumlarda normdan sapar: çeşitli hastalıklar, özellikle, vücuttaki inflamatuar süreçlerde artışlar.
- ... Vücutta yetersiz miktarda B 12 vitamini ile anemi ve sinir sisteminin işleyişinde bozukluklar gelişebilir. B 12 eksikliği anemisinde sinir sistemi hasarının bazı belirtileri Guillain-Barré sendromunun belirtilerine benzer.
- İdrarda ağır metallerin tespiti. Vücutta ağır metallerin (örneğin kurşun) birikmesi, sinir sisteminin zarar görmesine ve polinöropatinin gelişmesine (çeşitli sinirlere zarar) katkıda bulunur.
Diğer çalışmalar:
- Elektromiyografi. Sinirler boyunca kaslara giden elektriksel uyarıları düzeltmenizi sağlar. Yoğunluklarına göre sinir liflerinin iletkenliği değerlendirilir, bunun için incelenen kasa özel elektrotlar uygulanır. Çalışma sakin bir durumda ve kas kasılması ile gerçekleştirilir.
Ek araştırma
- Manyetik rezonans görüntüleme (MRI). Bir manyetik alanın insan vücudu üzerindeki etkisine dayanan bir teşhis yöntemi. Alınan sinyaller işlendikten sonra gövdenin iç yapılarının katman katman görüntüleri elde edilir. Sinir sisteminin diğer hastalıklarının varlığını dışlamaya izin verir (örneğin, kitleler).
tedavi
Hastalığın tedavisi konservatiftir. Guillain-Barré sendromunun komplikasyonlarıyla mücadele etmek için hastalığın bireysel belirtilerini ortadan kaldırmak için çeşitli ilaçlar kullanılır.
En etkili aşağıdaki tekniklerdir:
- plazmaferez. Hastadan sıvı kısım (plazma) ve kan hücreleri içeren kısım (eritrositler, lökositler, trombositler) olarak ayrılan kan alınır. Kan hücreleri daha sonra insan vücuduna geri döndürülür ve sıvı kısım çıkarılır. Bu, sinirlerin miyelin kılıfını yok edebilen antikorlardan kanın bir tür saflaştırılmasını sağlar.
- İmmünoglobulinin intravenöz uygulaması. İmmünoglobulin, sağlıklı kan bağışçılarından alınan antikorları içerir. Hastanın antikorlarının sinir kılıfı üzerindeki yıkıcı etkisini bloke ederler.
Vücudun bozulmuş fonksiyonlarını korumak (akciğerlerin yapay havalandırması), hastaya dikkatle bakmak, hastaların uzun süreli hareketsizliği ile ilişkili komplikasyonları önlemek çok önemlidir.
İyileşme döneminde, fizyoterapi egzersizleri, fizyoterapi gücü geri kazanmak için kullanılır. farklı gruplar kaslar.
Önleme
Guillain-Barré sendromu için spesifik bir profilaksi yoktur.
- Beyin omurilik sıvısındaki toplam protein
Edebiyat
- Dan L. Longo, Dennis L. Kasper, J. Larry Jameson, Anthony S. Fauci, Harrison'ın dahiliye ilkeleri (18. baskı.) New York: McGraw-Hill Medical Publishing Division, 2011. Chapter 385. Guillain-Barré Sendromu.
- Corey Foster, Neville F. Mistry, Parvin F. Peddi, Shivak Sharma, The Washington Manual of Medical Therapeuticts (33. baskı). Lippincott Williams & Wilkins Philadelphia, 2010.23 Nörolojik Bozukluklar. Guillain-Barré Sendromu.
RCHRH (Kazakistan Cumhuriyeti Sağlık Bakanlığı Sağlık Geliştirme Cumhuriyet Merkezi)
Versiyon: Kazakistan Cumhuriyeti Sağlık Bakanlığı Klinik Protokolleri - 2016
Guillain-barré sendromu (G61.0)
Nöroloji
Genel bilgi
Kısa Açıklama
Onaylandı
Tıbbi Hizmetlerin Kalitesi Ortak Komisyonu
Kazakistan Cumhuriyeti Sağlık ve Sosyal Kalkınma Bakanlığı
29 Kasım 2016 tarihli
Protokol No. 16
Guillain-Barré Sendromu(Guillain-Barrésendromu) (GBS), ekstremitelerde parestezi, kas zayıflığı ve / veya gevşek felç (monofazik immün aracılı nöropati) şeklinde kendini gösteren, periferik sinir sisteminin akut, hızla ilerleyen bir otoimmün lezyonudur. Guillain-Barré sendromunun eş anlamlıları: akut inflamatuar demiyelinizan polinöropati, akut idiyopatik polinöropati, enfeksiyöz polinöropati (polinöropati), akut poliradikülit, Guillain-Barré-Strohl sendromu (Guillain-Barré-Barré-Strohlsendromu) (Guillain-Barré-Strohlsynd) -Barré-Strohlsendrom sendromu, Landry sendromu sendromu, Landry'nin artan felci, Fransız çocuk felci vb.
Özellik Bu hastalık son derece nadir relapslarla kendini sınırlayan, monofazik bir seyirdir. ICD-10 ve ICD-9 kodlarının oranı
|
KodMKB-10
|
ICD-9 kodu
|
G61.0
|
Guillain-Barré Sendromu
|
357.0
|
Guillain-Barré Sendromu
|
|
|
|
|
|
Protokolün geliştirme/revizyon tarihi: 2016 yılı. Protokol kullanıcıları: Pratisyen hekimler, terapistler, resüsitatörler, nöropatologlar (yetişkinler, çocuklar). Kanıt düzeyi ölçeği:
|
FAKAT
|
Sonuçları ilgili popülasyona genelleştirilebilen yüksek kaliteli meta-analiz, RKÇ'lerin sistematik incelemesi veya çok düşük olasılıklı (++) önyargılı büyük RKÇ'ler.
|
|
İÇİNDE
|
Kohort veya vaka kontrol çalışmalarının yüksek kaliteli (++) sistematik incelemesi veya kayırma hatası riski çok düşük olan Yüksek kaliteli (++) kohort veya vaka kontrol çalışmaları veya kayırma hatası riski düşük (+) RCT'ler; ilgili popülasyona genellenebilir.
|
|
DAN
|
Düşük kayırma hatası riski (+) ile randomize olmayan kohort veya vaka kontrol çalışması veya kontrollü çalışma.
İlgili popülasyona veya kayırma hatası riski çok düşük veya düşük (++ veya +) olan RKÇ'lere genellenebilen ve sonuçları doğrudan ilgili popülasyona genişletilemeyen sonuçlar.
|
|
D
|
Bir dizi vakanın tanımı veya kontrolsüz araştırma veya uzman görüşü.
|
sınıflandırma
sınıflandırma GBS, hem nöroenfeksiyonların sayısını hem de enfeksiyon sonrası koşulları ifade eder. Patolojik sürecin seyrinin özellikleri, otoimmün saldırganlığın (sinir kılıfı veya aksonal çubuk) birincil uygulama noktası, iyileşme prognozu ve klinik belirtiler bakımından farklılık gösteren çeşitli GBS biçimleri ayırt edilir. Modern kavramlara göre, Guillain-Barré sendromunun en az 8 çeşidi (klinik varyantlar / alt tipler) vardır:
1) akut inflamatuar demiyelinizan polinöropati (Guillain-Barré sendromunun klasik formu);
2) akut motor-duyusal aksonal nöropati (OMSAN);
3) akut motor aksonal nöropati (OMMAN);
4) Miller-Fisher sendromu (SMF);
5) akut panotonom nöropati (akut panautonomous Guillain-Barré sendromu, akut pandizautonomi);
6) Bickerstaff ensefaliti (Bickerstaff);
7) faringo-serviko-brakiyal varyant;
8) akut kraniyal polinöropati.
Miller-Fisher sendromunu diğer Guillain-Barré sendromu formlarıyla (MFS / GBS örtüşme sendromu) birleştirmek için seçenekler de vardır. GBS ayrıca klinik belirtilere bağlı olarak durumun ciddiyetine göre sınıflandırılır:
· Hafif formlar, yürüme ve kendi kendine bakımda önemli zorluklara neden olmayan yokluk veya minimal parezi ile karakterizedir;
Orta şiddette, yürüme ihlali, hastayı hareket halinde sınırlama veya dışarıdan yardım veya destek gerektirmesi;
Hastalığın şiddetli bir formu ile hasta yatalaktır ve sürekli bakım gerektirir, sıklıkla disfaji görülür;
Son derece şiddetli formda, solunum kaslarının zayıflığı nedeniyle hastalar yapay akciğer ventilasyonuna (ALV) ihtiyaç duyar. GBS sınıflandırması için nörofizyolojik kriterler ($.
Hadden,
D.
mısır gevreği,
$.
Hughesetal., 1998).
Primer demiyelinizan lezyonu olan grup:
Diğer tüm sinirler uyarılmamışsa ve distal noktadaki M yanıtının genliği alt sınırın %10'u veya daha fazlası ise, en az 2 sinirde aşağıdaki belirtilerden en az birinin veya bir sinirde iki belirti bulunması gereklidir. normdan:
· Uyarma yayılma hızı (SRV) normun alt sınırının %90'ından azdır veya uzak noktadaki M yanıtının genliği, alt sınırın %50'sinden az olduğunda %85'ten azdır. norm;
· M yanıtının distal gecikmesi, normun üst sınırını %10'dan fazla veya uzak noktadaki M yanıtının genliği normun alt sınırından düşükse %20'den fazla aşıyor;
· Uyarma iletiminin dağılması veya bloke edilmesi;
· F dalgası gecikmesi, normun üst sınırını %20'den fazla aşıyor. Birincil aksonal lezyon grubu:
Herhangi bir sinirde yukarıdaki demiyelinizasyon belirtileri yoktur (distal noktadaki M-yanıtının amplitüdü normalin alt sınırından %10'dan daha düşükse, 1 sinirdeki herhangi bir işaret hariçtir) ve en azından iki sinirde distal noktadaki M yanıtının genliği, normun alt sınırının %80'inden fazladır. Uyarılmayan sinirleri olan grup:
· M-yanıtı, incelenen sinirlerin hiçbirinde kaydedilemez veya distal noktada genliği normun alt sınırının %10'dan fazla altında olan yalnızca bir sinirde bulunur. Tanımsız grup:
· Stimülasyon ENMG sırasında ortaya çıkan değişiklikler, yukarıdaki grupların hiçbirinin kriterlerini karşılamamaktadır.
Teşhis (poliklinik)
AMBULATUAR SEVİYEDE TEŞHİS Teşhis kriterleri:
şikayetler:
· Kollarda ve/veya bacaklarda artan kas güçsüzlüğü;
Uyuşma ve azalmış hassasiyet;
· Ellerde ve ayaklarda artan hassasiyet (dokunsal, sıcaklık vb.);
· Sırt, omuz ve pelvik kuşakta ağrı;
· Hem katı hem de sıvı gıdaları yutma ihlali;
· Solunum kaslarının zayıflaması, sesin zayıflaması ve öksürük nedeniyle spontan solunumun olmamasına kadar solunum fonksiyonlarının ihlali;
Frekans bozukluğu kalp atış hızı, bazılarında çok hızlandırılabilir, bazılarında ise yavaşlatılabilir;
· Yüz kas felci;
· Artan terleme;
· Kan basıncındaki dalgalanmalar;
· Kontrolsüz idrar emisyonunun olası oluşumu;
• tendon reflekslerinin kaybı;
• titrek ve emin olmayan yürüyüş, hareketlerin koordinasyonunda bozulma;
Karın hacmindeki değişiklikler, bu, bir kişinin diyafram yardımıyla nefes alması zor olduğu ve karın boşluğunu kullanmaya zorlandığı için olur;
· Azalmış görme keskinliği - çoğu zaman bir bölünme ve şaşılık vardır.
Semptomlar hem yetişkinlerde hem de çocuklarda ve yenidoğanlarda yaygındır. Anamnez: GBS, kural olarak, bulaşıcı bir hastalıktan (ARVI, grip, sinüzit, bronşit, zatürree, bademcik iltihabı, kızamık, kabakulak, ishal vb.) 1-3 hafta sonra gelişir.
Nörolojik semptomlar aniden ortaya çıkar; hastaların çoğunda ağrı ve parestezi vardır.
Anamnez alırken aşağıdaki hususları netleştirmek önemlidir.
Provoke edici faktörlerin varlığı. Olguların yaklaşık %80'inde, 1-3 hafta içinde Guillain-Barré sendromunun gelişmesinden önce bir veya başka bir hastalık veya durum gelir.
Gastrointestinal sistem, üst solunum yolu enfeksiyonları, Campylobacterjejuni'nin neden olduğu bir bağırsak enfeksiyonundan sonra, herpes virüslerinin (sitomegalovirüs, Epstein-Barr virüsü, varicella-zoster virüsü), Haemophilusinfluenzae, mikoplazma, kızamık, kabakulak, Lyme ve Lyme Ayrıca HIV enfeksiyonu ile Guillain-Barré sendromunun gelişimi mümkündür.
· Aşılama (kuduz, tetanoz, grip vb.);
· Herhangi bir lokalizasyonun cerrahi müdahaleleri veya yaralanmaları;
· Bazı ilaçların alınması (trombolitik ilaçlar, izotretinoin vb.) veya toksik maddelerle temas;
Bazen Guillain-Barré sendromu, otoimmün (sistemik lupus eritematozus) ve neoplastik (lenfogranülomatoz ve diğer lenfomalar) hastalıkların arka planına karşı gelişir. Hastalığın 3 aşamasının ayırt edildiğine bağlı olarak semptomlardaki artışta belirli bir model vardır:
İlerleme (1-4 hafta) - görünüm ve yoğunlaşma nörolojik bozukluklar;
· Plato (10-14 gün) - klinik tablonun stabilizasyonu;
· Ters gelişim (birkaç haftadan 2 yıla kadar) - vücudun normal işleyişinin restorasyonu. Fiziksel Muayene içerir:
· genel somatik durum: genel durumu ve şiddeti, vücut ısısı, hastanın kilosunun ölçülmesi, muayene cilt, solunum, nabız, tansiyon, iç organların durumu (akciğer, kalp, karaciğer, böbrekler vb.).
· nörolojik durum:
Nörolojik muayene, Guillain-Barré sendromunun ana semptomlarının - duyusal, motor ve otonomik bozukluklar - ciddiyetini belirlemeyi ve değerlendirmeyi amaçlar.
· Ekstremite kaslarının gücünün değerlendirilmesi;
· Reflekslerin incelenmesi - arefleksi, Guillain-Barré sendromunun özelliğidir (yani, çoğu refleksin yokluğu);
· Duyarlılık değerlendirmesi - uyuşukluk veya karıncalanma hissi olan cilt bölgelerinin varlığı;
· Pelvik organların işlevinin değerlendirilmesi - olası kısa süreli idrar kaçırma;
· Serebellar fonksiyonun değerlendirilmesi - Romberg pozisyonunda kararsızlığın varlığı (önünde uzanmış kollar ve kapalı gözler ile ayakta durmak), hareketlerin koordinasyon eksikliği;
· Göz küresi hareketlerinin değerlendirilmesi - Guillain-Barré sendromu ile gözleri hareket ettirme yeteneğinin tamamen olmaması mümkündür;
· Bitkisel testler yapmak - kalbi innerve eden sinirlerdeki hasarı değerlendirmek için;
· Kalbin yatar pozisyondan aniden kalkmaya verdiği tepki, fiziksel aktivite değerlendirilir;
· Yutma işlevinin değerlendirilmesi.
3 yaşından büyük çocuklarda motor eksikliğin ciddiyetinin değerlendirilmesi, Kuzey Amerika ölçeği kullanılarak yapılır: Evre 0 Guillain-Barré sendromu normdur; Aşama 1 - minimal hareket bozuklukları; Aşama II - destek veya destek olmadan 5m yürüme yeteneği; Aşama III - destek veya destekle 5m yürüme yeteneği; Aşama IV - destek veya destekle 5 m yürüyememe (bir yatağa veya tekerlekli sandalyeye bağlı); Evre V Guillain-Barré sendromu - mekanik ventilasyon ihtiyacı; Aşama VI - ölüm. Klinik uygulamada, hareket bozukluklarının şiddetini değerlendirmek için ekstremitelerin kas gücü ölçeği kullanılır (A. Szobor, 1976). 0 puan - kasta hareket yok. 1 puan - kastaki minimum hareketler, ancak hasta uzuv ağırlığını tutmuyor. 2 puan - hasta uzuv ağırlığını korur, ancak araştırmacıya direnç minimumdur. 3 puan - hasta uzuv pozisyonunu değiştirme çabalarına direnir, ancak önemsizdir. 4 puan - hasta, uzuv pozisyonunu değiştirme çabalarına iyi direnir, ancak güçte bir miktar azalma vardır. 5 puan - kas gücü, konunun yaşına ve anayasal normuna karşılık gelir.
ATP için klinik seçenekler
|
Seçenek
|
Ana klinik semptomlar
|
|
Tipik bir klinik tablo ile
|
|
Akut inflamatuar demiyelinizan poliradikülonöropati (tipik GBS) (> %85)
|
Nispeten hafif duyusal bozuklukları olan uzuvlarda zayıflık (muhtemelen izole hareket bozuklukları).
|
|
Akut motor aksonal polinöropati (> %5)
|
Duyarlılıkta değişiklik olmayan uzuvlarda zayıflık. Derin refleksler kaydedilebilir. Fonksiyonların hızlı restorasyonu. Çoğunlukla çocuklarda bulunur.
|
|
Akut motor-duyusal aksonal polinöropati (> %1)
|
Uzuvlarda zayıflık ve duyusal bozukluklar. Yavaş ve eksik iyileşme ile şiddetli motor açıklarının hızlı gelişimi. Çoğunlukla yetişkinlerde bulunur.
|
|
Atipik bir klinik tablo ile
|
|
Miller-Fisher sendromu (> %3)
|
Esas olarak serebellar tipte ataksinin, arefleksi, oftalmopoleji ve bazen uzuvlarda hafif güçsüzlük ile kombinasyonu. Duyarlılık genellikle korunur.
|
Laboratuvar araştırması:
UAC - polinöropatik sendromun eşlik ettiği iç organların enflamatuar hastalıklarını dışlamak için;
· Kan şekeri testi (diyabetik polinöropatiyi dışlamak için);
· Biyokimyasal kan testleri - kreatin, üre, AST, ALT, bilirubin (metabolik polinöropatiyi dışlamak için);
Gaz bileşimi için kan testi, elektrolit konsantrasyonu - biyokimyasal kan testleri metabolik polinöropatileri dışlamaya yardımcı olur;
Hepatit virüsleri için kanın PCR'si - hepatitte polinöropatik sendromu dışlamak için
· HIV enfeksiyonu için kan testi - HIV enfeksiyonu ile ilişkili polinöropatiyi dışlamak için;
için PCR kan testi viral enfeksiyonlar(sitomegalovirüs, Epstein-Barr virüsü, Borreliaburgdorferi, Campylobacterjejuni, vb.) - GBS'nin bulaşıcı bir etiyolojisinden şüpheleniliyorsa. Enstrümantal araştırma:
Göğüs organlarının R-grafisi - inflamatuar akciğer hastalığını veya solunum kaslarının zayıflamasıyla ilişkili pulmoner komplikasyonları dışlamak için;
EKG - GBS kliniğinde vejetatif kalp ritmi bozukluklarını belirlemek veya dışlamak için;
Organ ultrasonu karın boşluğu- iç organ hastalıklarına (karaciğer, böbrekler, vb.) GBS'ye benzer polinöropati eşlik edebilir;
Beynin MRG'si * -merkezi sinir sistemi patolojisi ile ayırıcı tanı için gerekli (akut serebral dolaşım, ensefalit);
· Omuriliğin MRG'si * - omuriliğin servikal kalınlaşması (C4 - Th2) düzeyinde hasarı (miyelit) dışlamak için;
Elektronöromyografi ** (ENMG) - hastalığın ilk haftasında normal olabilir, kas hasarı ile, ENMG eğrisinin denervasyon tipi tespit edilir, nabız iletimi yavaştır, miyelin veya aksonlarda hasar belirtileri.İğne elektromiyografisi ile karakterize edilir polinöropatide mevcut denervasyon-reinervasyon sürecinin belirtilerinin varlığı. Üstteki distal kaslar ve alt uzuvlar(örneğin, parmakların ortak ekstansörü olan tibialis anterior kası) ve gerekirse proksimal kaslar (örneğin, uyluğun kuadriseps kası).
*not!
Mutlak kontrendikasyonlar MRI için: yörüngede metal bir yabancı cisim; ferromanyetik malzeme ile klipslenmiş intrakraniyal anevrizmalar; vücuttaki elektronik cihazlar (pacemaker); hematopoietik anemi (kontrast için).
MRI için göreceli kontrendikasyonlar şunlardır:
Şiddetli klostrofobi;
· Metal protezler, taranamayan organlardaki klipsler;
· Ferromanyetik olmayan malzeme ile kliplenen intrakraniyal anevrizmalar. **
not!
ENMG, sırasıyla periferik sinir sistemi lezyonlarını ve GBS tanısını doğrulamanın yanı sıra patolojik değişikliklerin (demiyelinizan veya aksonal) doğasını ve prevalansını netleştirmeye izin veren tek enstrümantal tanı yöntemidir. GBS'li hastalarda ENMG çalışmalarının protokolü ve kapsamı, hastalığın klinik belirtilerine bağlıdır:
- ağırlıklı olarak distal parezi ile, kollar ve bacaklardaki uzun sinirler incelenir: en az 4 motor ve 4 duyu (medyan ve ulnar sinirlerin motor ve duyu bölümleri; bir tarafta peroneal, tibial, yüzeyel peroneal ve sural sinirler). Ana ENMG parametreleri değerlendirilir:
· Motor tepkiler (uzak gecikme, genlik, şekil ve süre), uyarma iletimi bloklarının varlığı ve tepkilerin dağılımı değerlendirilir; distal ve proksimal alanlardaki motor lifleri boyunca uyarının yayılma hızı analiz edilir;
· Duyusal tepkiler (genlik) ve distal bölgelerdeki duyu lifleri boyunca uyarı iletim hızı;
· Geç ENMG fenomenleri (F-dalgaları): yanıtların gecikmesi, biçimi ve genliği, kronodispersiyon miktarı, kayıp yüzdesi analiz edilir.
- proksimal parezi varlığında, motor yanıt parametrelerinin (gecikme, genlik, şekil) değerlendirilmesi ile iki kısa sinirin (aksiller, kas-kutanöz, femoral vb.) Ek bir çalışması zorunludur.
Denervasyon sürecinin ilk belirtilerinin, hastalığın başlangıcından 2-3 hafta sonra ve reinnervasyon sürecinin belirtilerinin 4-6 haftadan daha erken olmadığı unutulmamalıdır. Klasik GBS için tanı kriterleri Asbury A.K. ve Cornblath D.R.
klinik ve laboratuvar verilerine dayalı olarak:
· Patolojik sürece birden fazla uzvun dahil olduğu ilerleyici motor zayıflığın varlığı;
Arefleksi veya şiddetli hiporefleksi;
· Beyin omurilik sıvısının analizi - 1 µl beyin omurilik sıvısında 50'den fazla monosit ve / veya 2 granülosit 2+ varlığı.
Kriterleri Ulusal Nörolojik ve İletişim Bozuklukları ve İnme Araştırmaları Enstitüsü (ABD) tarafından formüle edilen GBS teşhis sistemi: Zorunlu kriterler:
· Birden fazla uzuvda ilerleyici motor güçsüzlük; · Parezinin şiddeti, bacaklardaki minimal güçsüzlükten tetraplejiye kadar değişir; · Değişen derecelerde reflekslerin bastırılması. Sendromun teşhisi için yardımcı kriterler:
1.Hastalığın başlangıcından itibaren 4 hafta içinde halsizlik artar; 2. lezyonun nispi simetrisi; 3. hafif duyusal bozukluk; 4. kraniyal sinirlerin patolojik sürece dahil olması; 5. kurtarma; 6. otonom disfonksiyon belirtileri; 7. hastalığın başlangıcında ateşli bir dönemin olağan olmaması; 8. Mononükleer lökositlerin sayısının genellikle 1 mm3'te 10 hücreyi geçmemesi koşuluyla, hastalığın semptomlarının başlamasından 1 hafta sonra beyin omurilik sıvısındaki (BOS) protein seviyesinde bir artış; 9. Vakaların yaklaşık %80'inde hastalığın seyri sırasında sinirlerin iletim fonksiyonunun bozulması; 10. yokluk yerleşik nedenler heksakarbon, porfiri, difteri ve GBS'yi taklit eden diğer toksik ve bulaşıcı hastalıkların etkisi gibi periferik sinir lezyonları.
GBS tanısını kesinlikle dışlayan işaretler:
· Parezi asimetrisi;
• yalnızca duyusal bozukluklar;
· Kalıcı pelvik bozukluklar;
· Şiddetli pelvik bozukluklar;
· Yakın zamanda transfer edilen difteri;
· Psikopatolojik semptomların varlığı - halüsinasyonlar, deliryum;
· Ağır metal tuzları ve diğerleri ile kanıtlanmış zehirlenme. Teşhis algoritması:
Teşhis (hastane)
SABİT DÜZEYDE TEŞHİS Yatan hasta düzeyinde tanı kriterleri: ambulatuvar düzeyine bakın. Şikayetler ve anamnez: ambulatuvar düzeyine bakın. Fiziksel Muayene: ambulatuvar düzeyine bakın. *
not!
Paragraf 9, alt paragraf 1'de verilen kriterler GBS, aksonal, paraparetik ve faringo-serviko-brakiyal formlar için tipiktir ve Miller Fisher sendromu ve akut pandisotonomi gibi formlar klinik olarak GBS'nin diğer formlarından önemli ölçüde farklıdır, bu nedenle, Bu hastalığın teşhisi için genel olarak kabul edilen kriterler, bunlara başvurmak zordur. Bu vakalarda tanı, öncelikle anamnestik veriler ve hastalığın klinik tablosu temelinde konur. Miller Fisher sendromunun özellikleri.
Antidiüretik hormonun aşırı üretimi ile ilişkili hiponatremiye bağlı baş dönmesi, kafa karışıklığı. Plazma sodyum seviyeleri 120 mmol / L'nin altına düştüğünde konvülsiyonlar meydana gelebilir. Akut pankreas otonomisinin özellikleri.
Aktarılan viral veya bakteriyel enfeksiyondan 1-2 hafta sonra nörolojik semptomların ortaya çıkması;
· Otonom sinir sisteminin izole bir lezyonunun varlığı;
Kardiyovasküler sistem sıklıkla etkilenir (postural hipotansiyon, arteriyel hipertansiyon, taşikardi, kalp ritmi bozuklukları);
Bulanık görme, kuru gözler, anhidroz;
Gastrointestinal sistemin işlev bozukluğu (paralyticileus);
· Zor idrara çıkma, akut idrar retansiyonu;
· asiri terleme, el ve ayak derisinin mavimsi rengi, soğuk ekstremiteler;
Antidiüretik hormonun aşırı üretimi ile ilişkili hiponatremiye bağlı baş dönmesi, kafa karışıklığı. Plazma sodyum seviyeleri 120 mmol / L'den az olduğunda konvülsiyonlar meydana gelebilir;
· İyileşme kademeli ve çoğu zaman eksiktir. Guillain-Barré sendromu tanısı koymak için, nörolojik durumun değerlendirilmesi ile birlikte hastalığın gelişim tarihini açıkça bulmak, GBS teşhisi kriterleri ile karşılaştırmak gerekir (WHO; 1993). . Beyin omurilik sıvısı çalışması ile lomber ponksiyon yapılması ve ayrıca lezyonun nöral seviyesini doğrulamak ve ENMG muayenesine göre hastalığın şeklini netleştirmek tavsiye edilir. Teşhis algoritması:
GBS, öncelikle akut periferik tetraparezi gelişimine yol açabilecek koşullardan ayırt edilmelidir. Federal Devlet Bütçe Kurumu "NTSN" RAMS araştırmacıları tarafından geliştirilen benzersiz bir algoritma kullanıldığında, ayırıcı tanı araması büyük ölçüde basitleştirilmiştir. Akut flask tetraparezi (OBT) için ayırıcı tanı algoritması 
Not: OBT-akut sarkık tetraparezi; EMG elektromiyografisi; PNP polinöropatisi; GBS - Guillain-Barré sendromu; LP - lomber ponksiyon; BHAK - biyokimyasal kan testi; RF - romatizmal faktör; CRP - C-reaktif protein; CPK - kreatinin fosfokinaz; MRI - manyetik rezonans görüntüleme (en az 1 T); BT - bilgisayarlı tomografi. Laboratuvar araştırması: ambulatuvar düzeyine bakın (ek olarak listelenen anketler için). Temel laboratuvar testlerinin listesi:
İmmünoglobulinler için kan - G sınıfı immünoglobulinlerle spesifik tedavi planlanırken, kandaki Ig fraksiyonlarını belirlemek gerekir, düşük IgA konsantrasyonu genellikle kalıtsal eksikliği ile ilişkilidir, bu gibi durumlarda yüksek gelişme riski vardır. anafilaktik şok(immünoglobulin ile tedavi kontrendikedir);
· Beyin omurilik sıvısı çalışmaları (sitoz, protein konsantrasyonu). Beyin omurilik sıvısını analiz ederken, aşağıdaki üç gösterge genellikle GBS'yi doğrulayan tanı kriterlerinin sayısına atıfta bulunur:
Yüksek protein içeriğinin varlığı,
Albümin fraksiyonunda artış,
· Sitozda eşlik eden bir artışın olmaması.
Ek olarak, aşağıdakiler önerilebilir tanı testleri belirli bir durumda tanıyı doğrulamak ve GBS'nin özelliklerini netleştirmek için:
· Hastada okülomotor bozuklukları varsa, zorunlu bir GM1, GD1a ve GQ1b çalışması ile gangliosidlere karşı otoantikorlar için bir kan testi;
· Campylobacter jejuni'ye karşı IgA antikorları için kan testi;
· Kan serumunda nörofilament, tau proteini ve gliofibriler asidik proteinin ağır zincirlerinin biyolojik belirteçlerinin içeriğinin incelenmesi. Enstrümantal araştırma: bkz. ayaktan seviye. Hastalığın şiddetli vakalarında (hızlı ilerleme, bulbar bozuklukları), kan basıncının günlük izlenmesi, EKG, nabız oksimetresi ve dış solunum fonksiyonunun bir çalışması (spirometri, tepe akış ölçümü), dış solunum fonksiyonunun izlenmesi (belirlenmesi) hastanın mekanik ventilasyona aktarılması için endikasyonların zamanında tanımlanması için akciğerlerin hayati kapasitesi (VC ).
Ayırıcı tanı
GBS, başta poliomyelit (özellikle küçük çocuklarda) ve diğer polinöropatilerden (porfirili difteri) olmak üzere akut periferik parezi ile kendini gösteren diğer hastalıklardan ayırt edilmelidir. Ek olarak, omurilik ve beyin sapı lezyonları (transvers miyelit, vertebrobaziler sistemde inme) ve nöromüsküler iletimi bozulmuş hastalıklar (myastenia gravis, botulizm) benzer bir klinik tabloya sahip olabilir.
Teşhis
|
Ayırıcı tanı için gerekçe
|
anketler
|
Dışlama kriterleri
Teşhis
|
|
Poliomyelitis (özellikle küçük çocuklarda)
|
Akut periferik parezi
|
ENMG;
· İğne EMG;
· Bir terapistin danışmanlığı;
danışma
bulaşıcı hastalık uzmanı.
|
· Epidemiyolojik tarih;
· Hastalığın başlangıcında ateş bulunması;
· Gastrointestinal sistemden semptomlar;
· Lezyonun asimetrisi;
· Objektif duyu bozukluklarının olmaması;
· Beyin omurilik sıvısında yüksek sitoz;
· Poliomyelit tanısı virolojik veya serolojik çalışmalarla doğrulanır.
|
Diğer polinöropatiler
(inflamatuar: akut başlangıçlı kronik inflamatuar polinöropati, Sjögren hastalığı, Churg-Strauss hastalığı, kriyoglobulinemik vaskülit;
Bulaşıcı: HIV, Lyme hastalığı ile ilişkili;
Toksik: difteri, porfiri, tıbbi, akut alkolik, ağır metal zehirlenmesi durumunda
Dismetabolik: kritik durumların polinöropatisi, böbrek, karaciğer yetmezliği,
akut hiperglisemik polinöropati)
|
Akut periferik parezi
|
ENMG;
· İğne EMG;
· Danışman terapist;
· Cons.Enfeksiyonist;
Kan ve idrarın biyokimyasal israfı
|
· Mevcut denervasyon-reinervasyon sürecinin belirtileri;
· Porfiri, şiddetli karın ağrısı, bağırsak parezi, arteriyel hipertansiyon, taşikardi, şiddetli zihinsel değişiklikler (depresyondan deliryuma), uyku bozuklukları ve epileptik nöbetler ile birlikte ağırlıklı olarak motor polinöropatinin bir kombinasyonu tarafından tercih edilir.
Porfiri, ışıkta kırmızımsı olan ve daha sonra zengin kırmızımsı-kahverengi bir renge dönüşen idrar renginde bir değişikliğe sahiptir.
|
Transvers miyelit Enfeksiyöz (M. pneumoniae, Schistosoma), aşılama sonrası, viral (enterovirüsler, herpes), HIV ile ilişkili miyelit, demiyelinizan hastalıklarla birlikte omuriliğin servikal kalınlaşması (C4 - Th2) düzeyinde hasar. sistemik hastalıklarla birlikte merkezi sinir sistemi (sistemik kırmızı lupus, Sjögren hastalığı, akut nekrotik
vaskülit)
|
Akut periferik parezi
|
· Omurilik ve beynin MRG'si;
ENMG;
· Eksileri. terapist;
· Enfeksiyon uzmanı.
|
· Hassasiyet bozukluğunun segmental sınırı;
· Kalıcı pelvik bozukluklar;
· Büyük tetraparezi ile mimik ve solunum kaslarının tutulumunun olmaması.
|
Vertebrobaziler havzasında spinal dolaşımın akut ihlali.
(omurilik damarlarının trombozu, vasküler malformasyon, anevrizma, kompresyon, travma, omurilik neoplazmı)
|
Akut periferik parezi
|
· Beyin ve omuriliğin MRG'si;
ENMG;
· Eksileri. terapist;
· Eksileri. beyin cerrahı.
|
· akut gelişim(genellikle birkaç dakika içinde);
• çoğu durumda, bilinç depresyonu (koma);
· Kesin tanı beyin / omuriliğin MRG'si ile doğrulanır.
|
|
miyastenia gravis
|
Akut periferik parezi
|
· ENMG.
|
· Semptomların değişkenliği;
· Duyusal bozuklukların olmaması;
· Tendon reflekslerinde karakteristik değişiklikler;
· Teşhis EMG (azalma fenomeninin tespiti) ile doğrulanır;
· Proserin ile pozitif farmakolojik test.
|
|
botulizm
|
Akut periferik parezi
|
ENMG;
· Enfeksiyon uzmanı.
|
İlgili epidemiyolojik veriler,
Azalan tipte parezi yayılımı,
Tendon reflekslerinin bazı durumlarda korunması,
Duyusal bozuklukların olmaması,
olup olmadığı konusunda değişiklik yok alıntı. |
yurtdışında tedavi
Kore, İsrail, Almanya, ABD'de tedavi görmek
Sağlık turizmi hakkında tavsiye alın
tedavi
Tedavide kullanılan müstahzarlar (aktif maddeler)
Tedavi (poliklinik)
AMBULATUAR DÜZEYDE TEDAVİ Tedavi taktikleri:
Guillain-Barré sendromu şüphesi, semptomların minimum şiddeti ile bile, acil hastaneye yatış için temel oluşturur ve ayaktan tedavi aşamasında semptomatik tedavi yapılır ve tanı konulduğunda hastaneye gönderilir ve hasta ve akrabaları, durumun olası hızlı bir şekilde bozulmasına karşı uyarılmalıdır. ilaç dışıtedavi: değil. İlaç tedavisi:
Semptomatik tedavi:
· Tansiyon yükselmesiyle birlikte dil altına 10-20 mg nifedipin reçete edilebilir;
· Taşikardiyi azaltmak için, günde 3 kez 20 mg'lık bir başlangıç dozunda propranalol kullanılır; daha sonra doz, kan basıncı, kalp hızı, EKG kontrolü altında 2-3 dozda kademeli olarak 80-120 mg'a çıkarılır;
Bradikardi için - atropin, yetişkinler için: EKG ve kan basıncı kontrolü altında IV bolus - gerekirse 0,5-1 mg, uygulama 3-5 dakika sonra tekrarlanır; maksimum doz 0.04 mg / kg'dır (3 mg). Çocuklar - 10 mcg / kg;
ağrıyı azaltmak için analjezikler, steroid olmayan antienflamatuar ilaçlar uygulanır:
· Ketorolak, ağızdan bir kez 10 mg'lık bir dozda veya ağrı sendromunun şiddetine bağlı olarak art arda, 10 mg'dan günde 4 defaya kadar. Maksimum günlük doz 40 mg'ı geçmemelidir veya 1 uygulama için intramüsküler olarak 60 mg'dan fazla uygulanmamalıdır; genellikle her 6 saatte bir 30 mg.
· Diklofenak, kas içinden. Tek bir doz 75 mg'dır, maksimum günlük doz 150 mg'dır (enjeksiyonlar arasında en az 30 dakika ara verilir).
İbuprofen, 1-2 tablet günde 3-4 kez; gerekirse, her 4 saatte bir 1 tablet. 4 saatten fazla sürmeyin. Yetişkinler için maksimum günlük doz 1200 mg'ı geçmemelidir (24 saatte 6 tabletten fazla olmamalıdır). Acil durumlarda eylemlerin algoritması: semptomatik tedavi önlemleri. Diğer tedaviler: değil.
· Bir bulaşıcı hastalık uzmanına danışma - bulaşıcı bir hastalığın (bulaşıcı mononükleoz, Lyme hastalığı, HIV, vb.) tanımlanması veya dışlanması;
Bir terapistin danışmanlığı - terapötik bir hastalığın oluşturulması veya dışlanması ( İltihaplı hastalık iç organlar: akciğerler, böbrekler, karaciğer vb.);
· Gerekirse, somatik patolojiyi dışlamak için bir endokrinolog, nefrolog, romatolog danışmanlığı.
Önleyici faaliyetler:
· Hastalığın spesifik bir profilaksisi yoktur, doktorlar tüm bulaşıcı hastalıkları gelişimlerinin en başında tedavi etmeyi önerebilirler, bu patojenlerin sinir sistemi üzerindeki olumsuz etkisini azaltacaktır. Hasta izleme:
· Cildin durumunun bir açıklaması ile hastanın genel durumunun değerlendirilmesi; hastanın ağırlığı;
· Hemodinamik indeksler: solunum hareketlerinin sayısı, A / D, kalp hızı, nabız;
· Nörolojik durumun değerlendirilmesi.
· Etiyopatogenetik tedavi bu aşamada yapılmaz ve bu nedenle herhangi bir gösterge yoktur.
Tedavi (ambulans)
ACİL DURUM AŞAMASINDA TEŞHİS VE TEDAVİ Teşhis önlemleri:
Genellikle, GBS akut bir seyir gösterir ve potansiyel olarak yaşamı tehdit eder, çünkü bacaklardan başlayarak lezyon ilerler, bulbara ve diğer kraniyal sinirlere yayılır ve bu nedenle aşağıdaki önlemler gereklidir: Yutma değerlendirmesi- Bulbar felçli, yutma bozukluğu olan, aspirasyonu önlemek için
· Nazogastrik tüp. nefes değerlendirmesi- Belki de ilerleyici solunum yetmezliğinin gelişimi ve sadece bulbar felci ile bağlantılı olarak obstrüktif tipte değil, aynı zamanda frenik sinirin hasar görmesiyle (paradoksal bir solunum tipi karakteristiktir - teneffüs edildiğinde, karın ön duvarı çöker) ve interkostal .
· Trakeanın entübasyonu (hastanın mekanik ventilasyona daha fazla aktarılması için). Kalbin çalışmasının değerlendirilmesi:
· EKG - S-T segmentinin azalması ve hatta ters çevrilmesi, Q-T aralığında bir artış, kalp durması mümkündür.
Taşıma sırasında, hava yolu açıklığının korunmasına dikkat etmek, kan basıncını ve kalp atış hızını, taşikardiyi, ortostatik hipotansiyonu, aritmiyi vb. dikkatle izlemek önemlidir. İlaç tedavisi:
· Acil tıbbi bakım protokolüne göre sendromik tedavi.
Tedavi (hastane)
SABİT TEDAVİ Tedavi taktikleri: Tedavinin temel amacı: hayati fonksiyonların restorasyonu, belirli teknikler kullanılarak otoimmün hastalık semptomlarının ortadan kaldırılması, hastanın rehabilitasyon süresi, komplikasyonların önlenmesi. Yapılacak ilk şey hastayı hastaneye yatırmak ve gerekirse solunum cihazına bağlamak, idrar atmıyorsa kateter takmak, yutkunmakta zorlanıyorsa nazogastrik sonda takmak. İlaçsız tedavi:
Şiddetli parezi olan ciddi vakalarda, hastanın uzun süreli hareketsizliği ile ilişkili komplikasyonları (enfeksiyon, bası yaraları, pulmoner emboli) önlemek için uygun bakım özellikle önemlidir. Periyodik olarak (en az 2 saatte bir) hastanın pozisyonunun değiştirilmesi, cilt bakımı, fonksiyonların kontrolü gereklidir. Mesane ve bağırsaklar, pasif jimnastik, aspirasyonun önlenmesi. Kalıcı bradikardi ile asistol tehdidi geçici bir kalp pili takılmasını gerektirebilir. İlaç tedavisi:
Otoimmün süreci durdurmayı amaçlayan Guillain-Barré sendromu için spesifik tedavi, şu anda G sınıfı immünoglobulinler ve plazmaferez ile nabız tedavisi kullanılmaktadır (paragrafa bakınız - diğer tedavi türleri). Yöntemlerin her birinin etkinliği nispeten aynıdır, bu nedenle eşzamanlı kullanımları pratik değildir.
İmmünoglobulin G sınıfı, plazmaferez gibi, mekanik ventilasyonda kalış süresini azaltır; 0.4 g / kg'lık bir dozda 5 gün boyunca günlük intravenöz olarak uygulanır. Mümkün yan etkiler: mide bulantısı, baş ağrısı ve kas ağrıları, ateş.
Guillain-Barré sendromunun semptomatik tedavisi, asit-baz ve su-elektrolit dengesi bozukluklarını düzeltmek, kan basıncı seviyelerini düzeltmek ve derin ven trombozu ve tromboembolizmi önlemek için gerçekleştirilir.
Asit-baz, su-elektrolit dengesi, şiddetli arteriyel hipotansiyon ihlallerinin düzeltilmesi için infüzyon tedavisi.
Kalıcı şiddetli arteriyel hipertansiyon ile, antihipertansif ilaçlar reçete edilir (β-blokerler veya yavaş kalsiyum kanallarının blokerleri) (bkz. KP Arteriyel hipertansiyon).
Şiddetli taşikardi ile, (β-blokerler (propranolol), bradikardi - atropin ile atayın (aşağıya bakınız).
Akım enfeksiyonlarının gelişmesiyle birlikte antibiyotik tedavisi gereklidir (ilaçlar kullanılır geniş aralık hareketler).
Derin ven trombozu ve pulmoner embolinin önlenmesi için, günde iki kez profilaktik dozlarda düşük moleküler ağırlıklı heparin reçete edilir).
Nosiseptif orijinli (kas, mekanik) ağrı için NSAID'ler önerilir, nöropatik ağrı durumunda, tercih edilen ilaçlar gabapentin, karbamazepin, pregabalindir (sadece yetişkinler için!) (Aşağıya bakınız). Temel ilaçların listesi:.
|
İlaçlar
|
Tek doz
|
giriş çokluğu
|
|
İmmünoglobulin sınıf G
|
0,4 g / kg i.v.
|
... 5 gün boyunca 0.4 g / kg / gün Günde 1 kez, 5 gün.
|
|
gabapentin
|
300 mg
|
1 gün 300 mg 1 kez/gün, 2 gün 300 mg 2 kez/gün, 3 gün 300 mg 3 kez/gün, ardından,
Bireysel tolerans ve etkinliğe bağlı olarak, doz 2-3 günde bir 300 mg/gün artırılarak maksimum 3600 mg/güne çıkarılabilir.
|
|
karbamazepin
|
200 mg
|
Önerilen başlangıç dozu günde 200-400 mg'dır. Doz, tatmin edici bir klinik etki elde edilene kadar kademeli olarak artırılabilir, bazı durumlarda günde 1600 mg olabilir. Ağrı sendromu remisyona girdikten sonra dozaj kademeli olarak azaltılabilir.
|
|
pregabalin
|
150 mg
|
Tedavi, günde iki veya üç doza bölünmüş 150 mg'lık bir dozla başlar. Bireysel hastanın yanıtına ve toleransına bağlı olarak, 3-7 gün sonra doz günde 300 mg'a ve gerekirse 7 gün sonra günde maksimum 600 mg'a çıkarılabilir.
|
Ek ilaçların listesi:.
|
İlaçlar
|
Tek doz
|
giriş çokluğu
|
|
nifedipin
|
10 mg
|
1-2 kez dil altında
|
|
propranalol
|
10 mg
|
Günde 3 kez 20 mg, daha sonra doz, kan basıncı, kalp hızı, EKG kontrolü altında 2-3 dozda kademeli olarak 80-120 mg'a çıkarılır.
|
|
Atropin
|
0,5-1,0
|
yetişkinler için: EKG ve kan basıncı kontrolü altında intravenöz bolus - gerekirse 0,5-1 mg, uygulama 3-5 dakika sonra tekrarlanır; maksimum doz 0.04 mg / kg'dır (3 mg). Çocuklar - 10 mcg / kg.;
|
|
ketorolak
|
10 mg
|
10 mg'lık tek bir doz içinde veya ağrı sendromunun şiddetine bağlı olarak art arda, günde 4 defa 10 mg'a kadar. Maksimum günlük doz 40 mg'ı geçmemelidir veya 1 uygulama için intramüsküler olarak 60 mg'dan fazla uygulanmamalıdır; genellikle her 6 saatte bir 30 mg Çocuklarda uygulanmaz.
|
|
diklofenak
|
75 mg
|
intramüsküler olarak, 75 mg'lık tek bir doz, maksimum günlük doz 150 mg'dır (enjeksiyonlar arasında en az 30 dakikalık bir aralıkla). Çocuklar için geçerli değildir.
|
|
İbuprofen
|
0,2 gr
|
1-2 tablet günde 3-4 kez; gerekirse, her 4 saatte bir 1 tablet. 4 saatten fazla sürmeyiniz. Yetişkinler için maksimum günlük doz 1200 mg'ı geçmemelidir (24 saatte 6 tabletten fazla olmamalıdır).
Çocuklar: 2-3 gün boyunca günde 3 kez 10-20 mg / kg.
|
Ameliyat endikasyonlarını gösteren cerrahi müdahale: Uzun süreli mekanik ventilasyonda (10 günden fazla) trakeostomi, şiddetli ve uzamış bulbar bozukluklarında gastrostomi için cerrahi müdahale gerekebilir. Diğer tedaviler:
Hastanın hareketsizliğinden kaynaklanan komplikasyonların önlenmesi ve yeterli miktarda bağımsız hareket ortaya çıkana kadar kasların fonksiyonel durumunu korumak için bir dizi rehabilitasyon önleminin istisnai önemini her zaman hatırlamalısınız.
Hastanın ihtiyacı:
- Fizyoterapi
- Masajın metabolizma üzerinde yararlı bir etkisi vardır, bu da sinirlerin büyümesini ve reinnervasyonu hızlandırır.
- Kontraktür oluşumunu önlemek için fizyoterapi (elektrik stimülasyonu, ısı tedavisi, ilaç elektroforezi vb.).
- Hiperbarik oksijenasyon.
Membran plazmaferez, parezinin şiddetini ve mekanik ventilasyon süresini önemli ölçüde azaltır. Kural olarak, bir gün arayla 4-6 seans yapılır; tek seansta değiştirilecek plazma hacmi en az 40 ml/kg olmalıdır. Değiştirme ortamı olarak %0.9'luk bir sodyum klorür çözeltisi veya reopoliglusin kullanılır.
Plazmaferez kontrendikasyonları (enfeksiyonlar, kanama bozuklukları, karaciğer yetmezliği) ve ayrıca olası komplikasyonlar (elektrolit bozukluğu, hemoliz, alerjik reaksiyonlar) hakkında hatırlanmalıdır. Uzman konsültasyonu için endikasyonlar:
· Gerekirse (hastane öncesi düzeyde bir uzmanın yokluğunda) bir bulaşıcı hastalık uzmanına danışma - kronik bir enfeksiyonun (bruselloz, borreliosis, vb.) etiyolojik tedavinin düzeltilmesi için;
· Gerekirse bir terapiste danışma (hastane öncesi düzeyde bir uzmanın yokluğunda) - terapötik bir hastalığın (iç organların enflamatuar hastalığı: akciğerler, böbrekler, karaciğer vb.) kurulması veya dışlanması, hemodinamik parametrelerin düzeltilmesi, terapi sırasında elektrolit dengesi;
· Bir YBÜ doktoru ile istişare - Guillain-Barré sendromunun şiddetli formları olan hastaların tedavisi, yoğun bakım ünitesi doktoru ile birlikte gerçekleştirilir;
· Bir kardiyolog ile istişare - şiddetli kardiyovasküler rahatsızlıklar (kalıcı şiddetli arteriyel hipertansiyon, aritmiler) durumunda. Yoğun bakım ünitesine ve yoğun bakım ünitesine transfer endikasyonları:
· Şiddetli ve son derece şiddetli nörolojik bozukluklar;
· Hemodinamiğin kararsızlığı;
· Solunum fonksiyon bozukluğu. Tedavi etkinliği göstergeleri:
· İmmünolojik durumun stabilizasyonu (IgG kan ve beyin omurilik sıvısının nicel ve nitel bileşimi);
· Fokal nörolojik semptomların gerilemesi. Daha fazla yönetim.
Hastanın sağlığının normalleşmesinden sonra, bir nöroloğa kayıtlı olması gerekir. Ek olarak, hastalığın erken evrelerde nüksetmesi için ön koşulları belirlemek için önleyici muayenelerden geçmek gerekecektir. İkamet yerindeki poliklinikte dispanser gözlemi.
Akut dönemin bitiminden sonra, artık semptomların ciddiyetine bağlı olarak planı ayrı ayrı yapılan karmaşık rehabilitasyon önlemleri gereklidir (egzersiz tedavisi, masaj, termal prosedürler kontrendikedir!).
GBS geçirmiş hastalar. Hastalığın sona ermesinden sonra en az 6-12 ay boyunca koruyucu bir rejime uymanız gerektiği konusunda bilgilendirilmelisiniz. Fiziksel aşırı yüklenme, aşırı ısınma, hipotermi, aşırı güneşlenme, alkol alımı kabul edilemez. Ayrıca bu dönemde aşıdan kaçınılmalıdır.
tıbbi rehabilitasyon
Kazakistan Cumhuriyeti Sağlık Bakanı'nın 27 Aralık 2013 tarih ve 759 sayılı emriyle onaylanan Kazakistan Cumhuriyeti nüfusuna tıbbi rehabilitasyon organizasyonu standardına uygun olarak yürütülmüştür.
Palyatif bakım
Hastalıktan sonraki komplikasyonların tipine ve ciddiyetine bağlı olarak, aşağıdakiler gibi ek tedavi gerekebilir:
· Hareketsiz hastalara deri altından her 12 saatte bir 5000 IU dozda heparin verilir ve derin ven trombozunu önlemek için baldır kaslarının geçici olarak sıkıştırılması;
· Masajın metabolizma üzerinde yararlı bir etkisi vardır, bu da sinirlerin büyümesini ve yeniden innervasyonu hızlandırır;
· Kinesiyoterapinin yeniden innervasyonu uyardığı ve kas hacmini geri kazandırdığı kanıtlanmıştır;
· Gücü arttırmak, kontraktür oluşumunu önlemek için fizyoterapi (elektriksel stimülasyon, ısı tedavisi, ilaç elektroforezi);
· Günlük becerileri geliştirmek ve günlük yaşamda yardımcı olacak uyarlanabilir ürünleri kullanmak için rehabilitasyon;
Hasta, hareketi iyileştirmek için ortopedik cihazlara veya diğer destekleyici yöntemlere ihtiyaç duyabilir;
· Psikoterapi;
hastaneye yatış
Planlı hastaneye yatış için endikasyonlar: değil. Acil hastaneye yatış için endikasyonlar:
· GBS'li hastalar yoğun bakım ünitesinde hastaneye yatırılmalıdır.
Bilgi
Kaynaklar ve Literatür
- Kazakistan Cumhuriyeti Sağlık ve Sosyal Kalkınma Bakanlığı Tıbbi Hizmetlerin Kalitesine İlişkin Ortak Komisyonun toplantı tutanakları, 2016
- 1. Bykova O.V., Boyko A.N., Maslova O.I. intravenöz uygulama nörolojide immünoglobulinler (literatür incelemesi ve kendi gözlemleri) // Nevrol. zhurn. - 2000, 5.S.32-39. 2. Gekht BM, Merkulova DM Kliniğin pratik yönleri ve polinöropatilerin tedavisi // Nevrol. zhurn.-1997.-№ 2.-С.4-9. 3. Piradov M.A., Suponeva N.A. Guillain-Barré Sendromu: Tanı ve Tedavi. Doktorlar için bir rehber "-2011. 4. Suponeva N.A., Piradov M.A. "Nörolojide intravenöz immünoterapi" -2013. 5. Çocuklarda Sladky J. T. Guillain-Barre sendromu // J. Child Neurol. 2004. V. 19. S. 191-200. 6. Schmidt B., Toyka K.V., Kiefer R. ve diğerleri. Guillain-Barre sendromunda ve kronik inflamatuar demiyelinizan nöropatide sural sinir biyopsilerinde inflamatuar infiltratlar // 1996. V. 19. S. 474–487. 7. Khalili-Shirazi A., Hughes R.A., Brostoff S.W. et al. Guillain-Barre sendromunda miyelin proteinlerine T hücresi tepkileri // J. Neurol. bilim 1992. V. 111. S. 200-203. 8. Van Rhijn I., Bleumink-Pluym N.M., Van Putten J.P. ve diğerleri. Campylobacter DNA, sağlıklı kişilerin dolaşımdaki miyelomonositik hücrelerinde ve Guillain-Barre sendromlu kişilerde bulunur // J. Infect. Dis. 2002. V. 185. S. 262-265. 9. Cooper J.C., Ben-Smith A., Savage C.O. ve diğerleri. Guillain-Barre sendromlu bir hastanın periferik sinirinden türetilen bir çizgide gama delta T hücrelerinin olağandışı T hücresi reseptör fenotip V geni kullanımı // J. Neurol. Nöroşirürji. Psikiyatri. 2000. V. 69. S. 522-524. 10. İlyas A.A., Chen Z.W., Cook S.D. et al. Guillain-Barre sendromlu hastalarda otoantikorların gangliosidlere immünoglobulin G alt sınıf dağılımı // Res. Komün. Patol. farmakol. 2002. V. 109. S. 115-123. 11. Tsang R. S., Valdivieso-Garcia A. Guillain-Barre sendromunun patogenezi // Uzman Rev. Enfeksiyon Önleyici. orada. 2003. V. 1. S. 597-608. 12. Kieseier B.C., Kiefer R., Gold R. ve diğerleri. Periferik sinir sisteminin immün aracılı bozukluklarının anlaşılması ve tedavisinde ilerlemeler // Kas Siniri. 2004. V. 30. S. 131-156. 13. Adams D., Gibson J.D., Thomas P.K. ve diğerleri. Guillain-Barre sendromunda HLA antijenleri // Lancet. 1977. No. 2. S. 504-505. 14. Koga M., Yuki N., Kashiwase K. ve diğerleri. Campylobacter jejuni enteritisinden sonraki Guillain-Barre ve Fisher sendromları, anti-gangliosid antikorlarından bağımsız olarak HLA-54 ve Cwl ile ilişkilidir // J. Neuroimmunol. 1998. V. 88. S. 62-66. 15. Magira E.E., Papaijakim M., Nachamkin I. et al. Guillain-Barre sendromunun iki formundaki HLA-DQ beta / DR beta epitoplarının farklı dağılımı, akut motor aksonal nöropati ve akut inflamatuar demiyelinizan polinöropatri (AIDP); AIDP'ye karşı duyarlılık ve koruma ile ilişkili DQ beta epitoplarının tanımlanması // J. immünol. 2003. V. 170. S. 3074-3080. 16. Geleijns K., Schreuder G.M., Jacobs B.C. ve diğerleri. HLA sınıf II alelleri, Guillain-Barre sendromunda genel bir duyarlılık faktörü değildir // Nöroloji. 2005. V. 64. S. 44-49. 17. Asbury A.K., Cornblath D. R. Guillain-Barre sendromu için mevcut tanı kriterlerinin değerlendirilmesi // Ann. Nörol. 1990. V. 27. S. 21-24.
Bilgi
PROTOKOLDE KULLANILAN KISALTMALAR
|
CIDP
|
kronik inflamatuar demiyelinizan poliradikülonöropati
|
|
tnp
|
polinöropati
|
|
NMSP
|
kalıtsal motor duyusal polinöropati
|
|
SGB
|
Guillain-Barré sendromu
|
|
cehennem
|
arteriyel hipertansiyon
|
|
PNS
|
Periferik sinir sistemi
|
|
merkezi sinir sistemi
|
Merkezi sinir sistemi
|
|
MR
|
Manyetik rezonans görüntüleme
|
|
PCR
|
polimeraz zincirleme reaksiyonu
|
|
BOS
|
Beyin omurilik sıvısı
|
|
ESR
|
eritrosit sedimantasyon hızı
|
|
Ig
|
immünoglobulin
|
|
Nabız
|
kalp atış hızı
|
|
AIDS
|
edinilmiş Bağışıklık Yetmezliği Sendromu
|
|
EMG
|
elektromiyografi
|
|
ENMG
|
elektronöromyografi
|
|
IVIG
|
insan immünoglobulini normal intravenöz uygulama
|
|
İngiltere
|
glukokortikoidler
|
Yeterlilik verilerine sahip protokol geliştiricilerinin listesi:
1. Kayshibaeva Gulnaz Smagulovna, Tıp Bilimleri Adayı, JSC "Kazak Tıp Üniversitesi sürekli Eğitim", Nöroloji Anabilim Dalı Başkanı, sertifika" yetişkin nöropatolog ".
2. Zhumagulova Kulparam Gabibulovna, tıp bilimleri adayı, sertifika "en yüksek kategorideki nöropatolog yetişkin", JSC "Kazak Sürekli Eğitim Tıp Üniversitesi", Nöroloji Anabilim Dalı Doçenti.
3. Tuleutaeva Raikhan Esenzhanovna, klinik farmakolog, tıp bilimleri adayı, RAE profesörü, Semey Devlet Tıp Üniversitesi, farmakoloji ve kanıta dayalı tıp bölümü başkanı. Çıkar Çatışması Yok Beyanı: değil. Yorumcuların listesi:
Duşanova G.A. - Tıp Bilimleri Doktoru, Profesör, Güney Kazakistan Devlet Eczacılık Akademisi Nöroloji, Psikiyatri ve Psikoloji Bölüm Başkanı. Protokolün revizyon koşullarının belirtilmesi: Protokolün yayımlanmasından 3 yıl sonra ve yürürlüğe girdiği tarihten veya kanıt düzeyine sahip yeni yöntemlerin mevcut olduğu tarihten itibaren revizyonu.
Ekli dosyalar
Dikkat!
- Kendi kendine ilaç, sağlığınıza onarılamaz zarar verebilir.
- MedElement web sitesinde ve "MedElement", "Lekar Pro", "Dariger Pro", "Hastalıklar: Terapist Rehberi" mobil uygulamalarında yayınlanan bilgiler, yüz yüze bir doktor muayenesinin yerini alamaz ve değiştirmemelidir. Sizi rahatsız eden herhangi bir tıbbi durumunuz veya semptomunuz varsa, bir sağlık uzmanına başvurduğunuzdan emin olun.
- İlaç seçimi ve dozajı bir uzmanla tartışılmalıdır. Hastalığı ve hastanın vücudunun durumunu dikkate alarak sadece bir doktor gerekli ilacı ve dozajını reçete edebilir.
- MedElement web sitesi ve mobil uygulamaları "MedElement", "Lekar Pro", "Dariger Pro", "Hastalıklar: Terapist Rehberi" münhasıran bilgi ve başvuru kaynaklarıdır. Bu sitede yayınlanan bilgiler, doktor reçetelerinde yetkisiz değişiklikler için kullanılmamalıdır.
- MedElement editörleri, bu sitenin kullanımından kaynaklanan herhangi bir sağlık veya maddi hasardan sorumlu değildir.
Guillain-Barré sendromu, periferik sinir sistemini etkileyen ciddi bir otoimmün hastalıktır.
En yaygın tezahür, dört uzuvun tamamının hareketinin neredeyse imkansız hale geldiği akut tetraparezidir. Yutma, göz kapaklarını kaldırma ve kendiliğinden nefes alma gibi diğer hareketler de durur. Buna rağmen, hastalığın seyri iyi huyludur, çoğu vaka iyileşme ile sonuçlanır. Kronik bir seyir veya nükslere geçiş daha az yaygındır.
Guillain-Barré sendromu, gelişim düzeylerine bakılmaksızın tüm ülkelerde aynı sıklıkta görülür - 100 bin nüfus başına yaklaşık 2 vaka, cinsiyet bağımlılığı yoktur. Hastalık her yaştan hastayı etkileyebilir.
Ne olduğunu?
Guillain-Barré sendromu, kas zayıflığı ve polinöritik duyu bozukluğu ile karakterize, ilerleyici inflamatuar polinöropatinin akut bir şeklidir. Hastalık ayrıca akut idiyopatik polinörit, Landry felci veya inflamatuar demiyelinizan poliradikülonöropati olarak da adlandırılır. Hastalık, otoimmün anormalliklerin bir temsilcisidir.
Genellikle patolojinin, gelişimin en erken aşamalarında onu tanımayı ve zamanında yeterli tedaviye başlamayı mümkün kılan özel işaretleri vardır. Hastaların %80'inden fazlasının olumlu bir prognoza sahip olduğu ve tamamen iyileştiği kanıtlanmıştır.
sınıflandırma
Semptomlara ve lezyonun alanına bağlı olarak Guillain-Barré sendromunun çeşitli biçimleri vardır:
- klasik (vakaların %80'i) - inflamatuar demiyelinizan poliradikülonöropati;
- aksonal (% 15) - kasların hareketinden ve duyarlılığından sorumlu sinir liflerinin aksonlarına verilen hasarın eşlik ettiği motor veya motor-duyusal nöropati;
- Miller-Fisher sendromu (% 3) - oftalmopleji, hafif parezi ve serebellar ataksi ile arefleksi kombinasyonu;
- atipik (nadir) - duyusal nöropati, pandizautonomi ve kraniyal polinöropati.
Hastalığın semptomlarındaki artış süresinin süresine bağlı olarak:
- akut - 7-14 gün;
- subakut - 15-28 gün;
- kronik - semptomların yavaş gelişmesi ve remisyon ve bozulma dönemlerinde bir değişiklik ile karakterize uzun bir süre (birkaç aya kadar) gözlenir.
Kronik Guillain-Barré hastalığı en tehlikeli hastalıklardan biri olarak kabul edilir, çünkü teşhis edilmesi zordur, bu da zamanında tedaviye başlama şansını önemli ölçüde azaltır.
etiyoloji
Çoğu durumda, otoimmün süreçlere atıfta bulunduğundan, Guillain-Barré sendromunun ifadesinin nedenleri belirsizdir. Ancak uzmanlar birkaç predispozan faktör belirler:
- bulaşıcı hastalıkların karmaşık seyri;
- üst solunum yollarında hasar;
- bulaşıcı bir doğanın mononükleozu;
- ameliyat veya aşıdan kaynaklanan komplikasyonlar;
- HIV enfeksiyonu;
- beyinde şişme veya neoplazmalarla sonuçlanan travmatik beyin hastalığı veya travma. Bu nedenle, insan sinir sistemini etkileyen sendromun olasılığı yüksektir;
- genetik eğilim. Yakın akrabalardan birine bu hastalık teşhisi konulursa, kişi otomatik olarak risk bölgesine girer. Bu nedenle hastalık yeni doğmuş bir çocukta ve okul çağındaki çocuklarda kendini gösterebilir;
- herpes virüsleri grubuna dahil olan enfeksiyonlar.
Uzmanlar, Guillain-Barré sendromunun yukarıdaki hastalıkların seyri sırasında veya sonrasında ifade edildiği konusunda hemfikirdir.

Belirtiler
Guillain-Barré sendromu, tipik olarak bacakların proksimal kaslarında başlayan ve birkaç saat veya gün sonra kollara yayılan nispeten simetrik kas güçsüzlüğü (flasit parezi) gibi belirli semptomlarla karakterizedir. Zayıflığa genellikle ayak parmaklarında ve ellerde parestezi eşlik eder. Bazen güçsüzlük öncelikle kollarda veya kol ve bacaklarda aynı anda meydana gelir.
Beyin omurilik sıvısındaki protein içeriği artar (hastalığın 2. haftasından itibaren). Şiddetli vakalarda, başta yüz ve bulbar kasları olmak üzere solunum ve kraniyal kasların felci meydana gelir. Sırt, omuz ve pelvik kuşakta sık ağrı, bazen kökler boyunca yayılan, gerginlik belirtileri. Hastalar, özellikle eşlik eden diabetes mellitusu olanlar, basınç ülseri geliştirmeye eğilimlidir.
Guillain-Barré sendromunda, belirgin otonomik bozukluklar sıklıkla not edilir: kan basıncında bir artış veya azalma, ortostatik hipotansiyon, sinüs taşikardisi, bradiaritmi, geçici idrar retansiyonu. Mukusun entübasyonu veya emilmesi şiddetli bradikardi, kollaps ve hatta kalp durmasına neden olabilir. Zirveye ulaştıktan sonra semptomlar stabilize olur (plato fazı 2-4 hafta sürer) ve daha sonra birkaç haftadan 1-2 yıla kadar sürebilen iyileşme başlar.
Solunum ve / veya bulbar merkezlerinin felci, pnömoni, pulmoner emboli, kalp durması, sepsis ile ilişkili solunum yetmezliğinden ölüm mümkündür, ancak başta mekanik ventilasyon olmak üzere modern yoğun tedavi yöntemleri sayesinde son on yılda ölüm oranı 5'e düşmüştür. %.
Tehlike nedir?
Genellikle, anomali 2-3 hafta içinde yavaş yavaş gelişir. İlk olarak, eklemlerde zamanla yoğunlaşan ve gerçekten hastaya rahatsızlık vermeye başlayan hafif bir zayıflık vardır.
Karıncalanmadan hemen sonra, akut akım hastalık, genel halsizlik, omuz ve kalça bölgelerinde güçsüzlük var. Birkaç saat sonra nefes almada zorluk ortaya çıkar. Bu durumda hastaneden yardım alınması zorunludur. Genellikle hasta hemen sisteme bağlanır suni teneffüs ve ardından gerekli ilaç ve fizyoterapiyi sağlayın.
Hastalığın akut formunda, ikinci veya üçüncü gündeki patoloji herhangi bir uzvunu tamamen felç edebilir. Ayrıca, zamanında tedavinin yokluğunda hasta aşağıdakilerle karşı karşıya kalır:
- Azaltılmış bağışıklık;
- Solunum yetmezliği;
- Sedanter eklemler;
- Periferik felç;
- Toplumda uyum sorunları;
- Hayattaki zorluk;
- Engellilik;
- Ölümcül sonuç.
Guillain-Barré sendromunun teşhisi
Enstrümantal teşhis
Lomber ponksiyon
Lomber ponksiyon ile, BOS sonuçları genellikle pleositoz olmadan yüksek protein seviyeleri (> 45 mg / dL) gösterir (<10 клеток/мм3) (белково-клеточная диссоциация). Иногда уровень белка может оставаться нормальным, при умеренном повышении количества клеток (10-50 клеток/мм3). Цитоз выше, чем 50 клеток/мм3, свидетельствует против диагноза ГБС. В ряде случаев могут быть необходимы повторные люмбальные пункции для уточнения диагноза.
Nörofonksiyonel teşhis
ENMG (Elektronöromyografi), GBS tanısını doğrulamaya ve patolojik değişikliklerin (demiyelinizan veya aksonal) doğasını ve prevalansını netleştirmeye izin veren tek enstrümantal tanı yöntemidir.
İğne elektromiyografisi, polinöropatide mevcut denervasyon-reinervasyon sürecinin belirtilerinin varlığı ile karakterize edilir. Üst ve alt ekstremitelerin distal kaslarını (örneğin tibialis anterior kası, parmakların ortak ekstansörü) ve gerekirse proksimal kasları (örneğin uyluğun kuadriseps kası) inceleyin.
GBS'li hastalarda ENMG çalışması klinik belirtilere bağlıdır:
- distal parezi ile kollar ve bacaklardaki uzun sinirler incelenir: en az dört motor ve dört duyu (medyan ve ulnar sinirlerin motor ve duyusal kısımları; bir tarafta peroneal, tibial, yüzeysel peroneal ve sural sinirler).
Ana ENMG parametrelerinin değerlendirilmesi:
- motor tepkiler (uzak gecikme, genlik, şekil ve süre), iletim bloklarının varlığı ve tepkilerin dağılımı; distal ve proksimal alanlardaki motor lifler boyunca uyarının yayılma hızı analiz edilir.
- duyusal tepkiler: uzak bölgelerdeki duyu lifleri boyunca uyarı iletiminin genliği ve hızı.
- geç ENMG fenomenleri (F-dalgaları): yanıtların gecikmesi, biçimi ve genliği, kronodispersiyon miktarı, kayıp yüzdesi analiz edilir.
- proksimal parezi durumunda, motor yanıt parametrelerinin (gecikme, genlik, şekil) değerlendirilmesi ile iki kısa sinirin (aksiller, kas-kutanöz, femoral vb.) Çalışması zorunludur.
Denervasyon sürecinin ilk belirtileri, hastalığın başlangıcından iki ila üç hafta sonra, bir reinnervasyon sürecinin belirtileri - bir ay sonra ortaya çıkar.
tedavi
Guillain-Barré sendromunun tedavisi hastane ortamında gerçekleştirilir. Hastanın uygun bakıma, donanım gözlemine, ilaç tedavisine ve bazı durumlarda acil ameliyata ihtiyacı vardır.
İlaç tedavisi, otoimmün reaksiyonu durdurmayı amaçlar. Hastaya intravenöz olarak uygulanan sınıf G immünoglobulinler gösterilir. Bulantı, ateş ve baş ağrısı gibi yan etkileri vardır, ancak solunum fonksiyonlarını iyileştirirler. Ayrıca, hastanın kan plazmasının bir klorür çözeltisi veya preopolinlusinol ile değiştirildiği membran plazmaferezi gerçekleştirilir. Bu, parezinin şiddetini azaltır ve hastayı ventilatörde destekleme süresini kısaltmanıza olanak tanır.
Guillain-Barré sendromunun semptomatik tedavisinden B vitaminleri, antihistaminikler, ateş düşürücü ve ağrı kesiciler, kalp atış hızı ve basınç düzenleyiciler, antitrombotik ve antikolinesteraz ajanlar ve suni gözyaşı reçete edilir.
Uzun süreli bulbar bozuklukları ve solunum yetmezliği gelişimi ile trakeo veya gastrostomi mümkündür. Solunum ve bulbar kaslarının zayıflığı ve felç olması, solunum aktivitesinin, kalp atış hızının ve kan basıncının izlenmesini gerektirir. Bazen bir kalp pili takmak gerekir, akciğer kapasitesinde% 25-30 azalma ile ventilatör kullanımı belirtilir. Bulbar paralizi nazogastrik tüp gerektirir. Ayrıca mesanenize bir kateter takmanız gerekebilir.
Hasta bakımı, hareketsizliğe bağlı komplikasyonların (yatak yaraları, tromboz vb.) önlenmesini içerir. Bu amaçla hastanın vücudunun pozisyonu 2 saatte bir değiştirilir. Cildin arındırılması, pasif jimnastik, bağırsakların ve mesanenin çalışması üzerinde kontrol reçete edilir.
Rehabilitasyon
Guillain Barré sendromlu bir hastanın rehabilitasyonu, herhangi bir tedavi kursunun ayrılmaz bir parçasıdır, çünkü bir kişinin kendine hizmet etmeyi öğrenmesi gerekir: bir kaşık tutun, giyinin, yürüyün. Aktivitenin başarılı bir şekilde restorasyonu için doktorlar masaj, ovma, hirudoterapi, terapötik banyolar, balmumu uygulamaları, ozokerit ile prosedürler reçete eder. Hastalara ayrıca fizik tedavi dersleri almaları ve bir diyet izlemeleri tavsiye edilir.

Önleme
Hastalığın spesifik bir önlenmesi yoktur. Doktorlar, tüm bulaşıcı hastalıkları yalnızca gelişimlerinin en başında tedavi etmeyi önerebilirler, bu, patojenlerin sinir sistemi üzerindeki olumsuz etkisini azaltacaktır.
Guillain-Barré sendromu olan hastaların en az altı ay boyunca herhangi bir aşıdan kaçınmaları gerekir. Başka herhangi bir bulaşıcı hastalıktan sonra hastalığın nüksetmesi meydana gelebilir, bu nedenle olası enfeksiyon bölgelerinden kaçınmak gerekir.
Yaşam için tahmin
Çoğu zaman, Guillain-Barré sendromu ile prognoz olumludur. Genellikle, uzuvların normal işleyişi, insanların %85'inde 7-12 ay sonra geri yüklenir. Vakaların %7-15'inde hastalık kronikleşir. Ölümcül sonuç yaklaşık% 5'tir. Solunum yetmezliği, pnömoni veya viral enfeksiyonlar ölüme neden olabilir. Ancak çoğu zaman tüm bunlar, zamanında bir uzmana başvurarak önlenebilir.
|



















