| 尿失禁の治療薬 高齢者用錠剤 夜尿症および治療の心理的原因 |
|
排尿のプロセスを制御できないことは、人にとって不快な問題です。 尿失禁はいくつかの形で表現されます。 それはさまざまな尿路の問題と関連しています。 失禁は一時的または恒久的に現れる。 病気の複雑さは、それが多くの理由で発生するという事実にあります。 この病気に苦しむ人々はできません 予防対策 排尿のプロセスを制御する。 医師は尿を4つの主要な種類に分けます: ミネラルシストトログラフィこの用語は、下部尿路の放射線検査を指します。造影剤として定義されている液体が、 膀胱 プローブを通して。 検査中、一連の「スナップショット」が、充填中および排尿による出血中に膀胱を撮影します。 この研究では、腎臓上の尿管内の膀胱からの膀胱の排尿の可能性を示すことに加えて、膀胱の動きのあらゆる部分をチェックし、尿道の強度を特定することができます。 注意! あなたはいつも私たちが説明したすべての試験を完了する必要はありません。 それぞれのケースは異なるかもしれません、そして、専門医はどの検査を実行するかを決定します。 医療分野でさえも、尿失禁のある患者には多くの偏見や誤解があります。 これは軽度の動揺または乗客です。 それは常に高齢化の典型的な括約筋障害です! 解剖学的損傷がない場合、 効果的な治療! 治療の効果は非常に小さく、多くの副作用があります。
患者が同時にいくつかのタイプに苦しんでいるならば、医者はそれを混合尿失禁と呼びます。 失禁は完全に病気と呼ぶことはできません。 これは症状として問題を分類し、本当の病気の診断を決定する際に難しい要因です。 外観の原因を完全に把握できないことがあります。 患者の病状の優先順位では、それほど重要ではありません。 残念なことに、神経疾患が関連しているならば、あなたはほとんどまたは全く何もすることができません! これはすべて間違っています。 すべての治療法一般的な考えに反して、失禁症のほとんどの患者は、慎重な評価の後、治療に値する。 これが尿失禁の治療のための主な選択肢です。 ライフスタイルの変化ライフスタイルの変化の始まりには十分なものがあります。 特に障害が初期段階にあり、骨盤筋のリハビリテーションが近い場合には、いくつかのステップが役立つかもしれません。 これらの行動には、例えば、体重減少、水分摂取量のより慎重な管理、コーヒー、お茶、およびタバコの可能性のあるキャンセルまたは減少が含まれます。 太りすぎないようにする必要があります、なぜならポンドも骨盤底に "秤量"され、それを弱めるからです。 流動性が多すぎると、膀胱が「つぶれ」、問題が浮き彫りになります。 膀胱の過活動または刺激は、人が頻繁に排尿を必要とする主な原因です。 トイレを訪問する必要性の頻度は誇張されています。 日中は8〜10回、夜間は2〜3回です。 失禁は漏出の形で現れる可能性があります。 夢の中で夜間に自然排尿が起こるケースは夜尿症として分類されます。 一方、水分摂取量が少なすぎると、膀胱や膀胱炎を刺激する可能性のある物質よりも尿の濃度が高まります。 あなたは「正しい」量の水分を飲むべきです! たばこをやめたほうがいいです。喫煙者は骨盤領域の弱さの問題をより受けやすくなります。 再発性気管支炎はまた異常を引き起こしそして悪化させる。 便秘に対処するのは良いことです。それは構造に対する慢性的なストレスです。 骨盤、また付属神経。 したがって、可能であれば、適切な身体活動と適切な水分摂取量とを結び付けることができる、繊維が豊富な食事のための無料食事があります。 あなたの医師や看護師はあなたがあなたのライフスタイルを変えるのを助けます。 リスクグループ問題に直面している女性の数を判断するのは困難です。 この症状は、若い女の子や高齢者に見られます。 この問題は、プロセスの制御の欠如によって引き起こされる不都合を引き起こす。 性行為中、歩行中、不安中、およびその他の状況下での制御されていない排尿に対する恐怖は、精神的感情的状態に深刻な影響を及ぼす可能性があります。 膀胱のリハビリテーションこれは膀胱の行動を変える方法です。 患者にはミニオンズスケジュールのスケジュールを伝える規則が与えられます。 プログラムは2つの連続した打撃の間の時間間隔を次第に増加させて、膀胱をもっと強く保持させます。 膀胱のこの「体操」のおかげで、失禁を伴う症状の頻度と緊急性を伴う、特に過活動膀胱の場合には、いくつかの利点が得られる。 あなたの医者と看護師は膀胱の若返りを行う方法を教えてくれます。 外部の障害それらは、失禁の問題に対する治療法であると同時に十分な対応策でもありません。 しかし、ヘルスケア業界は患者のニーズに注意を払っており、尿の損失に対処することができる製品の範囲も広範です。 吸収剤、おむつ、おむつ、撥水ライナー付きの下着、または防水下着は一時的な対策として考慮する必要があります。他の治療法をサポートするのに役立つことがあります。 医師は、女性の尿失禁の危険因子を特定しました。
女性のストレスの多い状況は、尿失禁の症状に直接影響します。 最も予想外の場所で尿を失うことへの恐怖に関連する心理的な過負荷は、スポーツをすることから、女性をキャリアの成長をあきらめさせ、さらに彼らの最愛の人からの分離さえ引き起こします。 製品の「解剖学」、すなわち「身なりのよい」は、人々の損失からの安全性を高めます。 尿をせいぜい長く保ち、肌を刺激する主な原因である水分の付着を防ぎます。 同じ理由で、製品が通気性のある材料でできているという事実は、悪臭の存在に加えて、幸福のもう一つの決定要因です。 製品の使いやすさ、使いやすさ、取り外し可能性、可能な限りの偏見なしに、それを使用する人の自律性は、特に重度の失禁の場合には特に重要です。 尿失禁の症状治療の前に、独立した研究を行い、専門の医者を訪ねることが望ましいです。 制御されていない排尿を引き起こす状況:
女性では、粘膜萎縮症を特定するために追加の性器が調べられます。 エストロゲンのレベルを決定し、小さな骨盤の他の臓器の侵害と大きな瘻孔の存在を特定します。 治療を処方する前に、尿指標はさらに分析されます。 わずかな損失が最も深刻な失禁の形態の一つであるということから、吸収剤には様々な種類とパターンがあります。 利用可能な製品の中で:軽い失禁のための形成された吸収剤は、形状とサイズが循環吸収剤に非常に似ています、しかし、尿収集のために特定の、そしてそれ故に、より効果的です。 多くの形態およびパターンで利用できる:容易な失禁のためのわずかにより大きいへの超ライトからの低下の低下への。 それぞれが下着、長方形で簡単に着用できます:着用するのが最も不快で吸収能力が低いです。 高齢者は、以前の病気によって引き起こされた問題を早い年齢で識別します。 失禁薬女性の病理学の治療では尿失禁のために丸薬を使用しました。 各患者には個別の特性があるため、医師だけが目的の薬を選択できます。 中程度から中程度の失禁では、成形されたおむつは、最も重症度が高い尿失禁のための最も一般的で効果的な解決策です。 いくつかの吸収剤レベルで利用可能です。 彼らはいくつかのサイズで利用可能である洗えるきれいなパンティーを着用します。 4枚の粘着テープで覆われている "赤ちゃんのための古典的なおむつ"に似て、パンティーとパンノロン。 外部の助けを借りずに着用するのは難しいです。 それぞれいくつかのサイズでいくつかの吸収剤レベルで利用可能です。 弾力性のある吸収性のパンティー:それは使い捨てですが、布のような材料で裏打ちされ、そして通常の下着として着用される。 ベストからのベルトは、マジックテープで、製品に埋め込まれたベルトを通して現れました。 これは使用を容易にし、それがあらゆるタイプの重度の失禁に対してそれほど切断されないようにする。 トラバースは未使用のヘルメットのみを吸収し、追加のエキストラベッドまたはチェアおよび追加のチェア保護として機能します。 さまざまなサイズと吸収レベルで利用可能で、それらは通常追加セキュリティとして最も深刻なケースではダミーに関連付けられています。
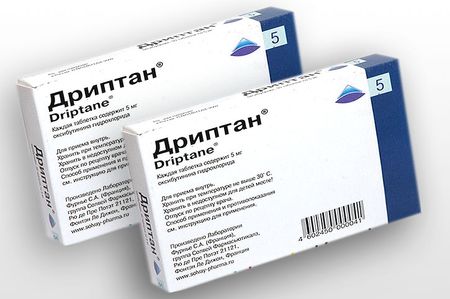
あなたの医者と看護師はあなたがあなたのために正しい援助を選ぶのを手伝います。 低侵襲装置 これは、膣内スワブのようなそれほど頻繁ではない介入を含みますが、同じ患者で尿道に挿入されて排尿の直前に取り除かれる「一回限りの」処方もあります。 しかしながら、これらの治療法は薬物療法を構成するものではなく、過度の尿損失を抑制するだけである。 あなたの医師や看護師はあなたが正しい製品を選択してそれを使用するのに役立ちます。 薬物膀胱の筋肉の気まぐれな収縮は、ムスカリン性膀胱受容体と呼ばれるいくつかの神経スイッチの活動によるものです。 Driptanを含む尿失禁薬は薬によって管理されています。 治療を処方する前に、医師はDriptanの服用を推奨していない疾患の特定に関する研究を行います。 これは 副作用誰が薬を飲んでいますか。
ドライプタンにはオキシブチンが含まれていますが、これは消化管の病理学的疾患のある患者には望ましくありません。 この薬は心血管系に関連する疾患の進行の徴候を強めます:頻脈、不整脈など。 抗コリン薬は慎重に服用する必要があります。 薬の原因 不快な乾燥 口の中で、そしてまた虫歯やカンジダ症の発症を誘発することができます。 抗コリン作用薬は、不随意で制御不能な膀胱収縮の大きさと数を減らします。 これらの薬は通常、膀胱からの大量の尿を封じ込める能力を高めます。 彼らは尿の損失を減らし、排尿する衝動を減らすことを証明しました。 この場合でも、すべての薬と同じように、プラスとマイナスの効果を比較して、プラスの効果が優先されることを確認する必要があります。 臨床応用 医薬品は、以前に非常に限られた、または実験的な使用が発見されていたときに、ストレス性失禁用として承認されています。 あなたがそれを求める場合にのみ薬を服用します。 Driptan錠を使用した尿失禁の治療は、年齢制限のある患者(5年以内)に処方されます。 薬の一部である抗コリン作用薬は、他の病気を治療するのを助けます:パーキンソン病、脳循環障害、多発性硬化症。 患者を観察している医者は、薬で治療を中止する必要があるのか、それとも別の治療と交換する必要があるのかを自分で決めます。 薬理学の市場は非常に広範囲であり、それによってあなたは行動に適した薬を選択することができます。 どのように尿失禁を治療するか、そしてどの段階で薬を飲むのをやめるか、医師は決定します。 膀胱、尿道、骨盤底はすべてエストロゲンに敏感な構造です。 更年期の女性におけるこれらのホルモンによる治療は、平均して、しばしば排尿を促すことに関連する乾燥および膣の刺激による症状を軽減するのに効果的です。 いくつかの利点も失禁で得ることができるが、この場合、それらの使用はまた起こりうる副作用によって制限される。 これらの薬を使用する前に、必ず婦人科医に相談してください。 骨盤底リハビリテーションのためのリハビリテーション運動は、常に弱いまたは中等度の緊張性失禁の問題を解決するための最初の試みであるべきです:それらは腹膜緊張性筋肉を回復するために使用されます。 時々運動は電気刺激装置によって補完されます、そしてそれは膣プローブを通して、膀胱を制御して会陰の筋肉を収縮させる電気インパルスを突き刺します。 他の場合には、膣タンポンは会陰の筋肉の活動を検出することができ、チャート上でそれらを視覚または音声信号に変え、それは運動の訓練を容易にするために使用される。 正しい薬を選択することは、一連の検査の後に一定の結論を導き、正しい決定を下す医師を信頼します。 医師によると、子供だけでなく、多くの成人が失禁に苦しんでいます。 そして、ほとんどの場合、それはこの病理に直面している女性です。 失禁の問題は非常に繊細であるため、成人は極端な場合にのみ医師のところに行き、この疾患を著しく誘発する。 しかし結局のところ 現代医学 私はこの病気に非常に簡単に対処することを学びました。 たとえば、尿失禁用の薬は、私たちが以下で議論しますが、とても役に立ちます。 神経調節 膀胱、尿道、および骨盤底の筋肉の制御に関与する神経を低強度の電流で刺激することは可能であり、過活動膀胱による緊急失禁の場合には多くの有用なタイプを受ける。 これは、インパルスを調節しながら神経線維の導電性を最適化する一種の膀胱ペースメーカーです。 刺激装置は外科手術で皮膚の下に適用され、数年間連続的かつ自動的に機能することができます。 しかしながら、一時的な一時的な刺激が使用される手術前の検査期間を有する患者を選択することは常に必要である。 これは、一部の泌尿器科または泌尿器科の超専門医センターでのみ実施できる治療法です。 手術これは、重度の悪性の悪性脱落や他の失敗が同時に起こるときの、ストレス性失禁の最も深刻な場合にしばしば必要です。 尿失禁の原因この病状は、膀胱内に尿を留めるように設計されたそれ自身の括約筋に対する制御の喪失のために発症することを示すことが必要である。 しかし、以下の要因がこの状態につながる可能性があります。
統計によると、膀胱機能亢進は尿失禁の最も一般的な原因です。 この問題を取り除く必要があります 複雑な治療専門家の指導のもと、 薬 医師は抗コリン作用薬(ベシケア、オキシブチニン、ドリプタンまたはデトルジトール)を処方します。 これらの薬は筋肉を収縮させ、膀胱を弛緩させるホルモンの働きを減らします。 膀胱が落ち着く間に筋肉のけいれんが取り除かれます。 一日一回ピルのための十分な薬を服用します。 準備交感神経刺激薬。 尿失禁薬の他のグループは、反対に作用する、すなわち筋肉の収縮活動を刺激する薬です。 尿道つまり、彼らは尿失禁を予防します。 特徴はデータです 薬 失禁を管理するためだけに利用できるわけではありませんが、抗ヒスタミン薬や咳止め錠剤に含まれています。 たとえば、この問題はエフェドリンを服用することで対処できます。 エストロゲン。 別に、それが不足しているために尿失禁が発生している女性について言う必要があります。 起こる、それはしばしば更年期障害の発症を伴う。 これに関して、専門家はホルモンのエストロゲンかプロゲスチンを含んでいるより弱い性の薬の代表を処方する。 そのようなホルモン剤は女性の泌尿生殖器領域に有益な効果をもたらし、ちょうどホルモンの欠如のために閉経中に現れる失禁症状を排除するのを助けます。 抗うつ薬。 ストレスの多い状況は、尿失禁の発生の最後の場所を占めません。 抗うつ薬、例えば、デュコリチンまたはイミプラミンは、この問題を解決するのに役立ちます。 多くの人が驚くでしょうが、これらの薬は眠気を鎮めて引き起こすだけでなく、尿道の筋肉の緊張をうまく和らげることもできます。 ところで、そのような薬はおねしょに最も効果的です。 4.鎮痙薬。 失禁が軽い、すなわちわずかな尿漏れがある状況では、医師はこの状況で最も効果的に、Spasmexのような鎮痙性尿失禁錠剤を処方するかもしれません。 しかし、これらの薬はすべて、禁忌や副作用が多数あるため、医師に相談した後に服用することができます。 性の弱い人の中には、一時的な失禁について医師に診てもらう人もいます。 そのような場合には、膀胱内に形成される尿の量を減らすツールデスモプレシンを服用することをお勧めします。 あなたに健康! 当サイトの情報は有益で教育的です。 しかし、この情報は決して自己薬用の利益ではありません。 必ず主治医に相談してください。 |
| 読む: |
|---|