Розділи сайту
Вибір редакції:
- Пересадка серця: можливості сучасної хірургії
- Типи і причини проведення проби Кумбса
- Ендокринна система Нейрогіпофіз гістологія
- Зсув м відлуння що. Ехоенцефалографія. При яких захворюваннях роблять ехоенцефалографія
- Нефротоксичність рентгеноконтрастних речовин
- Клінічна анатомія переднього середостіння Середостіння: кордону, розподіл на відділи
- Дзвін у вухах причини, способи діагностики та лікування
- Ін'єкція баралгина: інструкція із застосування Баралгин уколи інструкція із застосування відгуки
- Що відчуває людина в стані оглушення
- Симпатичний і парасимпатичний відділ нервової системи
Реклама
| TNM-класифікація раку щитовидної залози. Стадії раку Міжнародна класифікація пухлин |
|
Загальноприйнята система TNM (від англ. The Tumor, Node, Metastasis - пухлина, вузол, метастази), розроблена і прийнята Американським об'єднаним комітетом по дослідженню раку AJCC і Міжнародним союзом по боротьбі з раком UICC, базується на ключових і доступних характеристиках пухлини, які в свою чергу лежать в основі стадирования раку. Точна оцінка стадії захворювання дозволяє чітко визначити ступінь поширення пухлини і прогноз захворювання, а також передбачити відповідь на різні способи лікування. У більшості випадків основною метою стадирования раку на підставі класифікації TNM є анатомічний опис пухлини і її метастазів, на базі якого приймаються рішення про подальшу терапевтичної тактики. У клінічній практиці стадирование відповідно до системи TNM поєднується з індивідуальними клінічними характеристиками пацієнта і іноді з молекулярними особливостями самої пухлини. У деяких випадках гістологічні та молекулярні особливості пухлини включені в класифікацію. Класифікація раку легкого TNM 8-го перегляду: основні віхиНа відміну від попередніх видань класифікацій раку легені за системою TNM, в роботі над останньою, 8-й брав участь широке коло мультидисциплінарних фахівців в області хірургічної, радіаційної, медичної онкології, анатомічної і молекулярно-променевої патології, візуалізації, біостатистики і інших напрямів. Всього брало участь 420 експертів з 181 установи, які працюють в 21 країнах світу. Їх діяльність координував головний редактор. Основні коригування до сьомого виданню були зроблені з метою поліпшення прогностичної цінності стадирования. В їх рамках було виділено кілька загальних правил стадирования, гістологічна класифікація і система градації, система гістологічних кодів WHO / IARS. Слід зазначити, що робота над восьмим виданням класифікації TNM ще остаточно не завершена: у даний час вивчається можливість включення додаткових правил стадирования раку при використанні софта для електронних історій хвороби з метою тотальної систематизації інформації для подальшого спостереження і проведення досліджень. Класифікація TNM раку легкого базується на оцінці трьох параметрів:
Первинна пухлина (Т)Основні зміни в 8-му виданні класифікації щодо стадирования первинної пухлини включають:
Нова стадія була розроблена і для Т3 і Т4 пухлин, які, згідно з редакцією 2017 року, класифікуються як стадія IIIC, якщо вони супроводжуються залученням контрлатерального лімфатичного вузла N3. Зміни в стадіюванні первинної пухлини в 8-му виданні класифікації TNM були введені на основі аналізу даних 33115 пацієнтів згідно з новою клінічної або патологічної класифікації, розміром пухлини, інформації про її поширення з урахуванням ступеня метастазування. Аналіз дозволив зробити наступні висновки:
Таблиця 1. Класифікація первинної пухлини
Регіональні лімфатичні вузли (N)У класифікації 7-го видання градація відповідно до залученням регіональних лімфатичних вузлів досить послідовно передбачала прогноз. Вона ж була взята за основу і в виданні 2016 року, однак її було запропоновано доповнити подклассіфікаціі, що базується на кількості залучених груп лімфовузлів або окремих вузлів. pN1 - залучення іпсилатеральний внутрілегочних, перібронхіальних або грудних лімфатичних улов:
pN2 - залучення іпсилатеральний медіастінальних або біфуркаційних лімфовузлів:
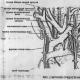
pN2b - метастази в безлічі груп N2. Слід зазначити, що регіональні лімфатичні вузли поділяються на групи по стороні поразки (праворуч або ліворуч) і локалізації. Групи лімфатичних вузлів позначені цифрами від 1 до 14 у відповідності з міжнародною схемою (рис. 1).
Малюнок 1 Підкласифікація залучення регіональних лімфатичних вузлів при раку легкого була прийнята на підставі даних аналізу клінічного (с) і патологічного (p) статусу ліфмоузлов (N) 38. 910 і 31 426 пацієнтів з НМРЛ відповідно. Його результати показали, що п'ятирічне виживання в залежності від статусу cN і pN становила 60% і 75% (N0), 37% і 49% (N1), 23% і 36% (N2) і 9% і 20% (N3) відповідно. На підставі даних додаткового аналізу було з'ясовано, що при патологічному стадіюванні виживаність корелює з числом окремих лімфатичних вузлів, залучених в групах N1 і N2. Ця знахідка стала підставою для створення нових підгруп в 8-му виданні класифікації. Наявність «пропущених» і «стрибаючих» метастазів, при яких ураження N2 присутній без поразки лімфовузлів N1 (pN2a1), було пов'язано з кращою виживанням в порівнянні з захворюванням, при якому обидві групи (N2 і N1) були вражені метастазами. У пацієнтів із захворюваннями pN1b і pN2a 5-річна виживаність була порівнянна, склавши приблизно 50%. Умовні позначення подклассіфікаціі, прийнятої в 8-му виданні, не визначають варіанти лікування. Швидше, їх слід розглядати в комбінації з індивідуальними характеристиками пацієнта. Таблиця 2. Класифікація раку легені в залежності
Метастази (М)У 8-му виданні системи TNM метастатичний рак і раніше класифікується як M1a, якщо він обмежений грудною кліткою (окремі пухлинні вузли (вузол) в контралатеральной легкому, пухлина з дисемінацією по плеврі, злоякісний або перикардіальним випотом). Субклассіфікація при віддалених метастазах змінилася: на відміну від системи 7-го перегляду, яка передбачає тільки стадію M1b (інші віддалені метастази), в системі 8-го перегляду з'явився поділ на стадію M1b (одиничний віддалений метастаз) і M1c (множинні віддалені метастази в одному або більше органі). Ці зміни зумовили введення стадії IVa, при якій захворювання обмежується або внутрішньогрудних метастатичними враженнями, або одиночним віддаленим метастазом, і стадії IVb, при якій існують множинні віддалені метастази. Передбачається, що ці нововведення в стадирование раку легкого допоможуть визначитися зі способами лікування олігометастатіческого захворювання. Таблиця 3. Стадіювання раку легкого
* Tis - карцинома in situ; T1a (mi) - мінімально інвазивна карцинома. Прогноз раку легкого залежно від стадіїУ відповідності до системи стадіювання TNM, медіана виживаності при раку легкого пов'язана як з клінічної (на етапі обстеження), так і хірургічно-патологічної стадією. У більшості випадків визначається істотна різниця у виживанні при порівнянні захворювань з двома сусідніми стадіями.
малюнок 2
малюнок 3. Загальна виживаність відповідно до патологічної стадією Список літератури
При лікуванні пацієнтів з раком щитовидної залози дуже важливо дотримати спадкоємність в роботі різних медичних установ. Якщо говорити простіше - лікарям якось необхідно передавати один одному інформацію про хвороби пацієнта, при цьому мало просто написати в діагнозі "Папілярний рак щитовидної залози", необхідно відзначити ряд найбільш важливих параметрів пухлини. Саме за цими відмінних рис лікарі наступної ланки будуть планувати лікування пацієнта. Зрозуміло, що описувати всі особливості пухлини словами довго і малоефективно. Уявіть собі подібний "словесний" діагноз (наприклад, "Папілярна карцинома щитовидної залози, у якій пухлинний вузол мав розмір 3 см, проростала в капсулу щитовидної залози, відзначалися метастази пухлини в лімфовузли паратрахеальние групи, а поглиблене обстеження не виявило метастазів в інші органи") . Словесний формулювання діагнозу неминуче призведе в одних випадках до появи в діагнозі непотрібних відомостей, а в інших - до пропуску опису дійсно важливих параметрів пухлини. Проблема грамотного формулювання діагнозу також важлива при проведенні статистичних досліджень. Не секрет, що лікарі всього світу регулярно обмінюються статистичною інформацією для того, щоб правильно оцінювати ефективність методів лікування і, як результат, ширше використовувати методи з доведеною ефективністю і виключати зі свого лікувального арсеналу методи, які не довели своєї корисності для пацієнтів. У подібному міжнародному співробітництві дуже важливо "говорити на одній мові" - тобто мати можливість стандартного опису хвороби, яке буде зрозуміло лікаря в будь-якій країні на нашій планеті. Саме тому лікарям у всьому світі довелося розробити систему класифікації раку щитовидної залози, яка враховувала б основні параметри цього захворювання, найбільш важливі для лікування пацієнта. З декількох запропонованих класифікації найпопулярнішою і надійної виявилася система стадій TNM, розроблена Американським об'єднаним протиракову комітетом (AJCC) і Міжнародним протиракову союзом (UICC). В основу класифікації раку щитовидної залози за системою TNM були покладені два параметри: поширеність пухлини і вік пацієнта. Поширеність пухлини кодується таким чином: "Т" (від латинського tumor - пухлина) - описує поширеність первинної пухлини; "N" (від латинського nodus - вузол) - описує ураженість пухлиною регіонарних лімфовузлів, тобто вузлів, які збирають лімфу з регіону розташування пухлини; "M" (від латинського metastasis - метастаз) - описує наявність віддалених метастазів пухлини, тобто нових вогнищ пухлини, що з'явилися у віддалених ділянках людського тіла, поза регіонарних лімфовузлів. Поширеність первинної пухлини T0 - первинна пухлина в тканини щитовидної залози при операції не знайдено T1 - пухлина 2 см або менше в найбільшому вимірі в межах щитовидної залози Іноді може використовуватися додаток: T2 - пухлина понад 2 см, але менше 4 см в найбільшому вимірі в межах щитовидної залози (тобто не проростає в капсулу залози) T3 - пухлина понад 4 см в найбільшому вимірі в межах щитовидної залози або будь-яка пухлина з мінімальним поширенням за межі капсули щитовидної залози (наприклад, проростання в короткі м'язи або прилеглу жирову клітковину). Таким чином, навіть невеликі пухлини щитовидної залози, що проростають в її капсулу, стадіруются як Т3 T4 - пухлини в даній стадії діляться на дві подстадии: T4a - пухлина будь-якого розміру, що проростає капсулу щитовидної залози з інвазією в підшкірні м'які тканини, гортань, трахею, стравохід або поворотний гортанний нерв T4b - пухлина, що проростає предпозвоночную фасцію, сонну артерію або загрудінні судини. Важливо відзначити, що всі недіффернцірованние карциноми щитовидної залози класифікуються як стадія T4, незалежно від їх розміру. Для цих карцином стадирование дещо відрізняється: T4a - недіфференірованная карцинома, розташована в межах щитовидної залози - хірургічно РЕЗЕКТАБЕЛЬНОМ (тобто повністю видаляється при операції) T4b - недиференційована карцинома, що розповсюджується за межі щитовидної залози - хірургічно нерезектабельних (тобто хірургічно повністю неудалімой) Наявність метастазів в регіонарні лімфатичні вузли шиї NX - наявність регіонарних метастазів неможливо оцінити N0 - відсутність регіонарних метастазів N1 - наявність регіонарних метастазів N1a - метастази в VI зону лімфовідтоку (претрахеальние, паратрахеальние і преларінгеальние лімфатичні вузли) N1b - метастази в бічні шийні лімфовузли з одного або обох сторін, з протилежного боку або в загрудінні лімфовузли віддалені метастази MX - наявність віддалених метастазів неможливо оцінити M0 - відсутність віддалених метастазів M1 - наявність віддалених метастазів На підставі вивчення параметрів пухлини за системою TNM проводиться стадирование пухлини, тобто визначення прогнозу по її лікуванню. Всього стадій існує чотири, від I (найсприятливішою) до IV (найсприятливішою). З огляду на різні властивості пухлин щитовидної залози (папілярного і фолікулярного раку - з одного боку, анапластіческого - з іншого), стадирование для різних форм раку щитовидної залози проводиться за різними правилами.
Закінчуючи опис класифікації TNM, слід зазначити, що визначення стадії за цією системою є обов'язковимдля всіх стаціонарів, які проводять операції на щитовидній залозі. Лікар, який оперував пацієнта з раком щитовидної залози, зобов'язаний в виписному епікризі вказати стадію захворювання і опис пухлини за системою TNM. Без TNM-даних заключний діагноз є неповним, оскільки на його основі неможливо буде планувати подальше лікування. При раку підшлункової залози, на відміну від інших злоякісних новоутворень, дана класифікація застосовується рідко. Багатьом пацієнтам з раком підшлункової залози хірургічне лікування не проводиться. Класифікація за системою TNM має на увазі оцінку самої пухлини, її поширення на лімфатичні вузли і метастазування на віддалені органи. Поєднана оцінка результатів дозволяє встановити стадію раку підшлункової залози в кожному конкретному випадку. Виділяють п'ять стадій раку підшлункової залози від I до IV, найперша стадія нульова. TNM - це скорочення англійських позначень слів "пухлина" ( Тumor), "лімфатичний вузол" ( Node) і "метастаз" ( Metastasis). Для визначення стадії пухлини лікарі проводять оцінку наступних факторів:
Категорія ТTX: Неможливо оцінити стан первинної пухлини T0: Відсутні ознаки раку в підшлунковій залозі Tis: Самі початкові прояви раку без поширення пухлини - карцинома in situ T1: Діаметр пухлини 2 см і менше, знаходиться в межах підшлункової залози T2: Діаметр пухлини більше 2 см, знаходиться в межах підшлункової залози T3: Пухлина виходить за межі підшлункової залози, але в великі артерії або вени поруч з органом не проникає T4: Пухлина виходить за межі підшлункової залози і проникає в великі артерії або вени поруч з органом. Пухлина категорії T4 неоперабельна. Категорія NNX: Неможливо оцінити cостояние регіонарних лімфатичних вузлів. N0: Відсутні ознаки раку в регіонарних лімфатичних вузлах. N1: Пухлина поширюється на регіонарні лімфатичні вузли. Категорія MMX: Неможливо виявити віддалені метастази. M0: Пухлина не метастазує. M1: У віддалених органах виявляються метастази. Рак підшлункової залози метастазує переважно в печінку, легені і на очеревину. угруповання стадійТочну стадію раку дозволяє визначити об'єднання категорій T, N і M. Стадія 0: (Tis, N0, M0) Рак in situ. Пухлина не виходить за межі проток підшлункової залози. Стадія IА: (T1, N0, M0) Пухлина розмірами до 2 см в межах підшлункової залози, не поширюється на лімфатичні вузли або інші органи. Стадія IВ: (T2, N0, M0) Пухлина розмірами більше 2 см в межах підшлункової залози, не поширюється на лімфатичні вузли або інші органи. Стадія IIA: (T3, N0, M0) Пухлина виходить за межі підшлункової залози. Чи не поширюється на сусідні артерії або вени. Чи не поширюється на лімфатичні вузли або віддалені органи. Стадія IIВ: (T1, T2 або T3; N1; M0) Пухлина будь-якого розміру. На сусідні артерії або вени не поширюється. Поширюється на лімфатичні вузли або інші органи. Стадія III: (T4, N1, M0) Пухлина поширюється на поруч розташовані артерії, вени і / або лімфатичні вузли. На віддалені органи не метастазує. Стадія IV: (Будь-яка T, будь-яка N, M1) Пухлина будь-якого розміру. Метастазує на віддалені органи. Рецидивуючий рак підшлункової залози:Повторна поява пухлини після проведеного лікування. Лікарям завжди важливо мати стандартизоване опис колоректального раку, і на це є кілька причин. В першу чергу, прогноз пацієнта безпосередньо залежить від ступеня поширення пухлини під час первинної діагностики. Пухлини, які мають віддалене поширення (метастази) в інші органи є більш агресивними і поширеними, ніж невеликі пухлини, які обмежені тільки кишкової стінкою. По-друге, загальноприйнята система дозволяє лікарям передавати один одному дуже важливу інформацію і дотримуватися точного плану лікування. Це також робить можливим визначати, яким пацієнтам необхідно робити спеціальні дослідження, операцію або хіміотерапію. Наприклад, для лікування маленьких пухлин буває достатнім тільки операції, в той час як для більш поширених пухлин може знадобитися комбінація з операції та хіміотерапії. Стадія пухлини - це та мова, на якому лікарі описують природу пухлини, а також ступінь її місцевого і віддаленого поширення. Стадіювання пухлини засноване на трьох критеріях: глибина вростання пухлини в стінку кишки (Т), наявність поширення пухлинних клітин по лімфатичних вузлах (N) і, нарешті, наявність або відсутність метастазів (M). Ці три складових утворюють систему TNM для стадіювання колоректального раку (див. Таблиці нижче). Стадія Т (tumor) - глибина вростання пухлини в стінку кишки. Чим менше значення це стадії, тим менше інвазивний ріст пухлини. Пухлина стадії Т0 можна ще вважати досить доброякісної, так як зростання цієї пухлини обмежений тільки слизовою оболонкою кишки. Пухлина стадії Т4 позначає те, що пухлина проросла не тільки всі шари кишкової стінки, а й сусідні з нею органи. Стадія N (lymphnodes) - позначає кількість лімфатичних вузлів, в яких були виявлені ракові клітини. Стадія N0 позначає, що при патологоанатомічному дослідженні ні в одному з лімфатичних вузлів не були виявлені клітини раку. Стадія Nx позначає, що кількість уражених лімфатичних вузлів невідомо. Це може бути на стадії обстеження до операції, коли неможливо визначити вражені лімфатичні вузли чи ні. Ще не проведено патологоанатомічне дослідження, стадія вважається як Nx. Стадія М (metastases) - позначає, чи є у пухлини віддалені відсівання - метастази. Стадія пухлини за системою TNM
Загальна стадія пухлини
Щоб зрозуміти, як встановлюється стадія, знайдіть в таблиці заголовки T, NИ M. У кожному стовпці є цифри або слово «будь-яка». Другий рядок у таблиці відповідає стадії I, в шпальтах є такі дані: стадія Т 1 або 2, стадії NИ M - 0. Це означає, що якщо пухлина вростає тільки в стінку кишки (стадія Т1 або Т2) і ні в одному лімфовузлі немає ракових клітин (стадія N0), і немає віддалених метастазів (стадія M0), то пухлина буде класифікуватися, як рак I стадії. Пухлина, яка проростає через кишкову стінку (стадія Т3 або T4), але при цьому немає уражених лімфатичних вузлів і віддалених метастазів, має стадію II, і так далі. Стадіювання грає дуже важливу роль для визначення тактики лікування. Для лікування пухлин I стадії зазвичай досить тільки хірургічної операції, а пухлини III стадії зазвичай лікують, застосовуючи і операцію, і хіміотерапію. Таким чином, стадирование пухлини - це дуже важливий етап передопераційної діагностики. Для того, щоб визначити стадію до операції, може знадобитися виконання багатьох досліджень. Комп'ютерна томографія (КТ), рентген грудної клітки, ультразвукове дослідження (УЗД), магнітно-резонансна томографія (МРТ) та позитронно-емісійна томографія (ПЕТ) є дуже інформативними дослідженнями, що допомагають визначити ступінь поширення пухлини. Проте, найточнішим методом визначення стадії пухлини є дослідження видаленої під час операції частини кишки за допомогою мікроскопа. Дуже важливо, щоб пацієнти розуміли принципи визначення стадії пухлини, і мали уявлення про те, як це робиться, щоб грамотно обговорювати варіанти і прогноз лікування з лікарем. Індекс Т (пухлина) - позначає розмір пухлини: ТО - первинна пухлина не визначається; Т1 - пухлина до 2 см, розташована на поверхні органу; Т2 - пухлина таких же або великих розмірів, але з інфільтрацією глибших шарів або з переходом на сусідні анатомічні частини органу; ТЗ - пухлина значних розмірів, або проростає в глибину органа, або переходить на сусідні органи і тканини; Т4 - пухлина проростає сусідні структури з повним обмеженням рухливості органу. Індекс N (нодулі) - характеризує ураження регіонарних лімфовузлів: N0 - метастази відсутні; N1 - поодинокі (менше 3) метастази; N2 - множинні метастази в найближчі регіонарні лімоузли, зміщується по відношенню до навколишніх тканин; N3 - множинні несмещаемий метастази або ураження лімфовузлів в більш віддалених областях регіонарногометастазування; nx - судити про поразку лімфовузлів до операції неможливо. Індекс М (метастази) - позначає віддалені гематогенні або лімфогенні метастази: МО - метастази відсутні; Ml - є віддалені метастази. Індекс Р (проростання) - характеризує ступінь проростання стінки органу шлунково-кишкового тракту (визначається після гістологічного дослідження). Індекс G (градус) - позначає ступінь злоякісності при пухлинах шлунково-кишкового тракту і яєчників (визначається після гістологічного дослідження). Класифікація по стадіях рак губи Стадія I. Обмежена пухлина або виразка до 1 см діаметром в товщі слизової оболонки і підслизового шару червоної облямівки губи без метастазів. Стадія II. а) Пухлина або виразка, обмежена слизовою оболонкою і підслизовим шаром, розміром до 2 см, що займає не більше половини червоної облямівки губ; б) пухлина або виразка тієї ж величини або менших розмірів, але при наявності одиночного зміщується метастазу в регіонарних лімфатичних вузлах. Стадія III. а) Пухлина або виразка до 3 см в діаметрі, що займає більшу частину губи, з проростанням її товщі або поширенням на кут рота, щоку і м'які тканини підборіддя; б) пухлина або виразка тієї ж величини або меншого поширення, але з наявністю в області підборіддя, підщелепних областях обмежено зміщаються метастазів. Стадія IV. а) Розпадається пухлина, яка займає більшу частину губи, з проростанням всій її товщі і поширенням не тільки на кут рота, підборіддя, але і на кістковий скелет щелепи. Несмещаемий метастази в регіонарних лімфатичних вузлах; б) пухлина будь-якого діаметру з метастазами. рак мови Стадія I. Пухлина слизової оболонки або підслизового шару до 1 см в діаметрі, без метастазів. Стадія II. а) Пухлина до 2 см в діаметрі, що не поширюється за середню лінію мови, без метастазів; б) таких же розмірів пухлина, але з наявністю поодиноких зміщаються регіонарних метастазів. Стадія III. а) Пухлина або виразка до 3 см в діаметрі, що переходить за середню лінію мови, на дно порожнини рота, без метастазів; б) те саме з наявністю множинних зміщаються або одиночних несмещаемий метастазів. Стадія IV. а) Пухлина вражає велику частину мови, поширюється на сусідні м'які тканини і на кістку щелепи, з численними обмежено зміщується або поодинокими несмещаемий метастазами; б) пухлина тих же розмірів з несмещаемий регіонарними або віддаленими метастазами. рак гортані Стадія I. Пухлина або виразка, обмежена слизовою оболонкою і підслизовим шаром і не поширюється за межі одного відділу гортані. Стадія II. Пухлина або виразка займає майже цілком какойлібо один відділ гортані, але не виходить за його межі, рухливість гортані збережена, на шиї визначається з одного боку зміщується метастаз. Стадія III. Пухлина переходить на підлеглі тканини гортані, викликає нерухомість відповідної її половини, є поодинокі або множинні рухливі метастатичні вузли на шиї з однієї або з двох сторін. Стадія IV. Велика пухлина, яка займає більшу частину гортані, інфільтрірующая підлеглі тканини, що проростає в сусідні органи з інфільтрацією підлеглих тканин. Рак щитовидної залози Стадія I. Обмежена пухлина в межах щитовидної залози. Стадія II. Пухлина таких же розмірів з одиничними метастазами в регіонарні лімфатичні вузли. Стадія III. Пухлина проростає в капсулу залози, є метастази в регіонарних лімфатичних вузлах. Стадія IV. Пухлина проростає в сусідні органи, є віддалені метастази. Рак шкіри Стадія I. Пухлина або виразка не більше 2 см в діаметрі, обмежена епідермісом і власне дермою, абсолютно рухлива разом зі шкірою (без інфільтрації сусідніх тканин) і без метастазів. Пухлина або виразка більше 2 см в діаметрі, проростає всю товщу шкіри, без поширення на сусідні тканини. У найближчих лімфатичних вузлах може бути один не великий рухомий метастаз. Стадія III. а) Значних розмірів обмежено рухома пухлина, проросла всю товщу шкіри, але не перейшла ще на кістку або хрящ, без метастазів; б) така ж пухлина або менших розмірів, але при наявності множинних рухомих або одного малорухливого метастазу. Стадія IV. а) Пухлина або виразка, широко розповсюджується по шкірі, проросла підлягають м'які тканини, хрящової або кістковий скелет; б) пухлина менших розмірів, але при наявності нерухомих регіонарних або віддалених метастазів. меланома шкіри Стадія I. Малігнізуватися невус або обмежена пухлина розміром до 2 см в найбільшому діаметрі, плоска або бородавчаста пігментна, що проростає тільки шкіру без підлеглих тканин. Регіонарні лімфатичні вузли не уражені метастазами. Стадія II. а) Пігментні пухлини бородавчастого або папілломатозних характеру, а також плоскі покривається виразками, величиною понад 2 см в найбільшому діаметрі, з інфільтрацією підлягає клітковини без метастазів в регіонарних лімфатичних вузлах; б) такі ж пухлини, як при стадії Па, але з ураженням регіонарних лімфатичних вузлів. Стадія III. а) Різної величини і форми пігментні пухлини, що проростають в підшкірну клітковину, обмежено зміщується, без метастазів; б) меланоми будь-якого розміру з множинними регіонарними метастазами. Стадія IV. Первинна пухлина будь-якого розміру, але з утворенням в прилеглих ділянках шкіри дрібних пігментних метастатических образованійсателлітов (лімфогенна диссеминация) або наявність віддалених метастазів. Рак молочної залози Стадія I. Пухлина невеликих розмірів (менше 3 см), розташована в товщі молочної залози, без переходу на навколишню клітковину і шкірні покриви, без метастазів. Стадія II. Пухлини, що не перевищують 5 см в найбільшому діаметрі, з переходом з тканини молочної залози на клітковину, з симптомом спаяності зі шкірою, без метастазів; б) пухлина того ж або менших розмірів з ураженням одиночних лімфатичних вузлів першого етапу. Стадія III. а) Пухлини більше 5 см в діаметрі, з проростанням (виразкою) шкіри, проникненням в підлягають фасціальномишечние шари, але без метастазів в регіонарних лімфатичних вузлах; б) пухлини будь-якого розміру з множинними пахвовими або підключичними і підлопаткова метастазами; в) пухлини будь-якого розміру з метастазами в надключичних лімфатичних вузлах з виявленими парастернального метастазами. Стадія IV. Поширене ураження молочної залози з дисемінацією в шкірі, пухлини будь-якого розміру, що проростають грудну стінку, пухлини з віддаленими метастазами. рак легкого Стадія I. Невелика обмежена пухлина великого бронха з ендо- або перибронхіальну зростанням, а такі невелика пухлина дрібних або дрібних бронхів без поразки плеври, без метастазів. Стадія II. Пухлина таких же або великих розмірів, але без ураження плеври при наявності одиночних метастазів в найближчих регіонарних лімфатичних вузлах. Стадія III. Пухлина, що проростає плевру, вростають в один із сусідніх органів, при наявності множинних метастазів в регіонарних лімфатичних вузлах. Стадія IV. Пухлина з великим поширенням на грудну стінку, середостіння, діафрагму, з дисемінацією по плеврі, з великими регіонарними або віддаленими метастазами. Рак стравоходу Стадія I. Чітко обмежена невелика пухлина, що проростає тільки слизовий і підслизовий шар. Пухлина не звужує просвіт стравоходу, мало ускладнює проходження їжі. Метастази відсутні. Стадія II. Пухлина або виразка, що проростає м'язовий шар стравоходу, але не виходить за межі його стінки. Пухлина значно порушує прохідність стравоходу. Є поодинокі метастази в регіонарних лімфатичних вузлах. Стадія III. Пухлина або виразка, яка займає більше півкола стравоходу або циркулярно охоплює його, що проростає всю стінку стравоходу і навколишню клітковину, спаяна з сусідніми органами. Прохідність стравоходу порушена значно або повністю. Є мнонественние метастази в регіонарних лімфатичних вузлах. Стадія IV. Пухлина, що вражає стравохід циркулярно, виходить за межі органу, викликає прорив в найближчі органи. Є конгломерати нерухомих регіонарних лімфатичних вузлів і метастази у віддалених органах. Рак шлунку Стадія I. Невелика пухлина, що локалізується в слизовому і підслизовому шарах шлунка без регіонарних метастазів. Стадія II. Пухлина, що проростає м'язовий шар шлунка, але не проростає серозної оболонки, з поодинокими регіонарними метастазами. Стадія III. Пухлина значних розмірів, що проростає всю стінку шлунка, спаяна або проросла в сусідні органи, що обмежує рухливість шлунка. Така ж або менших розмірів пухлина, але з множинними регіонарними метастазами. Стадія IV. Пухлина будь-яких розмірів з віддаленими метастазами. Рак ободової кишки стадія I. Невелика пухлина, інфільтрірующая слизовий і підслизовий шар кишкової стінки при відсутності метастазів. Стадія II. а) Пухлина більшого розміру, що займає не більше півкола кишки, не виходить за її межі і не проросла в сусідні органи, без метастазів; б) пухлина того ж або меншого розміру, але з наявністю метастазів в регіонарних лімфатичних вузлах. Стадія III. а) Пухлина займає більш півкола кишки, проростає всю її стінку або сусідню очеревину, без метастазів; б) пухлина будь-якого розміру з наявністю множинних регіонарних метастазів. Стадія IV. Велика пухлина, проросла в сусідні органи, з множинними регіонарними метастазами або будь-яка пухлина з віддаленими метастазами. Рак прямої кишки Стадія I. Невелика, чітко обмежена рухома пухлина або виразка, що локалізується на невеликій ділянці слизової оболонки і підслизового шару, що не виходить за межі, без метастазів. Стадія II. а) Пухлина або виразка займає до половини кола прямої кишки, не виходячи за її межі, без метастазів; б) пухлина того ж або меншого розміру з поодинокими рухливими регіонарними метастазами. Стадія III. а) Пухлина займає більш півкола прямої кишки, проростає стінку або спаяна з оточуючими органами і тканинами; б) пухлина будь-яких розмірів з множинними метастазами в регіонарних лімфатичних вузлах. Стадія IV. Велика розпадається нерухома пухлина, що проростає навколишні органи і тканини, з регіонарними або віддаленими метастазами. аденокарцинома нирки Стадія I. Пухлина не виходить за межі капсули нирки. Стадія II. Поразка судинної ніжки або приниркової клітковини. Стадія III. Поразка пухлиною регіонарних лімфатичних вузлів. Стадія IV. Наявність віддалених метастазів. Рак сечового міхура Стадія I. Пухлина не виходить за межі слизової оболонки сечового міхура. Стадія II. Пухлина інфільтрує внутрішній м'язовий шар. Стадія III. Пухлина проростає всі стінки сечового міхура; є метастази в регіонарних лімфатичних вузлах. Стадія IV, Пухлина проростає сусідні органи, є віддалені метастази. рак яєчка Стадія I.Пухлина не виходить за межі білкової оболонки яєчка, не збільшує і не деформує його. Стадія II. Пухлина, не виходячи за межі білкової оболонки, призводить до деформації і збільшення яєчка. Стадія III. Пухлина проростає білкову оболонку і поширюється на придаток яєчка, є метастази в регіонарних лімфатичних вузлах. Стадія IV. Пухлина поширюється за межі яєчка і його придатка, проростає мошонку і / або насіннєвий канатик; є віддалені метастази. Рак передміхурової залози Стадія I. Пухлина займає менше половини передміхурової залози, що не проростаючи її капсулу, метастази відсутні. Стадія II. а) Пухлина займає половину передміхурової залози, не викликає її збільшення або деформації, метастази відсутні; б) пухлина тієї ж чи меншою величини з поодинокими УДАЛИМА метастазами в регіонарних лімфовузлах. Стадія III. а) Пухлина займає всю передміхурову залозу або пухлина будь-яких розмірів проростає капсулу, метастази відсутні; б) пухлина тієї ж чи меншою мірою поширення з множинними УДАЛИМА регіонарними метастазами. Стадія IV. а) Пухлина передміхурової залози проростає навколишні тканини і органи, метастази відсутні; б) пухлина тієї не ступеня місцевого розповсюдження з будь-якими варіантами місцевого метастазування або пухлина будь-якого розміру при наявності віддалених метастазів. Рак шийки матки Стадія I. а) Пухлина обмежена шийкою матки з інвазією в строму не більше 0,3 см при діаметрі не більше 1 см; б) пухлина обмежена шийкою матки з інвазією більше 0,3 см, регіонарні метастази відсутні. Стадія II. а) Пухлина поширюється за межі шийки матки, інфільтрує піхву в межах верхніх 2/3 або поширюється на тіло матки, регіонарні метастази не визначаються; б) пухлина тій же мірі місцевого поширення з інфільтрацією клітковини з одного або обох сторін. Регіонарні метастази не визначаються. Стадія III. а) Пухлина поширюється на ніінюю третину піхви і / або є метастази в придатках матки, регіонарних метастазів немає; б) пухлина поширюється з однієї або обох сторін на параметральнуклітковину до стінок таза, є регіонарні метастази в лімфовузлах таза. Стадія IV. а) Пухлина проростає сечовий міхур і / або пряму кишку, регіонарні метастази не визначаються; б) пухлина тій же мірі поширення з регіонарними метастазами, будь-якого поширення пухлина з віддаленими метастазами. Рак тіла матки Стадія I. Пухлина обмежена тілом матки, регіонарні метастази не визначаються. Має три варіанти: а) пухлина обмежена ендометрієм, б) інвазія в міометрій до 1 см, в) інвазія в міометрій більше 1 см, але немає проростання серозної оболонки. Стадія II. Пухлина вражає тіло і шийку матки, регіонарні метастази не визначаються. Стадія III. Має два варіанти: а) рак з інфільтрацією параметрия на одній або обох сторонах, що перейшла на стінку таза; б) рак тіла матки з проростанням очеревини, але без залучення. прилеглих органів. Стадія IV. Має два варіанти: а) рак тіла матки з переходом на сечовий міхур або пряму кишку; б) рак тіла матки з віддаленими метастазами. рак яєчників Стадія I. Пухлина в межах одного яєчника. Стадія II. Вражені обидва яєчники, матка, маткові труби. Стадія III. Крім придатків і матки уражається парієтальних очеревина, метастази в регіонарних лімфовузлах, в сальнику, визначається асцит. Стадія IV. У процес втягуються сусідні органи: сечовий міхур, кишечник, є дисемінація по парієтальної і вісцеральної очеревині метастазу у віддалені лімфатичні вузли, сальник; асцит, кахексія. Клінічна класифікація TNM Система TNM прийнята для опису анатомічного поширення ураження, заснована на 3 компонентах: Т- поширення первинної пухлини; N - відсутність або наявність метастазів в регіонарних лім¬фатіческіх вузлах і ступінь їх ураження; М- відсутність або наявність віддалених метастазів. Доцим трьом компонентам додаються цифри, що вказують на поширеність злоякісного процесу: T0, Т1, Т2, ТЗ, Т4 N0, N1, N2, N3 М0, Ml Ефективність системи - в "кратності позначення" ступеня поширення злоякісної пухлини. Загальні правила, що застосовуються для всіх локалізацій пухлин 1. У всіх випадках повинно бути гістологічне підтвердження діагнозу, якщо його немає, то такі випадки описуються окремо. 2. При кожній локалізації описуються дві класифікації: клінічна класифікація застосовується до початку лікування і заснована на даних клінічного, рентгенологі¬ческого, ендоскопічного дослідження, біопсії, хірургічних методів дослідження і ряду додаткових методів. Патологічна класифікація (Постxірургіческая, патогісто-логічна класифікація), що позначається рТNМ, заснована на даних, отриманих до початку лікування, але доповнених або змінених на підставі відомостей, отриманих при хірургічному втручанні або дослідженні операційного матеріалу. Пато¬логіческая оцінка первинної пухлини (рТ) робить необхідним виконання біопсії або резекції первинної пухлини для воз¬можной оцінки вищої градації рТ. Для, патологічної оцінки стану регіонарних лімфаті¬ческіх вузлів (pN) необхідно їх адекватне видалення, що дозволяє визначити відсутність (рN0) або оцінити вищу грані¬цу Рn категорії. Для патологічної оцінки віддалених мета¬стазов (РМ) необхідно їх мікроскопічне дослідження. 3. Після визначення Т, N М і (або) рТ, pN і РМ категорій може бути виконана групування по стадіях. Встановлена \u200b\u200bступінь поширення пухлинного процесу по системі TNM або за стадіями повинна залишатися в медичній документації без змін. Клінічна класифікація особливо ваяна для вибору і оцінки методів лікування, тоді як патологічна дозволяє отримувати найбільш точні дані для прогнозу та оцінки віддалених результатів лікування. 4. Якщо є сумнів в правильності визначення категорій Т, N або М, то треба вибирати нижчу (тобто менш поширену) категорію. Це такі поширюється і на угруповання за стадіями. 5. У разі множинних синхронних злоякісних пухлин в одному органі класифікація будується на оцінці пухлини з найвищою T категорією, а множинність і число пухлин вказується додатково Т2 (m) або Т2 (5). При виникненні синхронних білатеральних пухлин парних органів кожна пухлина класифікується окремо. При пухлинах щитовидної залози, печінки і яєчника множинність є критерієм Т категорії. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Читайте: |
|---|
нове
- Сплутаність свідомості: симптоми, причини і лікування
- Лапароскопія (видалення) апендициту
- Печінка не пальпується що це значить Визначення розмірів по Курлову
- Патологічні типи прикусу і способи їх корекції Тести на визначення аномалії прикусу
- Стадії раку Міжнародна класифікація пухлин
- Запалення придатків у жінок - симптоми і схема лікування
- Захворювання щитовидної залози у жінок
- Дослідження селезінки. Пальпація селезінки. Техніка пальпації селезінки Селезінка по краю реберної дуги
- Все про фолікулах в яєчниках
- Верхня порожниста вена утворюється з злиття вен