|
Na početku razvoja osteohondroza ne uzrokuje bol. Postoje uobičajene bolesti, neke nelagode u bilo kojem dijelu tijela - to je sve. Patološke promjene nisu uvijek vidljive na rendgenskim zrakama. Međutim, to ne znači da se invalidnost ne može dogoditi s osteohondrozom.
4 patološka stadija
Kao posljedica patologije, intervertebralni diskovi prolaze degenerativno-distrofne promjene, a osteohondroza može utjecati na bilo koji dio kralježnice. Bolest se postupno pomiče iz jedne faze u drugu (njih je ukupno 4).
Ako se vrijeme ne odvija pod liječničkim nadzorom, osteohondroza napreduje vrlo brzo i nepovratno. Nije bitno, zbog čega je nastao problem. Trauma, sjedeći način života, teški fizički napori i drugi razlozi čine da dotok krvi nije dovoljan i da tijekom vremena ne samo da dovodi do bolesti, već i zbog činjenice da se stanje može pojaviti kada je invalidnost uzrokovana osteohondrozom.
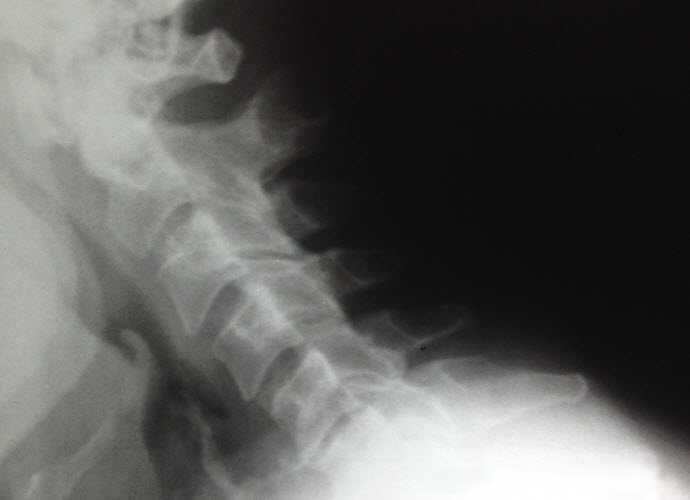
Vrlo često se u području cerviksa razvija osteohondroza. S obzirom da je vrlo pokretan, vrat ima vrlo slabe mišiće, što pridonosi patološkim promjenama. Na njezinu primjeru možemo razmotriti faze nastanka bolesti i njezine osobine:
- Faza 1 Unatoč zbijanju hrskavičnog tkiva, kralježnica se normalno nosi s funkcijama ublažavanja. Intervertebralni disk je neznatno pomaknut, ali čak i to može već dovesti do uništenja vanjske vlaknaste kapsule. Snimanje s oštrim zakretanjem glave.
- Faza 2 Sužavanje prostora između kralješaka dovodi do narušavanja krvnih žila i živčanih završetaka vrata. Pacijenti su zabrinuti zbog stalne boli u ramenu. Mogu postojati pukotine u vlaknastom prstenu.
- Faza 3 Vlaknasti prsten je slomljen, što dovodi do disanja hernije. Intenzivno bušenje (ponekad tupa) bol je koncentrirana u vratu, ali se također proteže do podlaktice i ramena.
- Faza 4. Svako kretanje glave uzrokuje jaka bol, Postoje neurološki poremećaji - sindrom vertebralne arterije. Često već možete reći da je došlo do invalidnosti kod osteohondroze vratne kralježnice.
Kada govore o invalidnosti
Ne postoji uređaj koji bi bilježio razinu boli kod pacijenta. No, pogoršanje stanja može biti toliko ozbiljno da će bolesnik biti zabrinut zbog pitanja da li se invalidnost daje u osteohondrozi? Raspon indikacija je sljedeći:
- Česte egzacerbacije išijasa koje traju dugo. Terapijske mjere ne poboljšavaju stanje.
- Česti pogoršanja koja onemogućuju rad u struci, a zarade se gube pri promjeni posla.
- Rame-škapularni artritis, kada ireverzibilni procesi „onesposobljavaju“ ruku i uzrokuju trofičke poremećaje.
- Cephalia, astenija, vestibularni poremećaji.
- Uporna bol, poremećaji u pokretima, koji često uzrokuju hernija diska.
Ako pacijent ima bilo koju od ovih manifestacija, to ne znači automatsku dodjelu skupine, on će biti objašnjen kako dobiti invaliditet kod osteohondroze. To će zahtijevati dodatne preglede kralježnice (ovisno o dijagnozi), proći testove i dobiti zaključke od niza stručnjaka (na primjer, neurokirurg). Izjava pacijenta je dopunjena uputnicom za ITU na posebnom obrascu i prikupljenim medicinskim dokumentima, te se šalje na medicinsku i socijalnu stručnost.
Morate biti spremni na činjenicu da stručnjaci ITU-a (a ovo je cijelo vijeće različitih liječnika) neće pokazati simpatije, pa se zaključci ne bi trebali tretirati kao "komadići papira": trebali bi što više odražavati stanje pacijenta. Dakle, ako osoba inzistira da ima česte pogoršanja bolesti, ali to neće biti potvrđeno dostavljenim dokumentima, takva važna činjenica neće se uzeti u obzir pri donošenju stručnog mišljenja. Osim zdravstvenih problema, pozornost se posvećuje socijalnim uvjetima u kojima pacijent živi, kakva je situacija na njegovom radnom mjestu. U skladu s dostavljenim dokumentima i zaključcima ITU-ovih stručnjaka, grupi osoba s invaliditetom dodijeljena je osteohondroza.
- III. Pacijent je u stanju sam služiti, ali zbog lošeg zdravstvenog stanja troši više vremena (kriteriji za ograničavanje 1 stupnja). Međutim, izražen uporni bolni sindrom, narušena funkcija pokreta, vestibularni i drugi. Povremeno ponavljaju egzacerbacije.
- II. Egzacerbacije se javljaju često i traju dugo. Usprkos tome, kirurško liječenje Smatra se da nije djelotvorna ili da je ne mogu obaviti stručnjaci. Osoba može obavljati tradicionalne kućanske funkcije, kao i kretanje uz pomoć (kriteriji za ograničavanje 2 stupnja). Ponekad se ta skupina postavlja nakon operacije prednje spinalne fuzije ili zbog komplikacija uzrokovanih laminektomijom.
- I grupu. Smanjenje ili gubitak funkcije kralježnice, što dovodi do slične patologije udova. Posljedica toga je nesposobnost osobe da se služi i samostalno kreće (kriteriji za ograničavanje 1 stupnja).
Kako izbjeći invaliditet
Opisana teška stanja mogu se izbjeći, s tim je povezana definicija kako pravilno liječiti osteohondrozu. No, prije nego što odaberete metodu, potrebno je točno odrediti dijagnozu, osteohondroza ima čitav raspon kliničke manifestacije, Česti simptomi umora, nelagode u određenim dijelovima tijela. Često dolazi do povećanja bolova u leđima i vratu tijekom fizičkog napora, pa čak i uobičajenih preokreta tijela. Kako bi se pojasnila dijagnoza, liječnik ispituje držanje tijela, određuje raspon pokreta, snagu mišića. Na temelju rezultata ispitivanja može se propisati dublje ispitivanje, kao što je, na primjer, magnetska rezonancija.
Osteochondrosis ima mnogo simptoma. Međutim, stručnjaci napominju da kada postoji zadatak, kako provjeriti osteohondrozu, u 80% slučajeva to će pokazati bol. Često je povezana s neurološkim poremećajima koji prate ovu patologiju.
Kod osteohondroze lumbalne kralježnice bol je koncentrirana upravo ovdje, kao iu zdjelici. U cervikalnoj regiji najčešće "stvara" glavobolju. Zbog diskova s hernijama, bol se ispušta u udovima, unutarnjih organa, Voditelj. Ne samo da bol može pratiti osteohondrozu u torakalnom području, već će i disanje biti teško. Postoje simptomi koji često nisu povezani s ovom patologijom, na primjer, vrtoglavica ili mučnina. Znakovi osteohondroze uzimaju se zbog srčane patologije. To su dobri razlozi za pravodobno upućivanje neurologa kako bi se pravilno postavila dijagnoza.
Podaci iz različitih istraživačkih metoda nadopunjuju rezultate promatranja tijeka bolesti i promjene stanja bolesnika. Ovakav pristup omogućuje prepoznavanje prirode bolesti i propisivanje najprikladnijih terapija. Cilj liječenja osteohondroze je uklanjanje boli, vraćanje osjetljivosti i motoričkih oštećenja te sprječavanje patoloških promjena u kralježnici. Kada se raspravlja o tome kako liječiti osteohondrozu, preferira se integrirani pristup. Terapija lijekovima propisana je za ublažavanje bolova, upala i normalizaciju metaboličkih procesa. To je ujedno i cilj fizioterapijskog liječenja, što posebno pomaže oporavak nakon ozljeda i operacija. Fizikalna terapija pomaže eliminirati kompresiju živaca, ojačati mišićni sustav i razviti fleksibilnost mišića i ligamenata.
Ako govorimo o uklanjanju bolova u mišićima i poboljšanju cirkulacije krvi, izaberite i masirajte. S korekcijom posture eliminira se ručna terapija oštre boli, Zbog istezanja kralježnice vraća se anatomski oblik i povećava prostor između kralježaka: bol nestaje. Jačanje učinka korištenih tehnika pomaže u postizanju refleksologije. Integrirani pristup potiče stabilnu remisiju. No važnije je, naravno, sudjelovati u prevenciji. Za bilo koji neugodni osjećaji u kralježnici, hitno je potrebno konzultirati liječnika, jer čak i lagana bol govori o patološkom procesu. Ako se mjere poduzmu na vrijeme, bit će moguće ne samo izbjeći invaliditet, nego i usporiti razvoj patologije.
Članak je napisan za opći obrazovni razvoj. Da biste uspostavili točnu dijagnozu i recept za liječenje, morate se konzultirati s liječnikom
- To je vrlo ozbiljna bolest zbog koje osoba može izgubiti sposobnost za rad. Zbog toga su mnogi pacijenti zainteresirani za pitanje da li će nakon kičme dobiti invaliditet. Ovaj problem je vrlo relevantan, jer razdoblje rehabilitacije prolazi za sve na različite načine: djelomično možete izgubiti radnu sposobnost ili ga potpuno izgubiti. Stoga se svaki slučaj pojedinačno analizira.
Medicinsko-socijalna stručnost - što je to i zašto je potrebno
Kada se dijagnosticira kralježnica, kirurzi gotovo odmah sugeriraju da imaju operaciju, jer se uz njezinu pomoć može izbjeći prijeteća paraliza. Ali kako bi se osiguralo da nakon što se njezin čovjek u potpunosti oporavi, neće biti liječnika. Stoga, pacijenti koji se odluče za rizično liječenje trebaju unaprijed razmisliti o tome koje su pogodnosti dostupne pacijentima s ovom teškom dijagnozom. Vrijedi uzeti u obzir da se invalidnost daje samo ako se uoče ozbiljne komplikacije. Prema zakonu, država dopušta svakom pacijentu da registrira invaliditet, ali da bi ga dobio, potrebno je proći medicinski i socijalni pregled. No, prije svega važno je upoznati se s uvjetima registracije invaliditeta i vidjeti relevantne zakone.
Samo država može dati osobi status osobe s invaliditetom. Medicinsko-socijalna komisija je potrebna kako bi se pomoglo pacijentu da dobije invaliditet. U ITU-u proučavamo dijagnozu osobe i opseg njegove bolesti.
Povjerenstvo određuje socijalnu sigurnost, težinu bolesti, mogućnost odlaska na posao i druge važne detalje.
"Zamke" u oblikovanju invaliditeta
Važno je napomenuti da, ako osoba ima dovoljno velik i stabilan pasivni dohodak ili ima bogatih rođaka, vjerojatno je da se invaliditet neće dati. U ovom slučaju, oni smatraju da će se pacijent moći liječiti za vlastiti novac i da mu nije potrebna državna pomoć. Uostalom, možete dobiti bolju rehabilitaciju na vlastiti trošak, a ne računati na besplatnu državnu pomoć.
Ponekad, neznanjem, možete biti krivi što odbijate primiti invaliditet ili povući postojeće beneficije.
To se događa kada pacijent kaže da mu je dobro, da radi odličan posao, ali se drži na poslu na pola radnog vremena. Na temelju toga, Povjerenstvo donosi zaključke o poboljšanju dobrobiti osobe, što znači da beneficije bolesnika više nisu potrebne i mogu se otkazati. Nakon toga, osoba mora raditi puno radno vrijeme, ali s kičmena kila vrlo je teško, a ponekad i opasno po zdravlje.

Svi pacijenti koji su bili podvrgnuti operaciji odmah su poslani u liječničku komisiju. Liječnik pregledava rezultate i određuje treba li bolesniku dati grupu osoba s invaliditetom ili ne. Po primitku invaliditeta, osoba mora svake godine proći ponovljeno povjerenstvo i potvrditi svoj status i dodijeljenu skupinu. Invaliditet se ne dodjeljuje odmah za cijeli život: ako je zdravlje pacijenta u potpunosti obnovljeno nakon operacije, invaliditet osobe se uklanja. Ali ako se stanje tijela ne popravi, ostaje skupina osoba s invaliditetom.
Nema potrebe čekati na simpatije liječničke komisije, vrijedno je zapamtiti da je to državna organizacija koja ne može izraziti osjećaje. Nije tajna da ispitni radnici traže mnogo razloga da bolesnoj osobi ne daju grupu osoba s invaliditetom koja je zaista potrebna. Moramo biti spremni na činjenicu da ćemo morati doslovno braniti svoja prava i dokazati našu nesposobnost.
Kako bi se mirno prijavili za invaliditet, preporučljivo je proučiti odgovarajuće zakone ili se obratiti odvjetniku.
Pacijenti s hernijom kralježnice šalju se u povjerenstvo iz različitih razloga. Evo glavnih:
- ponovljena i produljena pogoršanja radikulopatije, unatoč dobro provedenim mjerama rehabilitacije;
- težak tijek bolesti s sekundarnim egzacerbacijama, ako bolesnik više ne može obavljati svoje ranije profesionalne dužnosti, što dovodi do smanjenja njegove zarade;
- dugotrajnu privremenu nesposobnost, sumnjivu dijagnozu ili lošu prognozu bolesti;
- astenični sindrom;
- vestibularni poremećaji;
- jaka bol;
- motoričke poremećaje zbog patologije lumbalnog intervertebralnog diska;
- ako se pogoršanje dogodi 4 mjeseca i više ili se ne očekuju poboljšanja u bliskoj budućnosti.
Što trebate osigurati liječnička komisija
Za prijavu invalidnosti s intervertebralnom hernijom potrebno je proći sve potrebne pretrage:
- rendgenska analiza kralježnice;
- elektromiografija;
- reovazografija, samo u slučaju kada je kila kralježnice pogoršana vaskularnim poremećajima;
- rheoencephalography;
- mijelografija;
- lumbalna punkcija;
- testovi krvi i urina.

Za prijavu invalidnosti morate priložiti sljedeće dokumente:
- kružni list iz klinike u kojem se osoba pregleda;
- potvrda o invalidnosti, ako je već dostupna;
- medicinski karton s detaljnim podacima o bolesti;
- izvadak iz bolnice u koji je pacijent bio upućen pred medicinsku komisiju;
- putovnica.
Vrste skupina osoba s invaliditetom i uvjeti za njihovo imenovanje
Ako želite saznati koja će grupa dobiti vašu dijagnozu, najprije morate odlučiti o vrstama grupa:
Grupa I - najteža. Ona se daje kada se osoba ne može samostalno kretati, održavati se, obavljati osnovne aktivnosti samopomoći. Stalno mu je potrebna medicinska pomoć i skrbništvo nad ovdašnjim ljudima. Skupina I propisana je za bolesnike s poremećajima sfinktera ili paralizom.
Skupina II - umjerena. Dobiva se ako pacijent ima dugotrajnu bol. Kao i kod poremećaja motoričkih funkcija, ako propisana terapija nije učinkovita. Druga skupina trebala bi biti bolesna nakon operacije u slučaju invalidnosti.
Grupa III - smatra se najlakšom. Namijenjen je osobama koje osjećaju stalne bolove i imaju mišićno-tonske poremećaje. Ova skupina bi trebala biti bolesna ako ima egzacerbacije koje se pojavljuju nekoliko puta mjesečno zbog prekomjerne tjelesne aktivnosti. Takvim se ljudima daje mogućnost da se obučavaju ili prevedu u lakši rad. Kada se osoba u potpunosti prilagodi, invaliditet se više ne proširuje.
Posljednjih godina dijagnozu intervertebralne (intervertebralne) kile sve više postavljaju neurolozi i ortopedi. To je djelomično posljedica dostupnosti suvremenih metoda za proučavanje kralježnice - kompjutorske tomografije (CT) i magnetske rezonancije (MRI).
Međutim, nije uvijek intervertebralna kila samo slučajni nalaz tijekom pregleda pacijenta. Oni mogu manifestirati različite simptome i značajno narušiti kvalitetu ljudskog života i njegovu profesionalnu primjenu. Kako biti u ovom slučaju? Kakva je prognoza za takvu patologiju mišićno-koštanog sustava?
pogled
Intervertebralna kila se ne može manifestirati tijekom cijelog života. To ovisi o njihovoj lokaciji i orijentaciji. Sve dok hernijska protruzija ne stisne kičmenu moždinu ili korijen živaca, osoba neće imati nikakvu nelagodu.
Ali čim počnu utjecati na te strukture, pacijentov život pretvara se u borbu bolni sindrom i pogoršanja. Slijedeći bol, volumen pokreta u kralježnici počinje patiti, postaje teško nositi se s njihovim profesionalnim dužnostima.
I onda se pacijent suočava s problemom invaliditeta. Je li u intervertebralnoj kili kralježnice? I koja se skupina daje u ovoj patologiji? Tko odlučuje o priznavanju osobe kao osobe s invaliditetom?
invalidnost
Treba razumjeti da koncept invalidnosti s kila kralježnice nije izravno povezan s medicinskom dijagnozom. Njihov popis ponekad popunjava čitav list u izjavi o otpustu, ali osoba može biti prepoznata kao sposobna osoba.
Osnivanje skupine osoba s invaliditetom odgovornost je medicinsko-socijalne stručne komisije (MSEC).
Njezina je glavna zadaća utvrditi sposobnost osobe s određenom bolešću da se uključi u profesionalne aktivnosti na svom području i da služi sebi.
Dakle, programer s amputacijom nogu može obavljati svoj posao kod kuće bez ikakvih problema. No, kršenje korijena, čak s malom intervertebralnom hernijom s jakim bolovima, neće mu dopustiti da provede puno vremena sjedeći za računalom. U drugoj situaciji, MSEC ga može prepoznati kao invalida treće skupine.
Koji su kriteriji za određivanje skupine invalidnosti kada pacijent ima intervertebralnu spinalnu herniju?
kriteriji
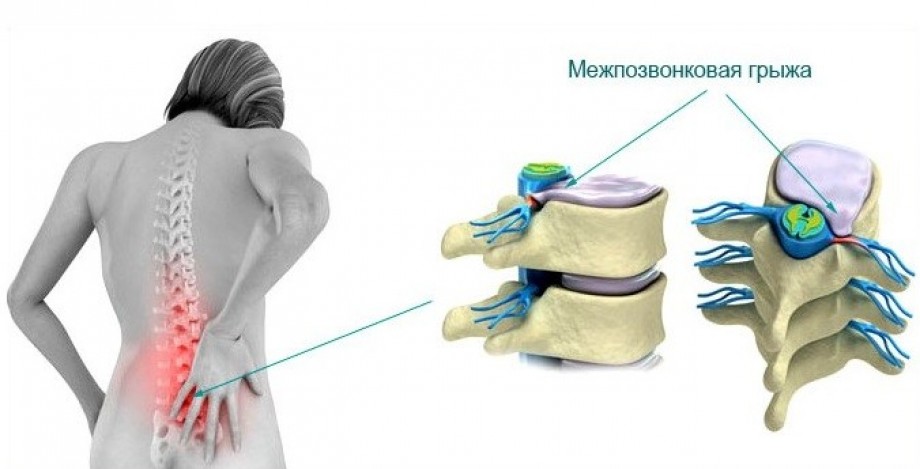
MSEC uzima u obzir društvenu aktivnost, pomoć rodbine, druge izvore prihoda, stoga je teško predvidjeti njezino rješenje. Međutim, postoje određeni medicinski kriteriji koji čine dodjelu skupine za invalidnost vrlo vjerojatnom. Ovisno o veličini i orijentaciji intervertebralne kile, prisutnosti ozbiljnih komplikacija i pridruženih bolesti dana je prva, druga ili treća skupina invaliditeta.
Svaki od njih ima svoje prednosti i zabrane. Ne zaboravite da osnivanje skupine osoba s invaliditetom nameće ograničenje profesionalnim aktivnostima. U slučaju prve ili druge skupine, rad na glavnoj specijalnosti je službeno nemoguć.
Međutim, iznimno je rijetko da pacijent dugo vremena ili do kraja života bude prepoznat kao osoba s invaliditetom. Obično se redovito ispituje, gdje se može podići ili spustiti skupinu. Kada intervertebralna kila može biti značajno poboljšanje stanja nakon operacije. U takvoj situaciji, nakon razdoblja rehabilitacije, osoba može biti prepoznata kao sposobna osoba.
Treća skupina
Treća skupina invalidnosti je najlakša. Omogućuje vam nastavak profesionalnih aktivnosti s određenim ograničenjima. Za intervertebralne kile kralježnice daje se treća skupina u sljedećim situacijama:
- Skoro stalan bolni sindrom. Bol može biti jako ili umjereno, ali je slabo podložna terapiji ili zahtijeva konstantne nesteroidne protuupalne lijekove. Bol značajno narušava kvalitetu života, ometa obavljanje profesionalnih dužnosti.
- Kretanje u kralježnici je umjereno ograničeno. Osoba se može kretati samostalno, održavati se i obavljati određeni posao. Ali nije u stanju nositi se s punim opterećenjem na njihovu glavnu profesiju.
- Česti egzacerbacije. Intervertebralna kila obično je praćena radikulopatijom, simptomom usporavanja živčanog korijena. Egzacerbacije su obično kratkotrajne, lako se liječe, ali zahtijevaju često bolovanje.
- Rad je praktički nemoguć u glavnoj specijalnosti, ali pacijent se nosi s olakšanim poslom.
- Samoopskrba u cijelosti.
Treća skupina osoba s invaliditetom zahtijeva redovito praćenje od strane lokalnog liječnika, a po potrebi se planira i liječenje u bolnici. MSEC-ovo ponovno ispitivanje intervertebralnih kila provodi se redovito.
Druga grupa
Druga skupina invalidnosti daje se u težim i prognostičkim slučajevima. Česti egzacerbacije s dugim bolničkim lišćem, neučinkovitost kirurškog liječenja su sve razlozi za dobivanje druge skupine. Osim toga, može se dati u sljedećim situacijama:
- S konstantnim i intenzivnim bolnim sindromom, koji se slabo eliminira nesteroidnim protuupalnim lijekovima, antikonvulzivima i antidepresivima.
- Uz značajno ograničenje pokreta u kralježnici i rukama ili nogama, razvoj ukočenosti, ukočenosti.
- Ako se pojave neurološki simptomi, obamrlost kožeporemećaji osjetljivosti, promjene refleksa, smanjenje mišićne snage.
Ako intervertebralna kila, komplicirana neurološkim poremećajima, ne dopušta pacijentu da se uključi u još lakši rad, a on je na bolničkom popisu dugo vremena, to je razlog za kontakt MSEC-a i dobivanje druge skupine invaliditeta.
U ovoj situaciji moguće je raditi kod kuće, kao i ručno svjetlo.
Prva skupina
To je najteža opcija za dijagnosticiranje intervertebralne kile. Simptomi kompresije živčanih korijena ili leđne moždine tako da osoba postane potpuno onesposobljena.
Njegovi pokreti u kralježnici, rukama, nogama su ograničeni u velikoj mjeri, kontrola nad radom zdjeličnih organa može se izgubiti. U pravilu, pacijent se ne može samostalno kretati i održavati se. Potrebna mu je briga od drugih. Nemoguće ni najlakši posao.
U takvoj situaciji obično se daje prva skupina invaliditeta. Što započinje proces registracije trajnog invaliditeta?
Dobivanje invaliditeta

Svaka osoba, bez obzira na bolest, ima pravo stupiti u kontakt s MSEC-om kako bi razmotrila pitanje dobivanja skupine osoba s invaliditetom. I, iako se ne daje u svim slučajevima, to se pravo može ostvariti. Kome se prvo treba obratiti s intervertebralnom hernijom?
Liječnik i patologija su obično neuropatolog ili ortoped. Promatra pacijenta, daje mu bolovanje u akutnim slučajevima. Često liječnici sami nude pacijentu poziv na MSEC. To se događa u slučajevima kada je dužina boravka na bolničkom popisu duga i prognoza je loša. Također ima smisla s neučinkovitim kirurškim liječenjem ili prisutnošću kontraindikacija.
Liječnik popunjava sve potrebne dokumente i šalje pacijenta na odgovarajući pregled. U intervertebralnoj kili obično uključuje:
- Opća analiza krvi i urina.
- Radiografija kralježnice.
- Kompjutorska tomografija ili MRI. Ponekad su potrebne obje studije.
- Elektromiografija. Ovo istraživanje je postavljeno na izraženu kompresiju živčanih korijena.
- Reovazografija ili dopler. Ova metoda se koristi u prisustvu vaskularnih poremećaja u kralježnici.
- Myelografija je proučavanje leđne moždine.
- U rijetkim slučajevima može biti potrebna lumbalna punkcija.
- Zaključak neurokirurga o mogućnosti kirurškog liječenja intervertebralne kile.
Ali što učiniti ako MSEC odbije primiti invaliditet?
neuspjeh
Odbijanje dodjeljivanja skupine često upućuje na povoljnu prognozu bolesti i sugerira preporuku suvremeni tretman intervertebralna kila.
Invaliditet se daje kada se isprobavaju sve metode. Ali ako pacijent nije pribjegao operaciji ili nije u potpunosti iskoristio sve mogućnosti moderne terapije, MSEC ga najvjerojatnije ne prepoznaje kao invalida.
U takvoj situaciji vrlo je poželjno koristiti preporuke povjerenstva za medicinsko i socijalno stručno savjetovanje i ponovno se prijaviti samo u slučaju stvarno neučinkovitog liječenja.
Često se javlja invalidnost kod osteohondroze. Kod većine starijih osoba, unatoč dugotrajnom liječenju, bolest dovodi do cijelog kompleksa patoloških promjena u tijelu. Prije ili kasnije postaju uzrokom invalidnosti. To može biti privremeno ili trajno. Postoje također 3 skupine osoba s invaliditetom. Razgovarajmo o ovome u članku.
Procijeniti stanje ljudskog zdravlja će biti cijela stručna komisija liječnika. Oni će analizirati različite dokumente kako bi donijeli odgovarajuću odluku. Pacijent mora unaprijed pripremiti zaključke raznih specijalista: vertebrolog, neurolog, kardiolog i druge liječnike o kojima je govorio tijekom liječenja degenerativno-distrofičnih bolesti kralježnice.
Po kojim kriterijima je stručno povjerenstvo utvrdilo privremeni invaliditet:
- Značajke neurološkog sindroma.
- Lokalizacija i volumen lezije.
- Proizvodni čimbenici koji su doveli do bolesti.
- Obilježja kućanskih čimbenika.
Za instalaciju stručnjaka za osobe s invaliditetom rukovode se sljedeći kriteriji:
- cervikalgija (bol u vratu) u trajanju od 7 dana do 3 tjedna;
- dulje od 4 mjeseca;
- bol u zglobovima ramena i akromioklavikularnog zgloba tijekom 6 mjeseci;
- stražnji simpatički sindrom s napadima vrtoglavice 3-7 dana;
- radikularni sindrom u osteohondrozi torakalne regije koja traje više od 10 dana;
- u lumbalnim lezijama: broj lumbodinije s privremenom smetnjom tijekom 10 dana, broj lumbalnih plakova tijekom perioda od 18 dana ,.
Na temelju gore navedenih kriterija, postavljena je jedna od tri skupine osoba s invaliditetom za pacijenta.
Invalidske skupine
Treća skupina invaliditeta izložena je kada je osoba sposobna služiti samome sebi, ali zbog lošeg zdravlja puno vremena troši na to. Takvi bolesnici trebaju imati izražen bolni sindrom i neke funkcije su narušene. Povremeno se javljaju pogoršanja u osteohondrozi.
 2. skupina - česte egzacerbacije s dugim tijekom. Kirurško liječenje patologije dovelo je do toga da je osoba bila prisiljena dugo vremena biti u rehabilitacijskom razdoblju. Nakon toga, izgubio je sposobnost obavljanja nekih kućanskih poslova. Osim toga, kreće se samo uz pomoć izvana (ograničenje drugog stupnja). Ponekad druga skupina invaliditeta kod osteohondroze, liječnici izlažu s pomicanjem kralješaka (spondilolisteza). 2. skupina - česte egzacerbacije s dugim tijekom. Kirurško liječenje patologije dovelo je do toga da je osoba bila prisiljena dugo vremena biti u rehabilitacijskom razdoblju. Nakon toga, izgubio je sposobnost obavljanja nekih kućanskih poslova. Osim toga, kreće se samo uz pomoć izvana (ograničenje drugog stupnja). Ponekad druga skupina invaliditeta kod osteohondroze, liječnici izlažu s pomicanjem kralješaka (spondilolisteza).
Prva skupina izložena je smanjenju funkcije kralježnice. U tom kontekstu, pojavljuje se oštećenje donjih ekstremiteta s parezom i paralizom, tako da se pacijent ne može kretati samostalno.
Navedeni kriteriji za ugradnju invaliditeta u degenerativno-distrofične bolesti kralježnice su univerzalni. Postoje i pojedine vrste procjene stanja pojedinih bolesnika.
Osteochondrosis lumbalne kralježnice često se liječi odmah. Kreirani individualni kriteriji za procjenu zdravstvenog stanja nakon laminektomije.
Post-operativna procjena
Ovisno o vrsti operacije, postoje sljedeće značajke za procjenu stanja pacijenta:
- uklanjanje intervertebralne kile s posteriornim pristupom (fenestracija, interlaminektomija, hemilaminektomija) u trajanju od 30 dana do 90 mjeseci. Nakon ove operacije minimalno razdoblje invalidnosti je 2 mjeseca. Ako bolni sindrom i privremena ograničenja traju dulje od 4 mjeseca, bolesnika treba pregledati stručna medicinska komisija za utvrđivanje invaliditeta;
- diskektomija s prednjim pristupom tretira se u bolnici 1,5-2 mjeseca. Ako je osoba na bolovanju dulje od 6 mjeseci, potrebna je privremena nesposobnost. U ovoj patologiji, druga skupina invaliditeta često se dodjeljuje za 1 godinu;
- ako se stražnja kralježnica komprimira, a bolničko liječenje traje više od 90 dana, valja procijeniti funkcionalna svojstva pacijenta.
Važni kriteriji za privremeni invaliditet
Glavni kriteriji za procjenu privremene invalidnosti:
- Bol u donjem dijelu leđa (uporna, teška). S lumbalnom osteohondrozom osjeta boli može ozbiljno ograničiti pokretljivost, što dovodi do održavanja držanja tijela. Dnevna patološka aktivnost je značajno ograničena. Na pozadini osteohondroze cervikalnog i rame-ramenog periartritisa dovodi do disfunkcije gornji udovi, Potrebna je procjena mobilnosti i osjetljivosti ruku kako bi se odredila skupina osoba s invaliditetom.
- U slučaju narušavanja dinamičkog i statičkog opterećenja pojavljuje se motorna funkcija donjeg ekstremiteta. Kod nižih pareza, radiculoischemia, osoba se jedva kreće uz stepenice.
- Poraz cervikalne kralježnice popraćen je vestibularnim poremećajima. Postupno su se formirala oštra ograničenja na pokretljivost kralješaka. Osoba ima pomicanje ruku, stvara se vibracija.
- U pozadini degenerativno-distrofičnih oboljenja kralježnice nastaju funkcionalne poteškoće tijekom fizičkog rada.
Zaključno, dodamo da medicinska savjetodavna ili medicinska stručna rehabilitacijska komisija (MEDNC) ne određuje uvijek skupinu invaliditeta. Oni uzimaju u obzir ne samo zdravstveno stanje pacijenta, već i društvene čimbenike: dob, životne uvjete, potrebu za kirurškim liječenjem.
Općenito, ako je zahvaćena lumbalna kralježnica, izgledi za radnu sposobnost su nepovoljni. Pogotovo ako trajanje boli u patologiji prelazi 12 mjeseci ukupno.
Medicinsko-socijalni pregled u osteohondrozi kralježnice s neurološkim komplikacijama.
definicija
Neurološke manifestacije kičmene osteohondroze - skupina patogeneznih kliničkih sindroma uzrokovanih refleksom, kompresijom, mio-adaptivnim čimbenicima i manifestira se senzornim, motoričkim, vegetativnim trofičkim, vaskularnim poremećajima, bolnim sindromom.
epidemiologija
Spondilogene lezije živčanog sustava najčešće su kronične ljudske bolesti. Neurološke manifestacije lumbalnog osteohondroza čine 60-70% svih PNS bolesti i uzrokuju 70% slučajeva privremene invalidnosti. Početni apel za kliniku za sindrome cervikalne osteohondroze je oko 12% u odnosu na sve neurološke bolesnike.
Lezije lumbosakralne kralježnice dijagnosticiraju se u 50% radnika velikih industrijskih poduzeća, pri čemu više od 95% godišnjih gubitaka u radu dolazi do osoba koje su već imale lumbalna egzacerbacija s privremenim invaliditetom.
Neurološke komplikacije osteohondroze zauzimaju 2-3. Mjesto među uzrocima svih smetnji zbog bolesti živčanog sustava (oko 17%), što dovodi do diskogene lumbosakralne radikulopatije. Oko 45% bolesnika s stražnjim cervikalnim simpatičkim sindromom je ograničeno sposobno za rad (Gitkina L.S. i sur., 1988). Izražene kliničke manifestacije, najčešće i dugotrajno onesposobljene uočene su u razdoblju aktivne radne aktivnosti (u dobi od 25-55 godina), češće kod muškaraca, osoba fizičkog rada. Ekonomski gubici zbog bolesti kralježnice vrlo su visoki u svim zemljama.
Etiologija i patogeneza
Prema suvremenim konceptima, osteohondroza je polifaktorijska bolest s genetskom predispozicijom i nesumnjivom vrijednošću niza dodatnih čimbenika: preopterećenje donjeg i donjeg dijela kralježnice, osobito zbog prekomjernog statičko-dinamičkog opterećenja, autoimunih, endokrinih, dismetaboličkih i drugih čimbenika. Istodobno, osteohondroza je problem preranog starenja diskova (Popeljansky J. Yu., 1989). Među nepovoljnim faktorima okoliša posebno je velika uloga fizičkog prenapona, vibracija, konstantnog kretanja velike amplitude i frekvencije. Kongenitalna ograničenost spinalnog kanala, anomalije kralježnice (prijelazne lumbosakralne kralježnice, lumbalizacija ili sakralizacija, cijepanje luka, itd.) Doprinose ranom razvoju osteohondroze.
Klinički značajni morfološki degenerativno-distrofični procesi: osteohondroza i spondiloartroza. Važno razdoblje je pomicanje dijelova modificiranog diska prema van, njegova izbočina, učinak na bogato inerviran vlaknasti prsten diska i posteriorni uzdužni ligament. Patogenetski značajna: nastanak osteofita, pseudospondilolisteza, osifikacija stražnjeg longitudinalnog ligamenta. Istodobna spondiloza, Schmorlova hernija, nema klinički značaj, iako ih treba smatrati sastavnim dijelovima jednog procesa.
Faze razvoja osteohondroze: 1) relativno smanjenje visine diska, hipermobilnost; 2) značajno smanjenje visine diska, subhondralne skleroze, rubnih rastova, nestabilnosti u segmentu; 3) kontakt tijela kralješaka, povećanje skleroze, pseudospondilolisteza, vlaknasti blok. Istodobno, potrebno je uzeti u obzir i nepodudarnost između radiološki otkrivenih promjena u kralježnici, posebice hernija diskova, prirode i težine kliničkih manifestacija bolesti.
Patogeneza kompresije u području intervertebralnog foramena: sužavanje osteofitima tijekom spondiloartroze, lateralna disk kila s kompresijom korijena, smanjena cirkulacija krvi i limfe s venskom kongestijom, edemi.
Patogeneza lezija vertebralne arterije: najčešće kompresija eksastoza u otkrivanju artroze i zglobnog procesa u ekstenzorskoj subluksaciji kralješka, stenozi i češće arterijskim angiospazmom zbog iritacije simpatičkog pleksusa.
Glavne patogenetske varijante vertebralnih sindroma:
1. Refleks - zbog učinaka na receptore koji inerviraju zahvaćene dijelove kralježnice: mišićno-tonički, vazomotorni, neurodistrofični poremećaji.
2. Kompresija, zbog djelovanja patoloških struktura (kila, osteofit, itd.) Na korijen, krvni sud, kičmenu moždinu, osobito na vertebralnu arteriju, s odgovarajućim poremećajima.
Čimbenici rizika za progresiju
1. Nasljedna predispozicija za osteohondrozu.
2. Urođene malformacije kralježnice.
3. Dob 25-50 godina.
4. Rad u zanimanjima vezanim uz fizički stres (nošenje, pokretne težine), prisilni položaj glave i torza, oštri pokreti ruku, u smislu vibracija, utjecaj nepovoljnih meteoroloških (hlađenje, promjene temperature) i toksičnih faktora, itd.
5. Povreda kralježnice.
6. Uobičajene infekcije, intoksikacija.
Klasifikacija vertebralnih lezija
(I. odjeljak klasifikacije bolesti PNS)
1. Razina cerviksa:
1.1. Refleksni sindromi:
1.1.1. cervicalgia;
1.1.2. Cervikokranialgija (stražnji cervikalni simpatički sindrom, itd.);
1.1.3. Cervikobrahijalgija (mišićno-tonska, vegetativno-vaskularna, neurodistrofna manifestacija);
1.2. Radikularni sindromi:
1.2.1. Discogenic (vertebral) lezija ("radiculitis") korijena (navesti koje);
1.3. Root-vaskularni sindromi (radiculoischemia).
2. Torakalna razina:
2.1. Refleksni sindromi:
2.1.1. Torakalgija (mišićno-tonske, vegetativno-visceralne, neurodistrofične manifestacije);
2.2. Radikularni sindromi:
2.2.1. Discogenic (vertebral) lezija ("radiculitis") korijena (naznačite koje).
3. Lumbosakralni nivo:
3.1. Refleksni sindromi:
3.1.1. lumbago;
3.1.2. lumbodinija;
3.1.3. Lumboischialgia s mišićno-toničkim, vegetativno-vaskularnim, neurodistrofnim manifestacijama;
3.2. Radikularni sindromi:
3.2.1. Discogenic (vertebral) lezija ("radiculitis") korijena (navesti koje);
3.3. Root-vaskularni sindromi (radiculoischemia).
Navedena klasifikacija zahtijeva određena pojašnjenja, jer ne uzima u obzir u dovoljnoj mjeri mogućnost vaskularnih komplikacija osteohondroze cervikalne i lumbosakralne lokalizacije - osim radiculoischemia, prirodno prisutnih radikulomijeloishemija, mieloischemia. Lezije kičmene moždine koje su uzrokovane kompresijom s diskom za razbijanje također nisu uključene u njega. Osim toga, u ovom trenutku, diskogena lezija korijena u osteohondrozi se razumljivo naziva radikulopatija.
Klinički i dijagnostički kriteriji
I. Opći klinički kriteriji.
1. Anamneza: faktori rizika, uključujući profesionalne; tipična bolest ili pogoršanje; prethodne epizode (refleks, kompresija), njihova priroda, učestalost.
2. Značajke neuroloških simptoma, zbog lokalizacije, patogenetske varijante vertebrogenog sindroma.
3. Glavne kliničke manifestacije:
1) posturalni mioadaptivni sindromi:
a) promjena konfiguracije kralježnice - skolioza, hiperlordoza, kifoza (težina);
b) poremećaj dinamike - ograničenje kretanja (stupanj);
c) napetost mišića - blaga; izražen - gusti mišić; izražen - mišić ne može biti deformiran, obrambeni učinak ostaje u ležećem položaju;
d) distrofične promjene mišića - gubitak težine, hipotenzija, mlohavost, bolni noduli u području neuroosteofibroze;
2) bolni sindrom. To zahtijeva objektivizaciju i pojašnjenje ozbiljnosti:
a) objektivizacija: opći prikaz, hod, ponašanje pacijenta; simptomi napetosti (Lasegue, Neri, Bonnet, Spurling, Wasserman, itd.) s kontrolom - druga faza simptoma Lasega, simptom slijetanja i drugi; algične točke, napetost paravertebralnih mišića, ograničenje pokretljivosti kralježnice; EMG podaci (smanjenje frekvencije i smanjenje amplitude potencijala pri maksimalnom naponu, pojava fascikulacija s testom boli u slučaju izraženog i umjerenog bolnog sindroma);
b) indikativnu procjenu ozbiljnosti bola:
- s lumbalnom osteohondrozom: svjetlost - bol nastaje pri ustajanju s kreveta; umjerena bol pri pokušaju kretanja u krevetu, ali ne u mirovanju; izgovorena - bol u mirovanju, lošija pri najmanjem pokretu.
- s vratom i osteohondroza u prsima: svjetlo - nestalno bolna bolkoji proizlaze iz značajnog i dugotrajnog fizičkog napora na mišiće ramenog pojasa i vrata; umjerena - stalna bolna, dosadna u ramenom pojasu, leđa, pogoršana prisilnim pokretima glave, prisiljena njezinim položajem, aktivni pokreti su umjereno ograničeni; izražen - konstantan oštra bol u vratu, vratu, torakalnoj kralježnici, otežano minimalnim pokretima, antalgičnim položajima;
c) pri dugom tijeku bolesti smanjuje se povezanost povreda statičko-dinamičke funkcije kralježnice s bolnim sindromom;
3) poremećaji osjetljivosti (s korijenskim sindromom često monodermatoznim - hipoestezija, hiperestezija u zoni inervacije korijena), s refleksom - za sklerotome, u kombinaciji s površnim i dubokim bolovima, parestezije;
4) mlohava pareza mišića u slučaju radikuloiscemije: često “paralizirajući išijas” (pareza stopala); smanjenje ili odsustvo refleksa (ovisno o zahvaćenom korijenu), često ostaje nakon regresije bolnog sindroma, poremećaja objektivne osjetljivosti i ne određuje stanje motoričkih funkcija;
5) vegetativno-vaskularni poremećaji su obavezni za refleksne i radikularne sindrome osteohondroze. Kod potonjeg je moguća ne samo arterijska, već i venska insuficijencija korijena ili leđne moždine. Tipična hipotermija kože, blaga cijanoza, moguće slabljenje ili odsustvo pulsiranja dorzalne arterije stopala.
II. Značajke kliničke slike, zbog lokalizacije i patogenetske varijante sindroma osteohondroze.
1. Na razini cerviksa:
1.1. Refleksni sindromi:
cervikalgija, cervikobrahijalgija. Tipični su bolni mišićno-tonički sindromi, često prve manifestacije cervikalne osteohondroze. Kliničku sliku predstavljaju bolovi u dubokim i površnim dijelovima vrata, s brahijalgijom koja zrači do ramena, gornjim udovima. Bolovi se pogoršavaju okretanjem glave, kašljanjem, kihanjem, obično se javljaju ujutro nakon spavanja, izazvani hipotermijom i tjelesna aktivnostkao i iznenadni pokreti u vratnoj kralježnici. Mišićno-tonska komponenta očituje se ograničenjem pokretljivosti vrata, porazom površinskih i dubokih mišića vrata. Bolest je kronična ili subakutna. Međutim, može doći do oštrog snimanja ("cervicago");
- Sindrom donjih kosih mišića glave s konstantnim lomom bolova u cerviko-okcipitalnom području, koji su povezani s produženim opterećenjem mišića vrata, pogoršani okretanjem glave na zdravu stranu;
- sindrom prednjih i prsnih mišića (opisan u skupini tunelskih neuropatija);
- humeroskapularni periartroza (periomartroza). Razvija se kao posljedica distrofičnih promjena u zglobnoj kapsuli, napetosti u mišićima koje vode do ramena. Osim osteohondroze se nalazi u bolesnika koji su nedavno imali infarkt miokarda. Bol se određuje na mjestu korakoidnog procesa lopatice, s rotacijom i abdukcijom ruke. Atrofija periartikularnih mišića, povećani refleksi zbog reperkusija. Periomartrozu karakterizira dug (2-3 mjeseca), ponekad progresivan tijek;
- Sindrom ramena (Steinbroker) karakterizira slika scapulohumeralnog periartroze u kombinaciji s vegetativno-trotrofnim promjenama u području ruke i zglob za zglob, Njegova ozljeda potiče ozljeda ruke, hemiplegija nakon moždanog udara, infarkt miokarda. Klinički bolovi u zglobovima i mišićima, oticanje i cijanoza šake, atrofija kože i potkožnog tkiva, osteoporoza kostiju. Nakon što se bol smiri (nakon 5-6 mjeseci), često se zadržava ukočenost prstiju i šake. To je jedna od manifestacija sindroma refleksne simpatičke distrofije;
- stražnji cervikalni simpatički sindrom Barre-Lew (cervikokranialgija). Obično čini cjelinu s sindromom vertebralne arterije. Zbog iritacije njegovog simpatičkog pleksusa. Klinička slika sastoji se od peckavih, lučnih bolova u okcipitalnom području s ozračivanjem kroz polovicu glave, u orbitalnom području i nadručnom području (tzv. "Migrena vratu"). Bol je paroksizmalan, izazvan oštrim zavojem glave u stranu. U 90% slučajeva, popraćeno kohleo-vestibularnim, a kod 25% vidnim poremećajima, gotovo uvijek neurotični simptomi. Moguća vertebrobazilarna insuficijencija. Bolna mjesta: stražnji (Popelyansky) - medijalno od vrha mastoidnog procesa, prednji (Ivanova) - duž unutarnjeg ruba sternoklavikularnog mišića slezine u srednjoj trećini vrata;
1.2. Radikularni sindromi. Obično zbog kompresije kralježnice u intervertebralnom otvoru. Ima mnogo manje refleksa. Proširenoj kliničkoj slici najčešće prethodi cervikalgija. Bol, parestezije su lokalizirani u odgovarajućem dermatomu, pogoršani aktivnim pokretima. Simptomi napetosti (analozi Laseguea), Spurling simptom - pogoršanje boli uz zračenje s prisilnim pasivnim naginjanjem glave u smjeru zahvaćenog korijena imaju dijagnostičku vrijednost. U 90% slučajeva zahvaćeni su korijeni Sr, C7, mogući su polradikularni sindromi:
- kralježnice C6: bol se širi od vrata duž ramenog pojasa, stražnjeg dijela vanjskog ruba ramena, radijalni rub podlaktice do palac, Simptomi gubitka pored hipestezije u području dermatoma C6 mogu biti predstavljeni slabošću i hipotrofijom bicepsa ramena, mišićima tenara, smanjenjem refleksa bicepsa;
- korijen C7: bol koja se širi od vrata ispod lopatice, duž stražnjeg dijela ramena i podlaktice do II i III prstiju. Moguće su slabost i hipotrofija mišića tricepsa ramena, stražnje skupine mišića podlaktice; reducirani refleks tricepsa;
- kralježnice C ": bol od vrata duž stražnje strane ramena, ušni rub podlaktice do malog prsta. Simptomi prolapsa karakterizira hipestezija u zoni dermatoma C, slabost fleksora i ekstenzora prstiju, izravnavanje podizanja malog prsta. Postoji smanjenje refleksa od tricepsa, Hornerov sindrom.
2. Na torakalnoj razini: kompresijski sindromi su vrlo rijetki zbog nedostatka uvjeta za značajne ozljede diskova i formiranje hernijskih izbočina. Od refleksa, sindrom boli u području srca, koji se javlja u patologiji cervikalne i gornje torakalne kralježnice, je najznačajniji. Moguće: provokacija angine pektoris s koronarnom patologijom s modifikacijom kliničke slike; vertebrogena pseudokardijalna bol (pektalgija, sindrom prednjeg prsnog koša) - razlikuje se po lokalizaciji, napadaji su produljeni, ovise o položaju kralježnice, nema promjena EKG-om tijekom vježbanja.
3. Na lumbosakralnoj razini:
3.1. Refleksni sindromi. Promatrano u 50-60% bolesnika:
- lumbago (kao prva manifestacija lumbalne osteohondroze u 40% slučajeva). Akutna pucanje (peckanje, luk) u lumbalnoj regiji, koja se javlja u vrijeme fizičkog napora, s nespretnim pokretom, nakon hlađenja ili bez vidljivog razloga. Izravnavanje lumbalne lordoze, kifoza, ponekad skolioza. Lumbalna kralježnica je fiksirana zbog napetosti mišića. Gubitak osjetljivosti, motorički, refleksni poremećaji ne;
- lumbodynia. Prva manifestacija lumbalne osteohondroze u 55-60% bolesnika. Pojavljuje se unutar nekoliko dana zbog produljenog fizičkog napora, hlađenja. Bolovi su bolni, pogoršani pokretima, stajanjem ili sjedenjem. Bolni centrifugalni procesi, interosisni ligamenti. Kretanja u slabinski kralježnica moguća, ali bolna, lumbalna lordoza izglađena;
- lumboischialgia. Bol se proteže u glutealnu regiju, nogu (nožni prsti ne dosežu). Zračenje boli na sklerotomu. Otkrivena su bolna područja neuroosteofibroze, mišićnih čvorova, vazomotornih poremećaja;
- sindrom krušnog mišića. Može se pripisati tunelu;
- coccygodynia. Bolne manifestacije u području trtica, mišićno-tonske reakcije i bol u mišićima dna zdjelice. Ojačan u ležećem položaju, sjedi, s činom defekacije. Dugo je moguće neurotizacija pacijenata;
3.2. Radikularni sindromi (u 40-50% bolesnika s lezijama na lumbalnoj razini). U tipičnim slučajevima, razvijaju se nakon refleksa, iako s porazom korijena S1, razdoblje lumbaga i lumbodine može biti kratko ili odsutno. Najčešća hernija diska su korijeni L5 i S1. Kliničke manifestacije: bol u gađanju, dermatomska hipalgezija, slabljenje ili gubitak refleksa, često periferna pareza. Bolovi se pogoršavaju kašljanjem, kihanjem, aktivnim pokretima:
- kralježnicu L4. Utječe relativno rijetko. Bolovi na prednjoj unutarnjoj površini bedra, potkoljenici, slabost i hipotrofija mišića kvadricepsa. Trzaj koljena je smanjen ili odsutan;
- kralježnice L5. Često je zadivljen. Bol i parestezija na stražnjoj površini bedra i potkoljenice, zgrabite stražnji dio stopala, prste, često samo prvi prst. U ovom području dolazi do smanjenja osjetljivosti. Bolnost s udarcima spinoznog procesa IV lumbalnog kralješka. Otkrivena je slabost i hipotrofija grupe peronealnih mišića, ekstenzora stopala, osobito prvog prsta. Ahilov refleks, u pravilu, spašen;
- kralježnicu S1. Česta lokalizacija. Bol i hipestezija ozračuju duž leđa i stražnje-vanjske površine bedra i potkoljenice, šireći se do područja pete, vanjskog ruba stopala, V prsta. Smanjuje se snaga maksimuma gluteusa, zatim tricepsa i fleksora prstiju. Ahilovi i plantarni refleksi su smanjeni ili odsutni;
- kompresija preslice. Pojavljuje se češće nakon dizanja utega, s medijanom hernije diska, obično L2-L3 i L3-L4. Bilateralna jaka bol, proširena na obje noge, parapareza, poremećaji zdjelice. Kirurško liječenje je potrebno;
- sindrom arterijske radiculoischemia (paralizirajući radikularni išijas). Razvija se pareza ili paraliza pretežno distalnog donjeg ekstremiteta. Osjetljivost je oslabljena u zoni korijena L5-S1. Proces je uvijek jednostran;
- sindrom radiculomiesis ismia.
III. Ove dodatne studije.
1. Radiografija kralježnice. Radiografski prikazi u anteriorno-posteriornim, lateralnim (ako je potrebno, u kosim) projekcijama, te s tomogramskim očitanjima, slike u položaju maksimalne fleksije i ekstenzije u cervikalnoj regiji. Spondylography ima dijagnostička ograničenja koja se prvenstveno odnose na objektifikaciju hernije diska, jer otkriva samo neizravne znakove njezine degeneracije.
2. Lumbalna punkcija, mijelografija s pozitivnim kontrastnim sredstvima. Invazivne metode koje otkrivaju deformaciju kile duralne vrećice (najuvjerljivije samo na razini L5-S1), ponekad umjereno povećanje sadržaja proteina. Češće se koristi za diferencijalne dijagnostičke svrhe.
3. CT. Objektivna metoda za dijagnosticiranje kila intervertebralni diskovi kada se pojačava kontrast slike, ponekad u kombinaciji s mijelografijom. Metoda je osobito vrijedna za prosudbu.
o stanju koštanih struktura vertebralnog segmenta, osteofita, kalcifikaciji stražnjeg longitudinalnog ligamenta, suženju spinalnog kanala.
4. MRI. Daje mogućnost, bez kontrasta, da se otkrije smanjenje intenziteta signala iz intervertebralnih diskova tipičnih za osteohondrozu (na T2-ponderiranim tomogramima). Na sagitalnoj slici, kila u različitim dijelovima kralježnice, njihova sekvestracija se detaljno vizualizira, utvrđuje se činjenica kompresije kralježnične moždine, njezin stupanj. Moguće je razjasniti indikacije za kiruršku diskektomiju, olakšati procjenu njegovih rezultata, uzroke relapsa.
5. REG, osobito s funkcionalnim testovima (zavoji, zavoji glave, unos nitroglicerina), pridonosi objektivizaciji sindroma vertebralne arterije.
6. RVG pojašnjava ulogu vaskularnih faktora u patogenezi nekih refleksnih i radikularnih sindroma lumbalne osteohondroze.
7. EMG omogućuje objektiviziranje i lokaliziranje mijeloizemije duž promjera i duljine kralježnične moždine i time diferenciranje spinalnih i radikularnih tipova paralizirajućeg išijasa; pojasniti ozbiljnost bolnog sindroma, procijeniti dinamiku procesa u bolesnika s ishemijom radikulomije.
8. Toplinska fiziografija. Identificira središte hipertermije u projekciji zahvaćenog diska, ali najvažnije podatke o težini perifernih autonomno-vaskularnih poremećaja u udovima.
Diferencijalna dijagnoza
Neke zajedničke točke su:
1. Prevalencija radiološki otkrivene vertebralne osteohondroze, koja se javlja bez izraženih neuroloških komplikacija, kao i klinički manifestirana u prošlosti, što može značajno otežati dijagnosticiranje drugih bolesti kralješaka.
2. Potrebno je uzeti u obzir lokalitet diskogene lezije kod osteohondroze, za razliku od mnogih upalnih i drugih bolesti, rijetkost neuroloških manifestacija osteohondroze torakalne kralježnice.
3. Kod starijih bolesnika dijagnostičke pogreške su osobito česte u slučajevima metastaza u kralježnici raka (dojke, štitnjače, rjeđe želudac, prostata, hipernefromi). Priroda bolnog sindroma (dosljednost i ozbiljnost boli bez obzira na položaj pacijenta, odsutnost statičko-dinamičkih poremećaja funkcije kralježnice tipičnih za radikulopatiju i druge kliničke značajke) nisu uzeti u obzir. MR, radioizotopna scintigrafija zdjeličnih i kralježničnih kostiju su dijagnostički najznačajniji, jer konvencionalna radiografija često nije informativna (osobito ranoj fazi bolesti).
4. Diferencijalna dijagnoza važna je s hormonskom spondilopatijom u žena u menopauzi, s mnogim endokrinim bolestima, osobito s hipotalamičnom genezom, mijelomom, senilnom osteoporozom, s produljenom terapijom kortikosteroidima. To je klinički akutno (s kompresijskim prijelomom kralješaka, često donjim torakalnim i lumbalnim), a zatim kroničnim bolnim sindromom, deformacijom kralježnice. Dijagnostika je važna radiografija, CT, biokemijske hormonske studije.
5. Česte su poteškoće diferencijalne dijagnoze s koksartrozom, osobito u ranom stadiju njezina razvoja. Karakterizira ga nekonzistentna tupa bol u zglobu kuka koja se proteže do gluteala i područje prepona, prednja vanjska bedra. Bol se povećava nakon duge šetnje, na početku pokreta. Pokretljivost u zglobu kuka je ograničena. U budućnosti se često spaja vertebralni sindrom. Dijagnostika je značajna radiografija zglobova, ali u početnoj fazi morfološke promjene mogu biti minimalne.
6. Postoji razlog da se uzme u obzir mogućnost psihopatoloških stanja (maskirana depresija) koja oponašaju kliničke manifestacije osteohondroze kralježnice.
7. Diferencijalna dijagnostička vrijednost metoda vizualizacije kralježnice i leđne moždine - CT, a osobito MRI, koja pojednostavljuje otkrivanje koštanih anomalija i destruktivnih lezija, tumora i vaskularnih malformacija kičmene moždine vrlo je velika, ali se njihovi rezultati ne mogu apsolutizirati.
Diferencijalna dijagnoza radikularne boli
(prema Shtulmanu D. R. et al. 1995; s promjenama)
Bolesti za koje se javlja bol
Zatiljna neuralgija, prijelom ili dislokacija C1-C4 kralješaka, reumatoidni artritis, ankilozantni spondilitis, anomalija Arnold-Chiarija, tumori kralježnične moždine, osobito kranio-vertebralni; miofascijalna bol.
Posljedice fraktura kralježnice ili premještanja C4-Th1, tumora kralježnice, primarnih i metastatskih tumora kralježnice i okolnih tkiva, meningealni karcinomatoza. ankilozantni spondilitis, syringomyelia, Personage-Turner sindrom. miofascijalna bol, tunelski sindrom ramenog pojasa i ruke.
Posljedice vertebralnih fraktura ili dislokacija Th5-Th12, tumora kralježnične moždine, primarni (hemangiomi) i metastatski tumori kralježnice i okolnog tkiva, karcinomatoza moždane ovojnice, epiduralni spondilitis, spondilitis, spondilitis, spondilitis, spondilitis, spondilitis, spondilitis, spondilitis
Spondilolisteza, sakroilitis, učinci prijeloma kralježaka ili pomaka L1-L5. primarni i metastatski tumori repa konja, kralježnice i okolnog tkiva, hormonska spondilopatija, kongenitalna stenoza kralježničnog kanala u lumbalnoj regiji, epiduralni apsinalni kralježnica, spinalni arahnoiditis, miofascijalna bolest, tunelski sindrom zdjeličnog pojasa i noge, coccygodynia, coxarragagis, coxarrhagia. Trenutni i predviđanje
1. Tipičan kronični tijek s relapsima i remisijama.
2. Klasična situacija: razvoj radikularnog, a ponekad i spinalnog sindroma nakon refleksa (najčešći lumbosakralni nivo);
3. Remisije mogu biti višegodišnje, puno su kraće pod nepovoljnim radnim uvjetima pacijenta;
4. Egzacerbacije izazivaju gore spomenuti rizični faktori, iako su mogući bez očiglednog razloga, u velikoj mjeri određuju težinu tijeka bolesti u cjelini. Kriteriji učestalosti: česti (4-5 puta godišnje), srednja učestalost (2-3 puta godišnje), rijetki (1-2 puta godišnje). Ponavljano produljeno (3-4 mjeseca) egzacerbacije, osobito kod masivnih izdvojenih kila, jedan je od čimbenika koji određuju potrebu za kirurškim liječenjem pacijenta;
5. U slučaju kompresije hernije diska konjskog repa potrebno je hitno kirurško liječenje. Inače, prognoza je upitna zbog upornog bolnog sindroma, motoričkih i ponekad zdjeličnih poremećaja.
6. komplicirati tijek i prognozu akutne radiculoischemia, radiculomiesis, kronične ishemijske mijelopatije, obično cervikalne;
7. U bolesnika s hernijom diska s posteriornim pristupom, prognoza je obično povoljna: oporavak i stabilan tijek bolesti, uz racionalno zapošljavanje, u 70-80% operiranih. Relapsi se javljaju u 6-7% bolesnika, no moguće su ponovljene operacije s dobrim rezultatom. Nakon uspješne operacije prednje spinalne fuzije, pacijenti se u pravilu također vraćaju na posao, ali nakon duge BH ili invalidnosti.
8. Dobne značajke tijekom tijeka bolesti. Varijante promjena u motornom segmentu kralježnice u dinamici (GA Ivanichev, 1995): a) stvaranje kila s formiranjem refleksnih i kompresijskih sindroma (unutar 3-5 godina);
b) fibroza i sušenje diska bez značajnih kliničkih manifestacija (unutar 5-8 godina). Važnu ulogu igra konsolidacija povezana sa starenjem u segmentu, posebice zbog sanogenog učinka popratne spondiloze. To može objasniti značajno manju učestalost pogoršanja radikularnog sindroma osteohondroze u starosti. Međutim, oni su često produženiji, postoji tendencija kroničnih bolova u leđima, uglavnom zbog lumbalgije, lumboischalgia. Načela liječenja pogoršanja bolesti
1. Složenost terapijskih mjera uz minimalnu upotrebu farmakoloških sredstava.
2. Individualizirana terapija, uzimajući u obzir lokalizaciju i prirodu neurološkog sindroma, mogućnost popratnih neurotskih poremećaja. Ovo potonje zahtijeva medicinsku korekciju i psihoterapiju.
3. Odmor (ležaj na štitu) u početnoj fazi pogoršanja - uklanjanje nepovoljnih statičko-dinamičkih opterećenja.
4. Potreba za specijaliziranom pomoći. Poželjna je rana hospitalizacija u neurološkoj bolnici, osobito kod ponovljenog i teškog pogoršanja radikularnog sindroma. Kasna hospitalizacija, kućno liječenje s ponovljenim posjetima klinici za fizioterapiju povećava termin VN za 20-30%:
a) s izraženim i naglašenim sindromom boli u korijenu, strogim mirovanjem - 8-10 dana, umjereno
- 5 dana, u slučaju pogoršanja cervikalgije oko 3 dana, lumbago - najmanje 3-5 dana; analgetici, relaksanti mišića (posebno sirdalud, koji ima i analitički učinak), nesteroidni protuupalni lijekovi: indometacin, diklofenak (ortofen), piroksikam itd.; diuretike; antidepresive;
b) nakon smanjenja stupnja bolnog sindroma:
- nefarmakološke metode: masaža, vuča, akupunktura, fizikalna terapija, manualna terapija, fizioterapija. Ručnu terapiju treba provoditi nakon temeljitog kliničkog (neurološkog) i rendgenskog pregleda. Indikacije: lokalni bolovi u lumbagu, lumbodinija, cervikalija; išijas; radikularni sindrom u fazi iritacije; povrede statike i dinamike kralježnice. Kontraindikacije: izraženi bolni sindrom, nedostatak blokade u segmentu kralježnice; radiculoischemia, myeloishemia, kompresija kralježnične moždine;
- s refleksno-mišićno-toničkim sindromom: smanjenje mišićne napetosti kroz novokainsku blokadu (ljestvice, sindrom klatnog mišića itd.);
- s vegetativno-vaskularnim sindromom: fizioterapija, laserska terapija, točka-segmentna masaža, vazoaktivna sredstva;
- sa stražnjim cervikalnim simpatičkim sindromom: dozirana vuča u vratnoj kralježnici primjenom Glissonove petlje, novokainska infiltracija vertebralne arterije, fizioterapija, vazodilatatori; u slučaju vrtoglavice, microzero, nootropil.
5. Indikacije za kirurško liječenje
(određuje se strogo pojedinačno, mora biti opravdano): 1) akutna kompresija cauda equina (apsolutna); 2) izražena uporna bol u slučaju lumbalne osteohondroze, stalno obnavljana radikularna bol pri kretanju u uspravan položaj, koja traje 3-4 mjeseca bez tendencije značajnog smanjenja; 3) akutna radiculomielo-ishemija; 4) sindrom vertebralne arterije (izražen) s neuspješnim liječenjem najmanje 6 mjeseci; 5) teška invalidnost, invaliditet pacijenta. Kontraindikacije: senilna dob, teške popratne bolesti. Kriteriji medicinsko-socijalnog ispitivanja VUT
Trajanje VN određeno je: a) kliničkim obilježjima neurološkog sindroma, razinom i položajem lezije, težinom pogoršanja; b) zanimanje pacijenta, radne uvjete, druge društvene čimbenike; c) kirurško liječenje.
Približni datumi pogoršanja:
1. Razina grlića maternice: cervikalgija - do 7 dana; radikularni sindrom - 2-3 tjedna; scapulohumeral periarthrosis - 3-
4 mjeseca; sindrom ramena do 5-6 mjeseci (uz nastavak liječenja na bolničkom popisu ili upućivanje na BMSE); stražnji cervikalni simpatički sindrom - s umjerenim i teškim napadima vrtoglavice od 3 do 7 dana.
2. Torakalna razina: radikularni sindrom u slučaju umjerenog pogoršanja - do 10 dana, izražen - bolničko liječenje 2 tjedna, ukupno HH - 18 dana.
3. Lumbalna razina: lumbago, pogoršanje lumbodinije - LN najmanje 7-10 dana; lumboischialgia - 16-18 dana; umjereno izraženo pogoršanje korenskog sindroma - prosječno 15 dana; teška egzacerbacija diskogene radikulopatije - bolničko liječenje 2-3 tjedna, ukupno trajanje HH je do 30 dana ili više, nakon čega se, ako je potrebno, olakšavaju radni uvjeti koje preporuča KEC.
Operirani pacijenti:
1. Stražnji pristup. Stacionarno liječenje, ovisno o prirodi operacije (hemilaminectomy, interlaminectomy, groznica i disk dekompresija, itd.) - od 25 dana do 1,5 mjeseci. Minimalni rok za HV je 2 mjeseca, za osobe s fizičkim radom s upornim bolnim sindromom - nastavak liječenja na bolničkom popisu do 3-4 mjeseca ili više, privremena ograničenja u radu na preporuku KEK-a. U slučaju nepovoljne prognoze rada - upućivanje na BMSE radi utvrđivanja invalidnosti.
2. Prednji pristup (distektomija s prednjom spinalnom fuzijom). Bolničko liječenje od 1,5 do 2 mjeseca. VN zbog dugotrajne konsolidacije (formiranje ankiloze kostiju) - do 6-8 mjeseci ili više odlukom VC. Upućivanje na BMSE u roku od 2 do 3 mjeseca kako bi se utvrdila II.
3. U slučaju dekompresije vertebralne arterije, stacionarno liječenje 1 -1,5 mjeseci, ukupni TL - do 2-2,5 mjeseca.
Glavni uzroci invalidnosti
1. Bolni sindrom (čak i umjereno izražen, ali postojan): a) u slučaju lumbalne i torakalne osteohondroze, ograničava vitalnu aktivnost zbog smanjene sposobnosti kretanja, stajanja, održavanja držanja, što smanjuje sposobnost svakodnevnih aktivnosti, ali uglavnom pacijentove radne sposobnosti; b) s cervikalnom osteohondrozom (radikularni sindrom, periartroza zglob ramena, sindrom ramena-ruka), poremećena je funkcija gornjih ekstremiteta: smanjenje ručne aktivnosti, poteškoća i nemogućnost pokreta u vratnoj kralježnici, što općenito smanjuje i sposobnost svakodnevnih aktivnosti u svakodnevnom životu, mogućnosti rada.
2. Motorni deficit je uočen kod izražene povrede statičko-dinamičke funkcije kralježnice, pareze donjeg ekstremiteta, smanjenja parapareze u bolesnika sa sindromom preslice, radikulomijeloishemijom, radiculoischemia. U jednom ili drugom stupnju ograničena sposobnost kretanja, hodanje uz stepenice.
3. Povremeno pojavljuju kohleo-vestibularni poremećaji, cervikalgija u bolesnika sa stražnjim cervikalnim simpatičkim sindromom, izazvanim oštrim pokretima u vratnoj kralježnici, vibracijama, pomicanjem pokreta ruku, mogu značajno ograničiti životnu aktivnost u životu, sposobnost rada u mnogim zanimanjima.
4. Ograničenja zbog rizičnih čimbenika pogoršanja bolesti, osobito zbog smanjenja izdržljivosti na fizički stres i utjecaja nepovoljnih klimatskih uvjeta (prvenstveno hlađenja) u svakodnevnom životu i proizvodnji, utječu na radne mogućnosti i kvalitetu života pacijenta.
Primjeri formulacije dijagnoze
Dijagnoza je formulirana u skladu sa zahtjevima klasifikacije, ali u stručnoj praksi uvijek je važno ukazati na nozološku prirodu bolesti. U tom smislu, treba započeti s naznakom osteohondroze kralježnice, njezine preferencijalne lokalizacije. Na primjer:
- osteohondroza, C5-C6, C6-C7 unkovertebralna artroza, umjereno izražen desni-radikularni sindrom, stražnji cervikalni simpatički sindrom s rijetkim cervikokranijalnim i vestibularnim napadima u remisiji, recidivirajući tijek;
- lumbalna osteohondroza, lumbago s jakim bolom;
- lumbalna osteohondroza, diskogena radikulopatija L5 na desnoj strani s umjerenom parezom ekstenzora desnog stopala, izraženi bolni sindrom, često relapsni tijek. pogoršanje.
Tipovi kontraindikacija i radni uvjeti
1) Općenito: značajan fizički stres, opće i lokalne vibracije, prisilni položaj glave, torza, udova, nepovoljni meteorološki uvjeti (hladna soba, promaja), utjecaj neurotropnih otrova.
2) Pojedinačno - ovisno o mjestu lezije, prirodi i karakteristikama rada, na primjer kod cervikalne osteohondroze, prisilnog kretanja glave, pomicanja pokreta ruke itd. Neka kontraindicirana zanimanja: rudar, bušilica, vozač traktora, vozač teškog kamiona itd.
Bolesni pacijenti
1) Uz povoljnu trenutnu bolest (uglavnom sa refleksnim sindromima osteohondroze), bez tendencije povećanja učestalosti i težine egzacerbacija.
2) Racionalno primijenjeni bolesnici s diskogenom radikulopatijom, umjerenim rezidualnim simptomima (gubitak refleksa, neznatno kršenje statike kralježnice), s rijetkim egzacerbacijama.
3) Isti pacijenti koji su zaposleni u svojoj struci s olakšanim uvjetima rada na preporuku BO.
4) Pacijenti koji se podvrgavaju laminektomiji zbog diskogene radikulopatije s dobrim rezultatom, zaposleni u pristupačnoj struci.
5) Pacijenti su uspješno operirani metodom prednje spinalne fuzije nakon dugog razdoblja privremene nesposobnosti, ili koji su bili onesposobljeni godinu dana
II.
Indikacije za upućivanje na BMSE
1. Česte i produljene egzacerbacije radikulopatije (rjeđe refleksni sindrom) s nedovoljnom djelotvornošću mjera medicinske rehabilitacije.
2. Nepovoljan tijek bolesti, ponavljana egzacerbacija ako je nemoguće nastaviti raditi u glavnoj profesiji zbog nepovoljnih čimbenika koji se ne mogu eliminirati na kraju VC-a ili ako preporučena zaposlenost dovodi do smanjenja kvalifikacija i zarade.
3. Dugotrajno privremeno onesposobljeni bolesnici s sindromom ramena i nepovoljne ili sumnjive prognoze.
4. Izraženi vestibularni poremećaji, astenični sindrom, cephalgia s učestalim egzacerbacijama posteriornog cervikalnog simpatičkog sindroma, kontraindicirani čimbenici u obavljenom radu i nemogućnost racionalnog zapošljavanja.
5. Uporni naglašeni bolni sindrom, motorički poremećaji nakon radiculoischemia, radiculomyeloisismia, diskogena kompresija konjskog repa.
Potreban minimum ispita prilikom slanja u BMSE
1. Radiografija kralježnice.
2. CT, MRI (ako je potrebno).
3. Lumbalna punkcija, mijelografija (ako je proizvedena).
4. REG (sa stražnjim cervikalnim simpatičkim sindromom).
5. RVG (s vaskularnim komplikacijama lumbalne osteohondroze).
6. EMG (sa sindromom radikulomijeloizmije).
7. Savjetovanje neurokirurga (ako je indicirano za kirurško liječenje).
8. Opće analize krvi, urina. Skupina III: umjereno ograničenje vitalne aktivnosti zbog upornog bolnog sindroma, poremećaja motoričkih, vestibularnih i drugih funkcija, ponovljenih egzacerbacija koje ometaju obavljanje posla (prema kriterijima ograničene radne sposobnosti, samostalnog kretanja prvog stupnja). Skupina II: teška invalidnost (česte produljene egzacerbacije, nepovoljan tijek bolesti, nemogućnost ili neučinkovitost kirurškog liječenja) - prema kriterijima ograničene radne sposobnosti i samostalnog kretanja drugog stupnja. Ponekad se II. Grupa invaliditeta postavlja godinu dana nakon operacije prednje spinalne fuzije ili komplikacija laminektomije. Skupina I: rijetko se određuje, u pravilu, samo u slučaju dubokog donjeg parapareza, paraplegija nakon hernijalne kompresije cauda equina zbog ograničene sposobnosti kretanja i samostalne brige trećeg stupnja. Uzroci invalidnosti: 1) opća bolest; 2) profesionalna bolest; a) u bolesnika s refleksnim sindromima cervikalne i lumbosakralne razine; b) za cerviko-brahijalnu, lumbosakralnu radikulopatiju i radikulomijelopatiju. Istovremeno se utvrđuje stupanj gubitka radne sposobnosti u postotcima; 3) ozljeda na radu, vojni razlozi (ako je prikazana uloga ozljede kralježnice u razvoju, progresija osteohondroze). Prevencija invalidnosti
1. Primarna prevencija: 1) moguće isključivanje čimbenika koji doprinose razvoju spinalne osteohondroze: pravilan tjelesni odgoj, prevencija iznenadnih preopterećenja i poremećaji u posturalnom razvoju djetinjstvo; za radnike - smanjenje mikro- i makro-traumatizacije kralježnice, prisilan položaj tijela i glave, te drugi štetni učinci zbog prirode i radnih uvjeta; 2) identifikacija osoba s početnim pojavama osteohondroza kod kliničkih pregleda i profesionalne selekcije, njihove profesionalne orijentacije, uzimajući u obzir kontraindikacije i racionalno zapošljavanje; 3) pravovremena i adekvatna protetika za amputacije donjih ekstremiteta, liječenje bolesti mišićno-koštanog sustava, ozljede kralježnice.
2. Sekundarna profilaksa: 1) optimalno liječenje i pridržavanje uvjeta VN s prvim i kasnijim egzacerbacijama bolesti; 2) promjene radnih uvjeta i odgovarajuće zapošljavanje prema preporuci KEK-a, uzimajući u obzir razinu oštećenja i prirodu neurološkog sindroma; 3) preporuke bolesnika za
sprječavanje pogoršanja bolesti, ovisno o uvjetima rada (za promjenu stanja tijekom rada, korištenje racionalnih metoda podizanja utega, čuvanje hipotermije, lokalnog pregrijavanja, itd.); 4) dispanzersko promatranje, prvenstveno u odnosu na bolesnike s egzacerbacijama refleksa, a osobito radikularni sindrom (treća skupina promatranja, pregledi 2 puta godišnje). Nakon kirurškog liječenja u prvom
3 mjeseca 1 put mjesečno, zatim 1 put u 3 mjeseca. Predviđeni su tečajevi liječenja protiv relapsa.
3. Tercijarna prevencija: 1) odgovarajuće individualizirane mjere liječenja i rehabilitacije, ako je potrebno, kirurško liječenje; 2) pravovremeno određivanje
Skupina III invaliditet i zapošljavanje, uzimajući u obzir kontraindikacije za sprječavanje egzacerbacija i napredovanje bolesti. rehabilitacija
Individualni program rehabilitacije za bolesnika s neurološkim komplikacijama osteohondroze trebao bi uključivati:
1. Mjere medicinske rehabilitacije u završnoj fazi liječenja bolesnika s pogoršanjem bolesti s ciljem sprječavanja egzacerbacije. Poželjno je pridržavati se redoslijeda liječenja: u bolničkoj rehabilitacijskoj jedinici, klinici (medicinskoj jedinici), specijaliziranom ambulanti, sanatoriju. Koriste se pretežno nefarmakološke individualizirane metode: fizioterapija, balneoterapija, masaža, fizioterapijske vježbe itd.
Kirurško liječenje je važna i učinkovita metoda rehabilitacije, pod uvjetom da su pacijenti pravilno odabrani, uzimajući u obzir indikacije i kontraindikacije za operaciju. Primjerice, dobri i izvrsni rezultati laminektomije s povratkom pacijenata na posao (s praćenjem nakon 5 godina ili više, oni se promatraju u 70-80% slučajeva).
2. Profesionalni i socijalni aspekti rehabilitacije uključuju racionalno zapošljavanje, uzimajući u obzir razinu oštećenja i prirodu neurološkog sindroma, što je posebno važno za mlade pacijente koji su priznati kao djelomično sposobni. Često je važan stupanj profesionalne rehabilitacije osposobljavanje i prekvalifikacija struke koja je dostupna (ovisno o karakteristikama neuroloških poremećaja). Može se provoditi u redovnim i specijaliziranim obrazovnim ustanovama, kroz individualno naukovanje. Najprikladnije osposobljavanje s naknadnim zapošljavanjem u profesijama humanitarnog, administrativnog, inženjerskog, inženjeringa, rada u komercijalnim ustanovama, u trgovini, struci fizičkog rada (monter male opreme, električar za popravak kućanskih aparata, itd.), Medicinske i tehničke laboratorijski tehničar, itd. U skladu sa svjedočenjem, potrebno je dostaviti vozila (motocikl, bicikl, itd.).
Učinkovitost rehabilitacijskih mjera dokazuje smanjenje učestalosti i trajanja VN, pozitivna dinamika invaliditeta i povratak na posao bez ograničenja osoba koje su priznate kao osobe s invaliditetom III. Skupine. Prema tome, prema A. Klimenku (1988), dosljedna provedba mjera medicinske rehabilitacije kod sindroma lumbalnog osteohondroza dovela je do dvostrukog smanjenja prosječnih vrijednosti VL pacijenata tijekom godine, što je omogućilo postizanje značajnog ekonomskog učinka.
|







 2. skupina - česte egzacerbacije s dugim tijekom. Kirurško liječenje patologije dovelo je do toga da je osoba bila prisiljena dugo vremena biti u rehabilitacijskom razdoblju. Nakon toga, izgubio je sposobnost obavljanja nekih kućanskih poslova. Osim toga, kreće se samo uz pomoć izvana (ograničenje drugog stupnja). Ponekad druga skupina invaliditeta kod osteohondroze, liječnici izlažu s pomicanjem kralješaka (spondilolisteza).
2. skupina - česte egzacerbacije s dugim tijekom. Kirurško liječenje patologije dovelo je do toga da je osoba bila prisiljena dugo vremena biti u rehabilitacijskom razdoblju. Nakon toga, izgubio je sposobnost obavljanja nekih kućanskih poslova. Osim toga, kreće se samo uz pomoć izvana (ograničenje drugog stupnja). Ponekad druga skupina invaliditeta kod osteohondroze, liječnici izlažu s pomicanjem kralješaka (spondilolisteza).